Аллергическая таблетка
Содержание статьи
ЗАДАТЬ ВОПРОС РЕДАКТОРУ РАЗДЕЛА (ответ в течение нескольких дней) 14 мая 2007 08:07 | Владимир МИХАЙЛОВ На вопросы наших читательниц об аллергии на лекарства отвечает доктор медицинских наук, профессор, академик РАЕН, заслуженный врач РФ, директор московского Института аллергологии и клинической иммунологии Юрий Валентинович Сергеев. «Когда говорят о побочном действии лекарства, подразумевают, что оно отрицательно подействовало на сердце, печень, почки. Что же такое лекарственная аллергия?» Людмила Турова, Тверь — Лекарственная аллергия — одна из самых распространенных форм побочного действия медикаментов. Вот пример. Приняв таблетку аспирина или парацетамола, как правило, организм реагирует «так, как надо»: понижается температура, успокаивается головная боль. Но иногда, быть может, в одном из 1000 случаев, иммунная система может преподнести «неприятный» сюрприз. Бывает, что после приема препарата ухудшается самочувствие, появляются слабость, головные боли, головокружение, сыпь. Тогда мы и говорим о лекарственной аллергии. «Недавно приняла баралгин. После этого на коже появились сыпь, красные пятна. Врач сказал, что это лекарственная аллергия. Так что же — любой, даже совсем безобидный медикамент способен вызвать аллергию и даже анафилактический шок?» Зинаида Юрьева, Санкт-Петербург — Да, вы правы. Лекарственную аллергию может вызвать любой медикамент. Но есть «лидеры». Прежде всего, это антибиотики, особенно группы пенициллинов. Повышенную опасность представляют также вакцины, гормональные препараты, витамины и некоторые анальгетики. А это именно ваш случай. «У меня возникает покраснение кожи и зуд после нанесения на кожу левомицетиновой мази, а знакомые говорили, что лекарственная аллергия бывает только, если препарат принять внутрь. Так ли это?» Лена Иванова, Краснодар — Лекарственную аллергию вызывают не только таблетки и порошки. Опасность представляют и лекарственные средства для наружного применения. Например, антисептики. К сожалению, это довольно сильные аллергены. Тот же йод для многих является настоящей проблемой. После нанесения его на кожу у чувствительных людей нередко возникает покраснение и даже самый настоящий ожог. А ведь на основе йода делают перевязочные материалы, пластыри. Йод входит в состав таких препаратов, как альвогил, кордарон, дермозолон, солутан, фаратовит. В последнее время как о сильном аллергене стали говорить о латексе. Из латекса изготавливают резиновые перчатки, катетеры, презервативы, баллоны и многие другие изделия. А сам латекс — это особым образом обработанный млечный сок каучукового дерева гевеи. Аллергия у человека развивается как раз к белкам млечного сока. Что касается вашего случая, то левомицетиновая мазь содержит в своем составе антибиотик левомицетин, на который аллергические реакции возникают довольно часто. Обратитесь за консультацией к врачу-аллергологу. Он поможет вам точно определить причину ваших проблем. «Говорят, что лекарственная аллергия иногда приводит к шоку. Что делать в подобных случаях?» Татьяна Георгиева, Москва — Вы, наверное, имеете в виду анафилактический шок. Это действительно очень серьезная реакция на прием медикамента. Если не принять экстренных мер, может наступить удушье. Анафилактический шок вызывают как простые, так и сложные сильнодействующие препараты. Но все-таки чаще всего грозное осложнение дают антибиотики, особенно пенициллин. Известен случай анафилактического шока даже на следы пенициллина в шприце, которым после стерилизации сделали укол другому больному. А он оказался очень чувствительным к этому распространенному антибиотику. Признаки анафилактического шока необходимо знать каждому. Он возникает спустя несколько минут после приема медикамента. Внезапно появляются зуд, сыпь, отеки, повышается температура. Больной жалуется на боли в груди, животе, пояснице, на головокружение, нехватку воздуха, ухудшение зрения. Выступает липкий пот, зрачки расширяются, резко падает артериальное давление. Если вы обнаружили подобные симптомы, немедленно прекратите прием всех лекарств и срочно вызывайте врача. «Слышала, что от аллергии на лекарства чаще страдают женщины. Почему?» Тамара Гурова, г. Королев Московской обл. — Женщины по не совсем понятным пока причинам действительно страдают от лекарственной аллергии чаще мужчин. Многие вещества и пищевые добавки, которые содержатся в продуктах питания, могут «подготавливать» наш организм к неадекватной реакции на лекарства. Не секрет, что в то же молоко или мясо иногда попадают лекарственные препараты, и когда мы принимаем даже отдаленно похожие на них медикаменты, аллергической реакции часто не избежать. Очень серьезная проблема — поллиноз. Вдыхая пыльцу растения, мы опять-такиволей-неволей подготавливаем наш организм к лекарственной аллергии. Ведь существует множество препаратов на основе лекарственных трав. Аллергия также может возникнуть на те препараты, которыми поллиноз лечат. А это, как известно, распространенные антигистаминные средства — тавегил, супрастин. Лекарственную аллергию могут спровоцировать стресс, заболевания нервной и эндокринной систем, хронические инфекции, менопауза, нарушения в питании. На проявления лекарственной аллергии влияет даже время года. Например, осенью и весной она обусловлена обострениями хронических заболеваний и их лекарственной профилактикой. Частые обострения бронхиальной астмы осенью и зимой нередко сопровождаются аллергическими реакциями на противоастматические препараты, на пенициллин, которым лечат так называемый «астматический бронхит». Существуют пока еще неясные связи между некоторыми заболеваниями и развитием аллергии к лекарствам. Вот некоторые из них:
«Где в Москве можно сделать анализ на предрасположенность к лекарственной аллергии?» Ирина Сергеевна, г. Дмитров Московской обл. — Квалифицированный анализ можно провести, например, в лаборатории Института аллергологии и клинической иммунологии. Здесь выявят возможную аллергию на все известные лекарственные препараты. Если вы не знаете даже приблизительно, какой лекарственный препарат вызывает аллергию, вам предложат стандартные методики обследования. Они позволяют определить, возникнет ли у вас аллергия при приеме самых «аллергических» лекарств: антибиотиков, анальгетиков, противобактериальных средств, витаминов. Если вы догадываетесь о «виновнике» ваших проблем, но хотите точного подтверждения этому, приносите то лекарство, которое, по-вашему, вызывает у вас аллергию. Будет сделан индивидуальный анализ именно на этот препарат. Кроме того, специалисты помогут вам разобраться в конкретных неполадках в вашей иммунной системе, приводящих к неадекватной реакции на лекарства. Другими словами, определить индивидуальный механизм развития аллергической реакции. А это, поверьте, очень важно. В первую очередь для правильной тактики предупреждения лекарственной аллергии в будущем. Для проведения любого теста нужно прийти к нам и сдать 5−10 мл крови. Если это необходимо, принести с собой образец возможного аллергена. Через 3−5 дней результаты анализа будут готовы. Факторы риска развития лекарственной аллергии:
Аллергическую реакцию чаще вызывают антибиотики, витамины, анальгетики и гормональные препараты. Если у вас когда-то уже была аллергия на лекарство, начинать прием нового, незнакомого препарата нужно с особой осторожностью. Самые «аллергические» лекарства:
По материалам журнала «Женское здоровье» Поделиться: 15 мая 2007 | 12:05 Чихаешь от цветов — не ешь селедку Аллергические заболевания получили необыкновенно широкое распространение в нашу эпоху. Причиной тому служат нездоровая экология, злоупотребление синтетическими лекарствами, избыточное потребление рафинированной пищи и прочие беды современной цивилизации. 09 мая 2007 | 10:05 Иммуномодуляторы Иммуномодуляторы составляют группу разных по химическому строению и механизму действия действия лекарственных препаратов. Общим свойством иммуномодуляторов является то, что они оказывают направленное коррегирующее действие на иммунную систему, когда собственные защитные механизмы организма дают сбой. 03 мая 2007 | 12:05 Аллергический ринит (насморк) у детей. Что делать? Аллергический ринит является одним из самых распространенных заболеваний у детей и взрослых. Аллергический ринит определяется как воспалительное заболевание слизистой оболочки носа, развивающееся под влиянием разнообразных аллергенов. Аллергический ринит сопровождается такими симптомами, как заложенность носа, ринорея, зуд в полости носа, приступы чихания. Дополнительно к этим симптомам может появиться головная боль, нарушение обоняния и проявления конъюнктивита. Все это негативно отражается на различных аспектах жизни ребенка. 02 мая 2007 | 18:05 Иммунитет и календарь заразности. В этой таблице мы попытались ответить на вопросы: «Как долго волноваться заболеет ли ребенок после контакта с инфекцией (больным или заболевшим через несколько дней человеком)?», «Как долго заболевший или переболевший человек может заражать окружающих?» 01 мая 2007 | 03:05 Бытовая аллергия или аллергия на домашнюю пыль Бытовую аллергию, или аллергию на пыль, вызывают аллергены, с которыми мы сталкиваемся в нашей повседневной жизни каждый день. Аллергенные свойства пыли известны уже несколько столетий. Одно из первых упоминаний об аллергии на пыль и вредных свойствах пыли, относится к 17-му веку нашей эры. Так фламандский врач Джон Баптиста описал монаха, который начинал задыхаться, когда подметал. Однако первое упоминание о домашней пыли как причине аллергических реакций всё же относится к 1923 г. |
Источник
Анафилактический шок
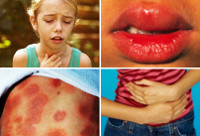
Анафилактический шок — это острое патологическое состояние, которое возникает при повторном проникновении аллергена, в результате чего развиваются тяжелые гемодинамические нарушения и гипоксия. Основными причинами развития анафилаксии являются поступление в организм различных медикаментов и вакцин, укусы насекомых, пищевая аллергия. При тяжелой степени шока быстро наступает потеря сознания, развивается кома и при отсутствии неотложной помощи — летальный исход. Лечение заключается в прекращении поступления в организм аллергена, восстановлении функции кровообращения и дыхания, при необходимости — проведении реанимационных мероприятий.
Общие сведения
Анафилактический шок (анафилаксия) — это тяжелая системная аллергическая реакция немедленного типа, развивающаяся при контакте с чужеродными веществами-антигенами (медикаментозными средствами, сыворотками, рентгеноконтрастными препаратами, пищевыми продуктами, при укусах змей и насекомых), которая сопровождается выраженными нарушениями кровообращения и функций органов и систем.
Анафилактический шок развивается примерно у одного из 50 тысяч человек, причем количество случаев этой системной аллергической реакции растет с каждым годом. Так, в Соединенных Штатах Америки каждый год регистрируется более 80 тысяч случаев развития анафилактических реакций, и риск возникновения хотя бы одного эпизода анафилаксии в течение жизни существует у 20-40 миллионов жителей США. По данным статистики, примерно в 20% случаев причиной развития анафилактического шока является использование лекарственных препаратов. Нередко анафилаксия заканчивается летальным исходом.
Анафилактический шок
Причины
Аллергеном, приводящим к развитию анафилактической реакции, может стать любое вещество, попадающее в организм человека. Анафилактические реакции чаще развиваются при наличии наследственной предрасположенности (отмечается повышение реактивности иммунной системы — как клеточной, так и гуморальной). Наиболее частой причиной анафилактического шока являются:
- Введение медикаментозных средств. Это антибактериальные (антибиотики и сульфаниламиды), гормональные средства (инсулин, адренокортикотропный гормон, кортикотропин и прогестерон), ферментные препараты, анестетики, гетерологичные сыворотки и вакцины. Гиперреакция иммунной системы может развиться и на введение рентгеноконтрастных препаратов, используемых при проведении инструментальных исследований.
- Укусы и ужаления. Еще одна причинный фактор возникновения анафилактического шока — укусы змей и насекомых (пчел, шмелей, шершней, муравьев). В 20-40% случаев ужаления пчел жертвами анафилаксии становятся пчеловоды.
- Пищевая аллергия. Анафилаксия нередко развивается на пищевые аллергены (яйца, молочные продукты, рыбу и морепродукты, сою и арахис, пищевые добавки, красители и ароматизаторы, а также биопрепараты, используемые для обработки плодов овощей и фруктов). Так, в США более 90% случаев тяжелых анафилактических реакций развивается на лесные орехи. В последние годы участилось количество случаев развития анафилактического шока на сульфиты — пищевые добавки, используемые для более длительной сохранности продукта. Эти вещества добавляют в пиво и вино, свежие овощи, фрукты, соусы.
- Физические факторы. Заболевание может развиваться при воздействии различных физических факторов (работа, связанная с мышечным напряжением, спортивные тренировки, холод и тепло), а также при сочетании приема некоторых пищевых продуктов (чаще это креветки, орехи, куриное мясо, сельдерей, белый хлеб) и последующей физической нагрузки (работа на приусадебном участке, спортивные игры, бег, плавание и т. д.)
- Аллергия на латекс. Учащаются случаи анафилаксии на изделия из латекса (резиновые перчатки, катетеры, шинную продукцию и др.), причем нередко наблюдается перекрестная аллергия на латекс и некоторые фрукты (авокадо, бананы, киви).
Патогенез
Анафилактический шок представляет собой немедленную генерализованную аллергическую реакцию, которая обусловлена взаимодействием вещества с антигенными свойствами и иммуноглобулина IgE. При повторном поступлении аллергена высвобождаются различные медиаторы (гистамин, простагландины, хемотаксические факторы, лейкотриены и др.) и развиваются многочисленные системные проявления со стороны сердечно-сосудистой, дыхательной систем, желудочно-кишечного тракта, кожных покровов.
Это коллапс сосудов, гиповолемия, сокращение гладких мышц, бронхоспазм, гиперсекреция слизи, отеки различной локализации и другие патологические изменения. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, парализуется сосудодвигательный центр, уменьшается ударный объем сердца и развиваются явления сердечно-сосудистой недостаточности. Системная аллергическая реакция при анафилактическом шоке сопровождается и развитием дыхательной недостаточности из-за спазма бронхов, скопления в просвете бронхов вязкого слизистого отделяемого, появления кровоизлияний и ателектазов в ткани легких, застоя крови в малом круге кровообращения. Нарушения отмечаются и со стороны кожных покровов, органов брюшной полости и малого таза, эндокринной системы, головного мозга.
Симптомы анафилактического шока
Клинические симптомы анафилактического шока зависят от индивидуальных особенностей организма больного (чувствительность иммунной системы к конкретному аллергену, возраст, наличие сопутствующих заболеваний и др.), способа проникновения вещества с антигенными свойствами (парентерально, через дыхательные пути или пищеварительный тракт), преобладающего «шокового органа» (сердце и сосуды, дыхательные пути, кожные покровы). При этом характерная симптоматика может развиваться как молниеносно (во время парентерального введения медикамента), так и через 2-4 часа после встречи с аллергеном.
Характерны для анафилаксии остро возникающие нарушения работы сердечно-сосудистой системы: снижение артериального давления с появлением головокружения, слабости, обморочных состояний, аритмии (тахикардия, экстрасистолия, мерцательная аритмия и т. д.), развитием сосудистого коллапса, инфаркта миокарда (боли за грудиной, страх смерти, гипотензия). Респираторные признаки анафилактического шока — это появление выраженной одышки, ринореи, дисфонии, свистящего дыхания, бронхоспазма и асфиксии. Нейропсихические расстройства характеризуются выраженной головной болью, психомоторным возбуждением, чувством страха, тревоги, судорожным синдромом. Могут появляться нарушения функции тазовых органов (непроизвольное мочеиспускание и дефекация). Кожные признаки анафилаксии — появление эритемы, крапивницы, ангиоотека.
Клиническая картина будет отличаться в зависимости от тяжести анафилаксии. Выделяют 4 степени тяжести:
- При I степени шока нарушения незначительные, артериальное давление (АД) снижено на 20-40 мм рт. ст. Сознание не нарушено, беспокоит сухость в горле, кашель, боли за грудиной, чувство жара, общее беспокойство, может быть сыпь на коже.
- Для II степени анафилактического шока характерны более выраженные нарушения. При этом систолическое АД опускается до 60-80, а диастолическое — до 40 мм ртутного столба. Беспокоит чувство страха, общая слабость, головокружение, явления риноконъюнктивита, высыпания на коже с зудом, отек Квинке, затруднения при глотании и разговоре, боли в животе и пояснице, тяжесть за грудиной, одышка в покое. Нередко появляется повторная рвота, нарушается контроль процесса мочеиспускания и дефекации.
- III степень тяжести шока проявляется снижением систолического АД до 40-60 мм рт. ст., а диастолического — до 0. Наступает потеря сознания, зрачки расширяются, кожа холодная, липкая, пульс становится нитевидным, развивается судорожный синдром.
- IV степень анафилаксии развивается молниеносно. При этом больной без сознания, АД и пульс не определяются, отсутствует сердечная деятельность и дыхание. Необходимы неотложные реанимационные мероприятия для спасения жизни пациента.
При выходе из шокового состояния у больного сохраняется слабость, вялость, заторможенность, лихорадка, миалгии, артралгии, одышка, боли в сердце. Может отмечаться тошнота, рвота, боли по всему животу. После купирования острых проявлений анафилактического шока (в первые 2-4 недели) нередко развиваются осложнения в виде бронхиальной астмы и рецидивирующей крапивницы, аллергического миокардита, гепатита, гломерулонефрита, системной красной волчанки, узелкового периартериита и пр.
Диагностика
Диагноз анафилактического шока устанавливается преимущественно по клинической симптоматике, так как времени на подробный сбор анамнестических данных, проведение лабораторных анализов и аллергологических проб не остается. Помочь может лишь учет обстоятельств, во время которых наступила анафилаксия — парентеральное введение лекарственного средства, укус змеи, употребление в пищу определенного продукта и т. д.
Во время осмотра оценивается общее состояние больного, функция основных органов и систем (сердечно-сосудистой, дыхательной, нервной и эндокринной). Уже визуальный осмотр пациента с анафилактическим шоком позволяет определить ясность сознания, наличие зрачкового рефлекса, глубину и частоту дыхания, состояние кожных покровов, сохранение контроля над функцией мочеиспускания и дефекации, наличие или отсутствие рвоты, судорожного синдрома. Далее определяются наличие и качественные характеристики пульса на периферических и магистральных артериях, уровень артериального давления, аускультативные данные при выслушивании тонов сердца и дыхания над легкими.
После оказания неотложной помощи пациенту с анафилактическим шоком и ликвидации непосредственной угрозы для жизни проводятся лабораторные и инструментальные исследования, позволяющие уточнить диагноз и исключить другие заболевания со сходной симптоматикой:
- Лабораторные тесты. При проведении лабораторного общеклинического обследования выполняют клинический анализ крови (чаще выявляется лейкоцитоз, увеличение количества эритроцитов, нейтрофилов, эозинофилов), оценивается выраженность респираторного и метаболического ацидоза (измеряется pH, парциальное давление углекислого газа и кислорода в крови), определяется водно-электролитный баланс, показатели системы свертывания крови и др.
- Аллергологическое обследование. При анафилактическом шоке предусматривает определение триптазы и ИЛ-5, уровня общего и специфического иммуноглобулина E, гистамина, а после купирования острых проявлений анафилаксии — выявление аллергенов с помощью кожных проб и лабораторного исследования.
- Инструментальная диагностика. На электрокардиограмме определяются признаки перегрузки правых отделов сердца, ишемия миокарда, тахикардия, аритмия. На рентгенограмме органов грудной клетки могут выявляться признаки эмфиземы легких. В острый период анафилактического шока и в течение 7-10 дней проводится мониторинг артериального давления, частоты сердечных сокращений и дыхания, ЭКГ. При необходимости назначается проведение пульсоксиметрии, капнометрии и капнографии, определение артериального и центрального венозного давления инвазивным методом.
Дифференциальная диагностика проводится с другими состояниями, которые сопровождаются выраженным снижением АД, нарушениями сознания, дыхания и сердечной деятельности: с кардиогенным и септическим шоком, инфарктом миокарда и острой сердечно-сосудистой недостаточностью различного генеза, тромбоэмболией легочной артерии, синкопальными состояниями и эпилептическим синдромом, гипогликемией, острыми отравлениями и др. Следует отличать анафилактический шок от сходных по проявлениям анафилактоидных реакций, которые развиваются уже при первой встрече с аллергеном и при которых не задействованы иммунные механизмы (взаимодействие антиген-антитело).
Иногда дифференциальная диагностика с другими заболеваниями затруднена, особенно в ситуациях, когда имеется несколько причинных факторов, вызвавших развитие шокового состояния (сочетание различных видов шока и присоединение к ним анафилаксии в ответ на введение какого-либо медикамента).
Лечение анафилактического шока
Лечебные мероприятия при анафилактическом шоке направлены на скорейшее устранение нарушений функции жизненно важных органов и систем организма. В первую очередь необходимо устранить контакт с аллергеном (прекратить введение вакцины, лекарственного средства или рентгеноконтрастного вещества, удалить жало осы и т. п.), при необходимости — ограничить венозный отток путем наложения жгута на конечность выше места введения лекарства или ужаления насекомым, а также обколоть это место раствором адреналина и приложить холод. Необходимо восстановить проходимость дыхательных путей (введение воздуховода, срочная интубация трахеи или трахеотомия), обеспечить подачу в легкие чистого кислорода.
Проводится введение симпатомиметиков (адреналина) подкожно повторно с последующим внутривенным капельным введением до улучшения состояния. При тяжелой форме анафилактического шока внутривенно вводится допамин в индивидуально подобранной дозе. В схему неотложной помощи включаются глюкокортикоиды (преднизолон, дексаметазон, бетаметазона), проводится инфузионная терапия, позволяющая восполнить объем циркулирующей крови, устранить гемоконцентрацию и восстановить приемлемый уровень артериального давления. Симптоматическое лечение включает использование антигистаминных средств, бронхолитиков, диуретиков (по строгим показаниям и после стабилизации АД).
Стационарное лечение пациентов с анафилактическим шоком проводится в течение 7-10 дней. В дальнейшем необходимо наблюдение для выявления возможных осложнений (поздние аллергические реакции, миокардит, гломерулонефрит и т. д.) и их своевременного лечения.
Прогноз и профилактика
Прогноз при анафилактическом шоке зависит от своевременности проведения адекватных лечебных мероприятий и общего состояния пациента, наличия сопутствующих заболеваний. Больные, перенесшие эпизод анафилаксии, должны состоять на учете у участкового аллерголога. Им выдается быть выдан аллергологический паспорт с отметками о факторах, вызывающих явления анафилактического шока. Для предупреждения подобного состояния контакт с такими веществами должен быть исключен.
Источник