Аллергия и паразиты: как выявить и обезвредить
Содержание статьи

Проблемы избыточной чувствительности и паразитов встречаются во врачебной практике часто. Течение болезни может быть завуалированным под иные патологии, что заставляет пациентов годами ходить по врачам без результата. Кроме того, между гельминтами, простейшими и прочими непрошенными гостями и аллергическими проявлениями часто есть связь.
Аллергия
Окружающая среда с ее агрессивными вредными химическими составляющими отражается негативно на разных органах и системах, проявляясь, в том числе, увеличением склонности к аллергии.
Каждый человек может среагировать на новый продукт, пищевую добавку, стиральный порошок, компонент краски для волос, пыль, домашнего клеща и даже на чью-то перхоть или слюну. В основе реакции будет лежать восприятие организма любого объекта как чужеродного с ярко выраженной
Аллергические проявления:
- сыпь на коже;
- зуд;
- отеки разной локализации и объема;
- насморк;
- слезотечение;
- першение в носу, горле;
- кашель;
- отек Квинке;
- анафилактический шок.
Паразиты

Многообразие паразитирующих на человеке существ поражает — выделяют более тысячи экземпляров, которые могут жить в любых органах и тканях. Из-за такого обилия клинические проявления бывают самыми разными:
- боли в животе;
- кровь, слизь в кале;
- тошнота, рвота;
- слабость;
- зуд в области ануса;
- скрежет зубами;
- отсутствие аппетита;
- нарушение четкости зрения;
- боли в суставах;
- отечность ног, рук;
- язвы на коже, слизистых;
- головные, мышечные боль;
- удушье (характерно для некоторых глистов у детей);
- нарушения психики.
Связь с аллергией
Паразит — это живое существо, которое находится в постоянном контакте с хозяином. Выделяет продукты своей жизнедеятельности наружу либо химические вещества при сосании. Нередко они воспринимаются организмом как чужеродные агенты, в ответ развивается аллергическая реакция.
Первые проявления аллергии появляются в течение первых 7-10 дней после заражения паразитами. Это может быть сыпь на коже, как мелкая красная, так и в виде пузырьков, першение в носу, горле, чихание, сухой кашель. Потом червь находит себе место обитания и на время затихает.
Вторая волна аллергических реакция начинается через 3-4 недели. Это постоянные не проходящие явления, что и в начале. Течение может быть и волнообразным, то усиливаясь, то затихая, что связано с жизнедеятельностью паразита.
Диагностика паразитов

При наличии подозрительных жалоб человека обязательно обследуют. Обнаружить проблему можно разными способами:
- Анализ кала путем микроскопии. Лаборант или врач клинической лабораторной диагностики рассматривает под микроскопом фекалии на предмет яиц или самих паразитов. Возможны ложно отрицательные результаты, играет роль человеческий фактор. Проводится трижды.
- Анализ кала методом ПЦР. Не зависит от человека. Самый достоверный для диагностики червей, обитающих в пищеварительной системе, поскольку обнаруживает их непосредственное присутствие. Также выполняется трехкратно.
- Кровь или слюна методом ПЦР. Производится забор материала из вены или с поверхности щеки. Метод помогает выявить РНК или ДНК паразитов, циркулирующих по организму, достоверен для поиска любых типов.
- Определение антител в крови с помощью ИФА. Анализ показывает есть ли ответ иммунной системы на конкретного возбудителя. Могут обнаруживаться признаки свежего заражения, предположительно хронических форм или следы перенесенного носительства в прошлом. Также относится к типу достоверных.
- Общий анализ крови. В нем будут повышены эозинофилы.
- Кровь на уровень иммуноглобулина Е. Показатель всегда выше нормы.
Эозинофилы и иммуноглобулин Е повышаются также при аллергии, поэтому при наличии любых аллергических проявлений без явной причины нужно обследоваться на паразитов.
Другие методы исследования — УЗИ органов брюшной полости, мышц, КТ или МРТ различных частей тела, эндоскопия толстого или тонкого кишечника могут применяться при подозрении на определенных паразитов, например, лямблий, которые нередко массивно размножаются в желчном пузыре, лентеца, способного занимать 2-4 метра кишечника или эхинококка, образующего кисты.
Для каждого вида паразита установлены свои интервалы при обследовании и контроле лечения, они зависят от его жизненного цикла.
Лечение аллергии и паразитов

При появлении аллергии важно исключить провоцирующий фактор. Если он будет оставаться в контакте с организмом, то реакция не прекратится. Особенно это актуально при глистных инвазиях и прочих «поселенцах» внутри человека.
При отрицательных анализах на паразитов аллергия лечится стандартно — гипоаллергенная диета по Адо, антигистаминные препараты (цетиризин, лоратадин, клемастин, хлоропирамин и т.д.), в более тяжелых случаях подключаются гормоны (дексаметазон, преднизолон).
При обнаружении паразитов лечение будет иным:
- в рационе должны присутствовать свежие натуральные соки, крупы, клетчатка, белок, кислые продукты (если нет гастрита, язвы), тыква, чеснок, хрен (васаби в том числе), горчица;
- исключить сладкое, особенно мучное, жирное;
- прием препаратов, направленных против конкретного возбудителя, часто используются пирантел, мебендазол, альбендазол из-за широкого спектра действия;
- по решению врача могут быть назначены витамины, желчегонные средства, травяные настои.
При наличии симптомов, подозрительных на паразитоз, следует обращаться к инфекционисту. Доктор проведен опрос, осмотр, назначит нужные обследования.
Данная статья написана действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Оцените, насколько была полезна статья
Проголосовало 13 человек,
средняя оценка 4.8
Остались вопросы?
Задайте вопрос врачу и получите консультацию терапевта онлайн по волнующей Вас проблеме в бесплатном или платном режиме.
На нашем сайте СпросиВрача работают и ждут Ваших вопросов более 2000 опытных врачей, которые ежедневно помогают пользователям решить их проблемы со здоровьем. Будьте здоровы!
Источник
Гельминты и аллергия: где связь
Почти 40% населения нашей планеты страдают от аллергии, это обусловлено плохой экологией и обилием химических добавок в продуктах. Однако мало кто знает, что симптомы аллергии могут появляться у человека после заражения организма гельминтами. Об этом могут свидетельствовать такие симптомы, как зуд и различные высыпания на коже. Стоит узнать, в чем же причина такой реакции организма: проявления аллергии или в этом виноваты гельминты.
Из-за чего развивается аллергия?
Аллергия возникает вследствие реакции иммунитета на попадание в организм инородных молекул или аллергенов. Причинами аллергии при заражении гельминтами могут быть:
- продукты их жизнедеятельности;
- личинки;
- продукты разложения мертвых гельминтов;
- повреждения тканей организма.
При гельминтозах большую роль при формировании патологического процесса играют иммунные механизмы организма, например, аллергические проявления. Поэтому клинические проявления гельминтоза во многом схожи с аллергическими заболеваниями. Основным симптомом заражения гельминтами является сильный кожный зуд в ночное и утреннее время. Кроме зуда также могут появиться разнообразные высыпания на коже, например, крапивница. Реже появляется заложенность носа.
Аллергическая реакция организма возникает в момент внедрения и развития паразита. Эта острая стадия длится от двух-трех недель до двух месяцев, а после заболевание переходит в хроническую форму. В этом случае проявления гельминтоза становятся не такими явными, и стадия может длиться годами.
При возникновении у пациента аллергических симптомов врач обычно не проводит лабораторную диагностику паразитов. Это опасно тем, что больной не получает своевременного лечения и состояние его приобретает хроническое рецидивирующее течение.
Какие гельминты могут стать причиной аллергической реакции
Реакция организма на различные виды глистов отличается. Аллергические проявления могут возникнуть из-за появления определенных видов гельминтов.
- Острицы
Это мелкие тонкие серо-белые черви. Заражение этими паразитами называется энтеробиозом, и это самый часто встречающийся вид гельминтоза. Основным симптомом заражения является сильный зуд вокруг ануса. Помимо этого, возможны аллергические реакции (сыпь).
- Аскариды
Это круглые черви, вызывающие аскаридоз. Основные симптомы заражения: нарушение работы желудочно-кишечного тракта (ЖКТ), аллергические реакции в виде крапивницы и кожного зуда.
- Трихинеллы
Представляют собой червей-нематодов, вызывающих трихинеллез. Личинки червя содержат в себе сильный аллерген. В организме зараженного человека появляется сильная аллергическая реакция, поражающая суставы и сосуды. Могут возникать отеки на лице.
- Лямблии
Паразитирующие простейшие. При возникновении в организме большого количества лямблий их продукты жизнедеятельности могут вызвать общую интоксикацию. Проявляется, как аллергия и дерматит. На коже возникает обильная сыть с ярко-розовыми пятнами.
- Кишечная угрица
Маленькие паразиты способные вызвать стронгилоидоз. Они могут существовать и в свободной, а не только в паразитарной форме. При проникновении через кожу вызывают воспаления, сыпь, маленькие зудящие язвы. Часто вызывают аллергическую реакцию: отеки, сыпь, зуд.
- Токсокары
Вызывают токсокароз. Токсокары способны на протяжении многих лет мигрировать в личиночной форме в тканях и внутренних органах. Передаются человеку от собак и кошек. Болезнь может проявляться в виде хронической крапивницы, аллергической экземы, бронхиальной астмы.
Для точного определения наличия у человека гельминта и его вида, а также способа лечения, следует обратиться к специалисту.
Какое обследование может назначить врач
Связь аллергии с гельминтами далеко не сразу быстро устанавливают. Для этого назначают диагностику. Без соответствующих анализов определить наличие гельминтов в организме практически невозможно.
- На яйца глистов — один из самых распространенных анализов, однако не слишком эффективный.
- На энтеробиоз — анализ представляет собой взятие мазка или соскоба из зоны анального отверстия, процедуру необходимо проводить утром.
- На аскаридоз, опистрохоз, трихинеллез — эффективным методом обнаружения является проверка крови на антитела, сдавать анализ следует натощак.
- Стронгилоидоз — проводится анализ кала, но в результате исследования обнаруживаются не яйца глистов, а сами личинки.
В любом случае к врачу нужно обращаться сразу после появления подозрительных симптомов. Обследование поможет выяснить наличие гельминтов и назначить необходимую терапию. Такая тактика поможет избежать возможных осложнений.
Какие нужны лекарства?
Лекарства для лечения гельминтоза должен выписывать врач, после получения соответствующих анализов. Современные препараты помогают справиться с паразитами эффективно и быстро и при этом обладают широким спектром действия. Однако следует понимать, что объект их влияния — только взрослые гельминты, а против личинок они совсем не эффективны. Поэтому рекомендуется провести через несколько недель еще один курс приема антигельминтного препарата.
Глистогонные препараты в большинстве своем не убивают паразитов, а парализуют их. Специальные вещества в их составе блокируют функционирование нервно-мускульной системы червей. Таким образом, они не погибают в кишечнике, поэтому удается избежать отравления организма продуктами разложения. Гельминты просто отлипают от стенок кишечника и выходят вместе с каловыми массами.
Препараты против гельминтоза делятся на два вида:
- для однократного применения;
- для приема на протяжении нескольких дней.
Помимо препаратов для дегельминтизации организма, при аллергических проявлениях назначают антигистаминные лекарственные средства. Они помогают снять аллергические проявления, тем самым облегчая состояние больного.
Гельминтозы — это группа заболеваний, развивающихся вследствие проникновения в организм паразитических червей. Они опасны тем, что симптомы этой патологии могут быть самыми разнообразными и нередко маскируются под другие заболевания. Поэтому очень важно при неэффективности стандартной терапии какого-либо заболевания пройти полное обследование и выяснить истинную причину развившейся патологии.
Пройдите тестЗдоров ли ваш кишечник? О запорах не принято говорить в открытую. После прохождения данного теста вы узнаете, насколько хорошо функционирует ваш ЖКТ, и получите рекомендации по улучшению пищеварения.
Использованы фотоматериалы Shutterstock
Источник
Пищевая аллергия у детей
Пищевая аллергия у детей — это специфические иммунологические реакции и клинические симптомы, возникающие при попадании аллергенов из еды либо при перекрестных воздействиях. Заболевание проявляется дерматологическими (сыпью, кожным зудом), респираторными (заложенностью носа, насморком, чиханием) и гастроинтестинальными признаками (болями в животе, тошнотой и рвотой, неустойчивостью стула). Для диагностики используют кожные прик-тесты, клинические и иммунологические исследования крови, провокационные тесты. Для лечения пищевой аллергии у детей назначают элиминационные диеты, медикаментозную терапию.
Общие сведения
Пищевая аллергия — одна из самых распространенных проблем педиатрии, которая, по разным данным, выявляется у 8-30% детей. Наиболее часто болезнь диагностируется в младенческом и раннем детском возрасте и в промежутке 7-10 лет. Реже всего проблема встречается в 3-7 лет. Мальчики и девочки одинаково восприимчивы к влиянию пищевых аллергенов. Изменение характера питания и появление большего количества экзогенных антигенов, попадающих в организм, обуславливает дальнейшее повышение заболеваемости пищевой аллергией.
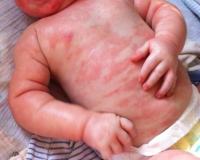
Пищевая аллергия у детей
Причины
Этиологические факторы заболевания — это различные компоненты питания, к которым организм вырабатывает антитела. Существует явление перекрестной аллергии, когда наличие сенсибилизации к пыльце растений или шерсти животных сопровождается непереносимостью определенной пищи. Для развития патологии также должны присутствовать предрасполагающие факторы:
- Генетические предпосылки. Установлено, что более 50% больных с пищевой аллергией имеют наследственную предрасположенность к атопическим заболеваниям. Это контролируется 4-мя группами генов, которые передаются независимо друг от друга, поэтому у ребенка может быть абсолютно любая их комбинация.
- Антенатальные воздействия. Сюда относят экстрагенитальные болезни женщины и патологии течения беременности, которые негативно влияют на плод. Весомый фактор риска — наличие у беременной вредных привычек. Нерациональное питание будущей матери и употребление большого числа аллергизирующих продуктов также повышают вероятность заболевания у ребенка.
- Постнатальные факторы. К ним принадлежат патологические роды, которые снижают адаптационные возможности организма и повышают риск сенсибилизации от матери. Пищевая аллергия чаще возникает у детей, которые находились на искусственном вскармливании или начали слишком рано (до 6 месяцев) получать прикорм.
- Функциональные нарушения. В раннем возрасте у детей недостаточно развита система ферментов пищеварения, которые расщепляют белковые антигены и предотвращают их попадание в организм. Местный кишечный иммунитет также неактивен, что усиливает вероятность проникновения аллергена.
Патогенез
Наиболее частые аллергены для детей — коровье молоко, яйца, орехи, соя, пшеница, рыба. Основные патогенные компоненты такой пищи — водорастворимые гликолипиды. Это небольшие молекулы, которые устойчивы к действию термической обработки, влиянию пищеварительных ферментов. Поэтому они поступают в детский организм в неизмененном виде, приводя к специфическим иммунологическим реакциям.
Основной иммунологический механизм пищевой аллергии — реагиновый тип повреждения тканей (I тип). Его суть заключается во взаимодействии аллергенов пищи с иммуноглобулинами, в результате чего активируются тучные клетки (базофилы). Они выделяют в окружающие ткани гистамин, другие биологически активные вещества, которые вызывают характерные симптомы. Реже встречаются реакции замедленной чувствительности (IV тип).
Сенсибилизация к аллергенам происходит как через оболочки ЖКТ, так и через слизистую респираторного тракта. В первом случае происходит нарушение естественного защитного барьера кишечника, вследствие чего чужеродные белки попадают в кровь. Ингаляционные аллергены преимущественно являются пыльцой растений. Они стимулируют образование IgE, которые могут реагировать с некоторыми веществами из продуктов питания, вызывая перекрестную пищевую аллергию.

Пищевая аллергия у детей
Классификация
По количеству продуктов, провоцирующих нежелательные симптомы, выделяют моновалентную сенсибилизацию, которая составляет всего 20-30% и поливалентную пищевую аллергию. В 79% случаев заболевание сочетается с чувствительностью к другим типам аллергенных веществ (пыль, пыльца растений, медикаменты). По патогенезу выделяют IgE-зависимую и IgE-независимую форму. В дополнение к этим классификациям педиатры подразделяют болезнь на 3 типа:
- Тип А — аллергия у новорожденных и детей раннего возраста, которая связана с нарушениями барьерной функции пищеварительного тракта и отсутствием оральной толерантности.
- Тип B — патология младших школьников и подростков, когда сенсибилизация преимущественно происходит через респираторный тракт, а пищевая аллергия развивается по перекрестному механизму.
- Тип С — редкий вид, который диагностируется у подростков (чаще — девушек) без предрасположенности к атопии или других факторов риска.
Симптомы
Все проявления пищевой аллергии у детей делятся на типичные и атипичные. К первым относят поражения дыхательной системы и кожи (встречаются чаще), пищеварительной системы (наблюдаются реже). Этим течение болезни отличается от взрослых, у которых обычно поражается ЖКТ. Атипичные признаки включают симптомы со стороны мочевыделительной, сердечно-сосудистой, нервной и костно-мышечной системы.
Первым признаком аллергии на продукты питания, как правило, служат патологические изменения кожи. Высыпания имеют вид плоских красных пятен или папул, возвышающихся над кожным покровом. Сыпь зачастую сопровождается шелушениями и мучительным зудом. Поражения в основном расположены на лице и шее, в зоне локтевых сгибов, предплечий и кистей. При повторных эпизодах пищевой сенсибилизации высыпания локализуются на этих же местах.
Респираторные проявления протекают с вовлечением верхних дыхательных путей. У детей возникает заложенность носа, многократное чихание, обильные водянистые выделения. Реже беспокоят першение в горле и покашливание. Подобные симптомы характерны для грудничков и детей до трехлетнего возраста. У дошкольников и младших школьников превалирует поражение бронхолегочной системы — приступы одышки, удушья.
Аллергическое воспаление ЖКТ отличается полиморфизмом симптоматики. У младенцев отмечаются частые срыгивания, рвота, кишечные колики и метеоризм. Для энтероколита характерен жидкий стул со слизью и примесями крови. В старшем возрасте пищевая аллергия протекает по типу гастродуоденита — ребенок жалуется на боли и рези в области желудка, тошноту и тяжесть в брюшной полости после еды, неустойчивость стула.
Скорость развития клинической картины определяется разновидностью иммунологических реакций. При I типе патологические симптомы выявляются сразу или через один-два часа после употребления запрещенного продукта, а при IV типе от приема пищи до аллергических проявлений может пройти до 2 суток, что затрудняет постановку диагноза и откладывает начало лечения. Продолжительность симптоматики — от 1-2 до 10 дней, что обусловлено степенью тяжести болезни, количеством съеденного аллергена.
Осложнения
Опасность пищевой аллергии заключается в том, что без лечения она является первой ступенькой в так называемом «аллергическом марше». Сначала на фоне сенсибилизации к продуктам у ребенка развивается атопический дерматит, после чего заболевание переходит на следующую ступень — поражение органов дыхания в форме аллергического ринита. При отсутствии лечения «марш» достигает третьей ступени, когда манифестирует бронхиальная астма.
Длительно недиагностированная патология сопровождается аллергическим поражением суставов и повышает риск ревматоидного артрита. Самое тяжелое проявление пищевой аллергии — анафилактический шок. Состояние более характерно для новорожденных, младенцев. Симптоматика появляется в течение 1-3 минут после контакта с аллергеном. Начинаются бронхоспазм, отек гортани, коллапс, которые без во время начатого лечения приводят к летальному исходу.
Диагностика
Своевременное обнаружение пищевой аллергии для подбора лечения представляет проблему в детской аллергологии-иммунологии, что обусловлено разнообразием иммунологических механизмов и высокой частотой перекрестных реакций. Диагностический поиск начинается с опроса родителей и ребенка: как давно начались симптомы, с чем связывается их появление, есть ли в семье факторы риска. Для установления факта пищевой аллергии проводятся лабораторные исследования:
- Кожные пробы. Простое и безопасное исследование, которое выявляет сенсибилизацию к основным видам аллергенов. Выполняется в любом возрасте, но у пациентов до 2-х лет врач может получить искаженные результаты в связи с недоразвитием реактивности кожи. Наличие и степень реакции оценивают по размеру покраснения и отека после постановки прик-теста.
- Гемограмма. Чтобы обнаружить патологию, ребенку выполняют провокационный тест: дают аллергенный продукт и сразу же назначает анализ крови. Если есть гиперчувствительность, в результатах будет снижение уровня лейкоцитов (более, чем на 1000) и тромбоцитов (на 20% и более), а уровень эозинофилов возрастет.
- Иммунологические методы. В клинической аллергологии большое значение имеет диагностика уровня общего IgE и специфических IgE-антител. Исследование имеет точность более 95% и является решающим в постановке диагноза пищевой аллергии, особенно если сомнительны результаты других тестов.
В диагностическом поиске используют элиминационный метод: из пищевого рациона исключают определенные продукты, способные вызвать аллергию, и наблюдают за самочувствием ребенка. Если патология присутствует, соблюдение диеты без какого-либо лечения приводит к улучшению состояния. По показаниям врач рекомендует консультацию смежных специалистов — детского гастроэнтеролога, пульмонолога, дерматолога. Специалисты могут предложить дополнительные лабораторные и инструментальные исследования.

Кожные пробы
Лечение пищевой аллергии у детей
Диетотерапия
Основу лечения составляют специальные элиминационные диеты. Они предназначены для контроля симптомов аллергии, предотвращения осложнений и стабилизации состояния. Рацион подбирается исходя из возраста больного, степени тяжести заболевания и количества запрещенных продуктов. В современной педиатрии выделяют 2 основных типа диетотерапии для лечения у детей пищевой аллергии:
- Неспецифическая гипоаллергенная диета. В этом случае все продукты разделяют на три группы по степени аллергенности (высокая, средняя и низкая). Из питания полностью исключают еду из первой категории (яйца, коровье молоко, цитрусовые и т. д.) и ограничивают количество продуктов со средней степенью аллергизирующей активности.
- Индивидуальная элиминационная диета. Меню подбирают после полной диагностики и выявления продуктов, при употреблении которых у ребенка начинаются неприятные симптомы. Основные типы рационов: безмолочный, с исключением яиц, с отказом от злаков. Возможны и другие варианты питания, особенно при поливалентной пищевой аллергии.
Назначение диетотерапии у детей включает 3 последовательных этапа: подбор питания, что занимает 3-10 дней, период строгого соблюдения ограничений, этап расширения рациона, который проводится в среднем через 12-18 месяцев. Такой подход современных протоколов лечения показывает высокую эффективность: у 43% пациентов клинические проявления пищевой аллергии исчезают на 5-7 день, у 11% — через 2 недели, у 23% — спустя 1 месяц от начала терапии.
Подбор диеты у детей грудного возраста имеет свои особенности. Учитывая, что самая частая причина пищевой аллергии в этот период — белки коровьего молока, малышу требуется перевод на лечебные смеси. Специализированное детское питание содержит гидролизаты протеинов, которые не имеют аллергизирующих свойств. Недостатком смесей является их горький вкус, из-за чего иногда приходится переходить на составы с соевыми белками.
Консервативная терапия
Помимо диетотерапии, схемы лечения пищевых аллергий включают медикаменты. Основная группа препаратов, разрешенная к применению у детей, — антигистаминные средства. Они назначаются в период обострения болезни, чтобы быстро убрать аллергическое воспаление и улучшить состояние пациента. При среднетяжелом течении показаны препараты в пероральной форме выпуска, а на пике обострения для лечения используют средства первого поколения в виде парентеральных растворов.
Еще одна категория медикаментов — энтеросорбенты. Они эффективно связывают избыток пищевых белковых аллергенов в ЖКТ и выводят их из организма, уменьшая степень интоксикации. При тяжелых формах пищевых аллергий и развитии «марша» в схемы лечения включаются топические и системные глюкокортикоиды, стабилизаторы мембран тучных клеток, антилейкотриеновые препараты.
Прогноз и профилактика
При раннем выявлении аллергизирующих факторов и их исключении из рациона происходит полное выздоровление. Соблюдение рекомендаций по питанию позволяет предотвратить рецидивы заболевания. По мере того как увеличивается оральная толерантность, у части детей наступает спонтанное выздоровление, что подтверждается данными статистики: среди взрослых истинными формами пищевой аллергии страдает только 1-3% (в сравнении с 8-30% у детей).
Чтобы снизить риск аллергических проявлений у детей, необходимо максимально ограничить влияние аллергенов на организм. Профилактика состоит из двух этапов:
- Антенатальный этап. Включает рациональное питание беременной, назначение элиминационных диет женщинам, которые имеют отягощенный аллергологический анамнез.
- Постнатальный этап. Предполагает исключительно грудное вскармливание до 6-месячного возраста, что дает ребенку антигенную защиту, а также основанное на принципах доказательной медицины введение прикорма, при необходимости — молочных смесей.
Источник