Аллергия: ликбез для аллергика. Диагностика, симптомы, лечение
Содержание статьи
Заложенный нос, изнуряющий кашель, конъюнктивит, диарея или сыпь — если это повседневная жизнь одного из домочадцев, нужно ему помочь.
Аллергические заболевания занимают третье место среди наиболее распространенных хронических заболеваний в мире. Каждые 10 лет количество случаев заболевания удваивается. По последним данным, более 17 млн европейцев страдают пищевой аллергией, почти 70 млн страдают астмой и 170 млн испытывают симптомы аллергии на пыльцу, переносимую по воздуху, в весенне-летний период.
В Европе около 40% людей заявляют наличие аллергии как минимум на один аллерген, хотя это не всегда подтверждается соответствующими тестами. По-прежнему очень мало пациентов обращаются в аллергологические клиники. Многие виды аллергии лечатся неправильно, например, пищевая аллергия распознается как отравление, аллергический ринит, а начало астмы — как рецидивирующая простуда.
Аллергия — коварное заболевание, которое не укладывается ни в одну универсальную схему: мы можем быть сенсибилизированы практически чем угодно, в любое время нашей жизни, а иногда только в результате перекрестных реакций с другими аллергенами.
Диагностика аллергии
Диагностика аллергии — сложная задача, так как не всегда анализы кожи и крови дают полное представление о болезни. В самых сложных случаях проходят месяцы или даже годы, прежде чем можно будет обнаружить все аллергены и их кроссы и начать эффективное лечение. Однако попробовать однозначно стоит, ведь жить с нелеченной аллергией сложно и опасно.
![]() Диагностика аллергии
Диагностика аллергии
Опасный для жизни анафилактический шок теоретически может стать результатом влияния любого типа аллергена, но на практике он чаще всего возникает в результате укусов насекомых, а также попадания лекарственных или пищевых аллергенов.
При появлении симптомов аллергии не следует заниматься самолечением и принимать случайные безрецептурные антигистаминные препараты, особенно если иммунные реакции тяжелые и частые. К лечению аллергии нужно подходить методично.
Благодаря тестам (кожные пробы, анализы крови, а иногда и провокационные пробы) становится известно, на что у пациента аллергия и в какой степени. Бывает, что развивается перекрестная аллергия — тогда опыт и знания врача невозможно переоценить.
Нужно быть осторожным с альтернативными методами борьбы с аллергией. Нет никаких научных доказательств того, что аллергия реагирует на биоэнергетическую терапию, иглоукалывание, ароматерапию или гомеопатию. Особенно опасно лечить бронхиальную астму только нетрадиционными методами — можно очень серьезно осложнить болезнь.
Самые частые симптомы аллергии
Самая распространенная аллергия в нашей стране — это аллергия на пыль, а именно на клещей в домашней пыли. Иммунные симптомы, типичные для этой аллергии, включают:
- насморк;
- кашель;
- першение в горле;
- астматическую одышку;
- иногда изменения кожи.
Насморк
Астматическая одышка
Подобные симптомы мучают аллергиков, страдающих аллергией на пыльцу деревьев, кустарников и трав. У неудачливых людей с аллергией на наибольшее количество пыльцы растений есть только три месяца в году без мучительных иммунных реакций. Такие же признаки говорят об аллергии на споры плесени и мех пушных зверей. Кстати, аллергены содержатся в слюне, моче, фекалиях и секретах сальных желез наших питомцев.
Очень сильно и различными способами сенсибилизируют пищевые продукты — коровье молоко, яйца, зерно, цитрусовые, орехи, какао, консерванты и другие добавки, добавляемые в пищу. А также продукты, содержащие гистамин, например, голубой и желтый сыр, салями, рыба и морепродукты, пиво и вино. Наиболее частыми симптомами пищевой аллергии являются:
- газы;
- диарея;
- жжение в языке;
- отек;
- крапивница.
Что такое атопия?
Контактная аллергия, наиболее частыми симптомами которой являются металлы (в основном никель, хром, кобальт), моющие средства, парфюмерия, косметика или латекс, все более часто переходит в контактную экзему. Симптомы атопического дерматита: отек, покраснение, зуд и шелушение кожи.
![]() Атопия
Атопия
Иметь аллергию на яд перепончатокрылых очень опасно. Для этой аллергии характерны крупные местные реакции и даже генерализованные аллергические реакции (анафилактический шок).
Аллергия на определенные лекарства также может иметь опасные последствия. Гиперчувствительность чаще всего связана с антибиотиками — пенициллинами, цефалоспоринами и сульфаниламидами, а также ацетилсалициловой кислотой и другими нестероидными противовоспалительными препаратами.
Подходящие лекарства от аллергии
Аллерголог определит и объяснит, что будет включать лечение. Если требуется принимать лекарства в течение всего периода воздействия аллергенов, например, в течение месяцев опыления растений, не следует прекращать лечение даже после исчезновения тревожных и назойливых симптомов.
- Антигистаминные средства. Основные лекарства, используемые сегодня при аллергии, – антигистаминные препараты, противодействующие избытку гистамина, выделяемого организмом. Антигистаминные препараты устраняют симптомы аллергии.
- Стероиды. Препараты, содержащие стероиды, составляют отдельную группу препаратов, применяемых при аллергии. Хотя их название звучит похоже, их не следует путать с анаболическими стероидами, которые неправильно используются некоторыми спортсменами. Стероиды — это средства с сильным противовоспалительным действием. Они облегчают симптомы аллергического ринита — чихание, зуд, заложенность носа и уменьшают количество выделений из носа. Стероиды также являются активным ингредиентом противоаллергических препаратов для глаз (аналогичных препаратам для носа, они представляют собой как капли, так и спреи), мазей и кремов от аллергических поражений кожи, а также ингалянтов, используемых при астме.
- Кромоны. Некоторые препараты применяют при аллергии профилактически. Так действуют кромоны — препараты, предотвращающие аллергическую реакцию. Кромоны содержат капли и спреи, используемые в глаза и нос. Люди с пищевой аллергией принимают их в виде таблеток. К сожалению, действуют они с опозданием, поэтому начинать их использование следует заранее. В зависимости от того, какое именно действующее вещество использовалось в том или ином препарате — эффект проявится через неделю или даже через 3-4 недели. Эффект от их действия зависит от того, используются ли они систематически, как рекомендовано, несколько раз в день в течение всего периода лечения.
- Комбинированные препараты. Что касается мазей и кремов от атопического дерматита, они чаще всего содержат вещества, обладающие антигистаминными, увлажняющими и противозудными свойствами. Однако стоит упомянуть, что стероиды, применяемые на коже в течение длительного времени, могут вызывать, среди прочего, местную атрофию. Важность стероидов в лечении аллергических заболеваний, особенно астмы, невозможно переоценить. Введение ингаляционных стероидов стало настоящей вехой в лечении бронхиальной астмы.
![]() Кромоны — препараты предотвращающие аллергическую реакцию
Кромоны — препараты предотвращающие аллергическую реакцию
Ученые видят большие возможности в препаратах, содержащих антилейкотриены, которые особенно эффективны при лечении астмы. Для получения соответствующего терапевтического эффекта их необходимо использовать систематически. К сожалению, эти препараты не заменяют стероиды, они действуют только как вспомогательное средство.
Лечение аллергии методом иммунотерапии — десенсибилизации
Аллергией и астмой страдает большой процент населения стран, где общепринят так называемые западный образ жизни. Поэтому постоянно ведется поиск новых методов и средств, облегчающих жизнь аллергикам.
Большое внимание уделяется иммунотерапии — десенсибилизации, заключающейся в целенаправленном введении в организм пациента специфических, постепенно увеличивающихся доз аллергена. Работа ученых сосредоточена на замене вакцины, используемой в этом процессе, другими методами применения аллергенов. Почему это так важно? Потому что десенсибилизация связана с определенным риском анафилактического шока, который опасен для жизни. По этой причине вакцины вводятся только в тех местах, где можно оказать пациенту адекватную помощь в случае возникновения такого шока.
Возможно, однако, через какое-то время в этом не будет необходимости, поскольку уже внедрена сублингвальная иммунотерапия, при которой пациенту вместо вакцины под язык вводится препарат, содержащий аллергены.
Полезные советы: как уменьшить симптомы аллергии
Избегайте аллергена. Легко сказать, сложнее сделать, особенно если у вас аллергия на пыльцу, переносимую по воздуху, или на вездесущих клещей. Однако есть аллергены, которые относительно легко удалить из среды. Из меню аллергика должны исчезнуть пищевые аллергены, вредные лекарства из аптечки, металлические серьги (аллергики обычно хорошо переносят золото и серебро) и т. д.
В случае аллергии на животных обычно врач предполагает, что пациент отдает питомца кому-то из семьи или друзей. Это непростое, зачастую драматическое решение, на которое согласны не все. Однако иногда это необходимо, особенно если пациент — ребенок, у которого уже диагностирована бронхиальная астма.
Держите дом в чистоте. Людям, страдающим аллергией на пыль, не следует самостоятельно пылесосить или протирать от пыли полки, в этом отношении очень полезна помощь и уход других домочадцев.
Квартиру аллергика необходимо часто проветривать, регулярно менять постельное белье, также стоит отказаться от ковров и ковровых покрытий в пользу легко моющихся плиток и панелей, а текстильных диванов и кресел – в пользу кожи, легко протираемой обивки. Вместо штор, рекомендуются жалюзи и ставни, особенно устанавливаемые между стеклами. Также неплохо купить хороший пылесос с фильтром для воды, который задерживает как можно больше грязи.
![]() Уборка дома
Уборка дома
Людям, страдающим аллергией на пыльцу деревьев и трав, в сезон пыльцы помогут влажные занавески на окнах, которые частично задерживают попадание аллергенов в комнаты. Также важна частая стирка одежды. Люди с аллергией на пыльцу часто чрезвычайно чувствительны к смогу — поэтому стоит приобрести домашние очистители воздуха и выходить на улицу в маске от пыли.
Дневник аллергии. Врачи часто советуют пациентам вести календарь, в который день за днем записываются:
- наблюдаемые симптомы аллергии и других заболеваний;
- ежедневное меню;
- принимаемые лекарства;
- возможные контакты с животными или табачным дымом;
- любая другая информация, которая может помочь выявить вредные аллергены.
Поначалу записи кажутся хаотичными и бессмысленными, но через несколько недель у врача появляется шанс увидеть в них то, чего не покажет обычный опрос — причинно-следственные связи. Это очень ценно, особенно в ситуациях, когда тесты не дают четких результатов.
Диета при аллергии. Правильное меню важно не только при пищевой аллергии. Элиминационная диета является очевидным требованием, когда повышается чувствительность, например, к коровьему молоку или глютену. Меню может иметь значительное влияние на самочувствие и иммунитет также в случае ингаляционной аллергии.
В периоды повышенной иммунной реакции полезны:
- теплые жидкости, например, чай или бульон — они помогают расщеплять закупорки, образовавшиеся в дыхательных путях, и облегчают отхождение слизи;
- жирные кислоты омега-3 — снижают риск развития аллергии;
- чеснок и лук, овощи, особенно зеленые, а также цитрусовые, укрепляющие защитные барьеры организма.
Согласно последним исследованиям, также хорошо влияют на организм человека, страдающего аллергией натуральные пробиотики, такие, как свекольная закваска или некоторые йогурты.
![]() Натуральные пробиотики
Натуральные пробиотики
Рассмотрите возможность иммунотерапии. Специфическая иммунотерапия, то есть десенсибилизация, основана на формировании толерантности к аллергенам, которые ранее нанесли ему вред. Звучит сложно, но это просто обычные инъекции аллергена, которые пациенту делают под наблюдением аллерголога.
Иммунотерапия пока не пользуется большой популярностью в нашей стране, вероятно, это сдерживается отсутствием знаний и веры в эффективность этого вида терапии и нежеланием пациентов проходить длительное лечение — десенсибилизация должна длиться от 2 до 4 лет.
Но этот вариант лечения более эффективен, чем может показаться – в случае аллергии на яд насекомых успешность терапии составляет около 90%, а для пылевых клещей и пыльцы — около 70-80%. К сожалению, десенсибилизация к шерсти животных не используется, так как гораздо лучшие результаты достигаются при удалении аллергена (домашнего животного) из окружающей среды пациента.
Наилучшие результаты по десенсибилизации к пыльце или клещам наблюдаются у детей. Минимальный возраст десенсибилизированного пациента – 5 лет, но и у взрослых возможны очень хорошие результаты.
Источник
Лекарственная аллергия — симптомы и лечение
Лекарственное средство (препарат, лекарство) — это природное или искусственно созданное вещество (смесь веществ), представленное в форме таблетки, раствора или мази, которое предназначено для лечения, профилактики и диагностики заболеваний. Прежде чем препараты допускают к использованию, они проходят клинические исследования, в ходе которых выявляются их лечебные свойства и побочные эффекты.
С древних времён люди для спасения своей жизни и избавления от страданий использовали различные природные лекарственные средства, которые содержались в растениях или животном сырье. С развитием такой науки, как химия, выяснилось, что целебные свойства этих средств заключаются в определённых химических соединениях, которые избирательно воздействуют на организм. Постепенно эти «лечебные» соединения стали синтезировать в лабораторных условиях.
В связи с возникновением всё большего количества лекарств и широкого их применения для лечения разных патологий всё чаще стали возникать нежелательные реакции на препараты. Их можно разделить на две основные группы:
- предсказуемые и дозозависимые;
- непредсказуемые и дозонезависимые.
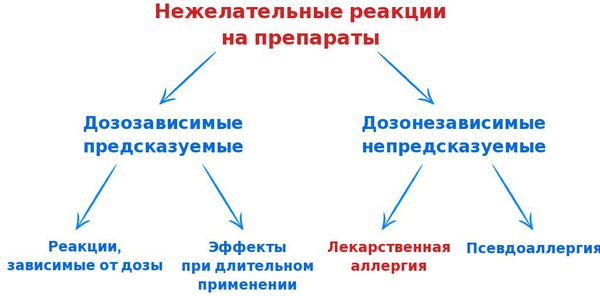
Также нежелательные реакции подразделяют на четыре типа:
- Нежелательные реакции, зависимые от дозы — реакции, связанные с фармакологическими свойствами препарата (например, токсичное влияние на печень парацетамола или кардиотоксичность дигоксина). Они составляют до 90% всех НР. Их возникновение предсказуемо и зависит от дозировки препарата. Летальность таких НР невысока. Для их устранения, как правило, достаточно уменьшить дозу лекарства или отменить его.
- Эффекты при длительном применении — предполагается зависимость от препарата, синдром отмены, толерантность (невосприимчивость) или эффекты подавления выработки гормонов (например, повышение артериального давления после отмены празозина и клофелина; тахикардия после отмены бета-блокаторов; развитие толерантности к нитратам или синдром Кушинга на фоне применения кортикостероидов). В таких случаях необходимо снизить дозу, сделать перерыв в приёме либо отменить препарат.
- Отсроченные эффекты — реакции, возникающие через какое-то время от начала приёма лекарства (например, нарушение репродуктивной функции или канцерогенность). Они встречаются редко и, как правило, являются дозозависимыми.
- Нежелательные реакции, не зависимые от дозы — реакции, в основе которых лежат иммуноаллергические или генетические механизмы. Они непредсказуемы и не зависят от дозы препарата. Возникают реже, чем первый тип НР, но имеют более серьёзные, жизнеугрожающие последствия (лекарственная аллергия, лекарственная непереносимость и идиопатические реакции). В таких случаях необходима отмена препарата и запрет на его дальнейшее использование.
Лекарственная аллергия — это реакция организма, связанная с повышенной чувствительностью к препарату, в развитии которой участвуют механизмы иммунной системы.[2] Аллергическую реакцию на препараты также называют лекарственной гиперчувствительностью.
В настоящее время количество пациентов, обращающихся к аллергологам в связи с предполагаемой аллергией на медикаменты, неуклонно растёт.
Вызвать лекарственную аллергию может любой препарат.[10] К лекарствам, чаще всего вызывающим аллергические реакции, относят:
- антибактериальные препараты — пенициллины и другие бетта-лактамные антибиотики, сульфаниламидные препараты и ванкомицин (гликопептидный антибиотик);
- анальгетики (болеутоляющие) и нестероидные противовоспалительные средства (НПВС) — аспирин, диклофенак, ибупрофен;
- пиразолоны — анальгин;
- местные анестетики — новокаин, прокаин, лидокаин.
Факторы риска лекарственной аллергии:
- другие виды аллергии, имеющиеся у человека;
- наследственность;
- одновременное применение большого количества препаратов;
- персистирование (длительное выживание в организме) герпес-вирусов (например, вируса Эпштейна — Барра);
- возраст (чем старше человек, тем выше риск развития аллергической реакции на препарат);[7]
- наличие нескольких заболеваний одновременно (особенно болезней печени и почек).[8][9]
Аллергия на лекарства может возникать на любых участках тела и в любых органах. Выраженность симптомов варьирует от минимального дискомфорта до жизнеугрожающих состояний, а их продолжительность — от нескольких минут до недель или месяцев.
Выделяют три группы симптомов лекарственной аллергии:
- проявления, возникающие в первые минуты или в течение часа после введения препарата — острая крапивница, анафилактический шок, бронхоспазм, ангиоотёк;
- аллергические реакции подострого типа, развивающиеся до 24 часов после применения препарата — макулопапулёзная экзантема, лихорадка, тромбоцитопения, агранулоцитоз;
- симптомы, формирующиеся в течение нескольких дней или недель после использования лекарства — сывороточная болезнь, поражение внутренних органов, лимфоаденопатия, васкулит, артралгия.
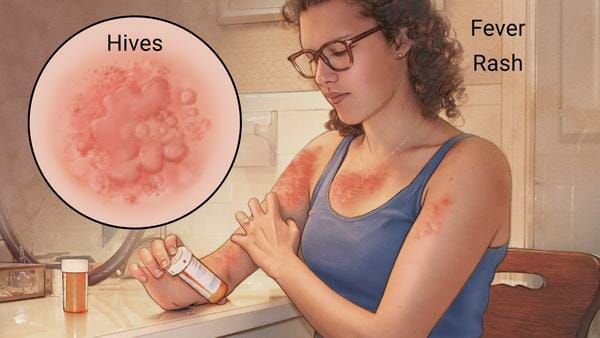
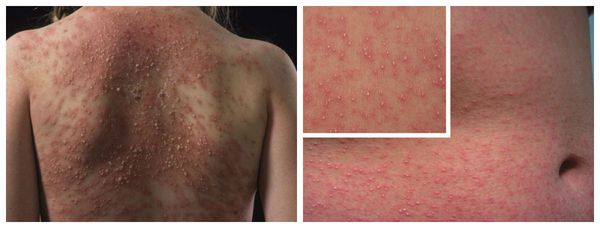
Наиболее частые проявления лекарственной аллергии:
- крапивница — возникновение на коже тела и лица элементов сыпи от мелких бледно-розовых до крупных пятен ярко розового или даже бордового цвета, занимающих практически всю площадь тела (отличительной особенностью является зуд этих элементов);
- повышение температуры на фоне высыпаний (не всегда);
- отёки лица или век (чаще всего асимметричный);
- поражение верхних дыхательных путей (бронхоспазм).
При лекарственной аллергии возможны нарушения различного характера:
- системные (поражающие весь организм);
- локализованные:
- кожные поражения;
- поражения других органов и систем.[11]
СИСТЕМНЫЕ ПОРАЖЕНИЯ
Анафилаксия — серьёзная жизнеугрожающая системная реакция гиперчувствительности. Она возникает буквально через несколько минут или часов после проникновения аллергена.
Об анафилаксии свидетельствует появление двух и более следующих симптомов:
- распространённая крапивница на коже и/или слизистых, которая сопровождается зудом и/или покраснением, отёком губ, языка или нёбного язычка;
- кашель, чихание, заложенность носа, хрипы в груди, одышка, затруднение дыхания (иногда с шумом и свистом) и, как следствие, гипоксемия (недостаток кислорода в крови);
- резкое падение артериального давления (АД), потеря сознания, паралич сфинктеров;
- изменения со стороны пищеварительной системы — спастические боли в животе и рвота.
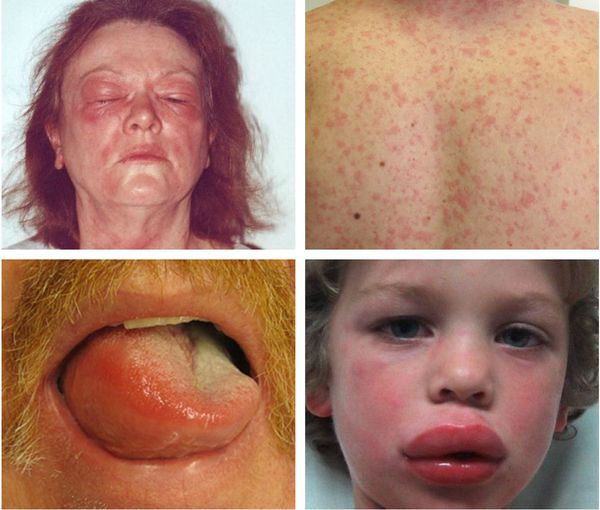
Ещё одним вариантом течения анафилаксии является острое изолированное снижение АД, также возникающее через несколько минут или часов после приёма препарата-аллергена. Систолическое (верхнее) давление взрослых снижается ниже 90 мм рт. ст. или более чем на 30% от исходного давления. Уровень АД детей и его снижение зависит от возраста.
Довольно часто аналогичные симптомы могут указывать на неаллергическую анафилаксию. Её лечение также не отличается от купирования аллергической анафилаксии. Разница лишь в том, что истинный анафилактический шок протекает намного тяжелее, а риск летальности выше.
Острые тяжёлые распространённые дерматозы:
- Многоформная экссудативная эритема (МЭЭ) — высыпания различной формы, представленные очаговыми покраснениями и «мишеневидными» папулами, которые могут перерасти в везикулы и буллы (пузыри), а также в эрозии. Сыпь, как правило, возникает на коже кистей, стоп, гениталий и слизистых оболочках.
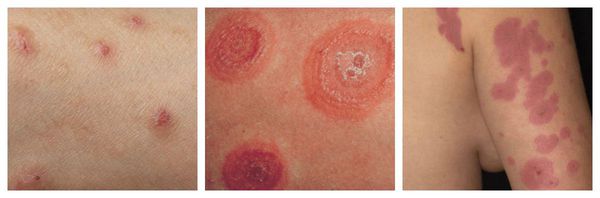
- Синдром Стивенса — Джонсона (ССД) — тяжёлая форма МЭЭ, при которой поражаются не только кожа и слизистые, но и внутренние органы. Площадь аллергических высыпаний на коже занимает не более 10%. Сопровождается лихорадкой и недомоганием.
- Токсический эпидермальный некролиз (синдром Лайелла) — тяжёлая аллергическая реакция, угрожающая жизни, проявляющаяся распространённым поражением кожного и слизистого покрова (более 30% поверхности), шелушением кожи, тяжёлой интоксикацией и нарушениями функционирования всех органов. Зачастую этому состоянию предшествует МЭЭ и ССД.[2]
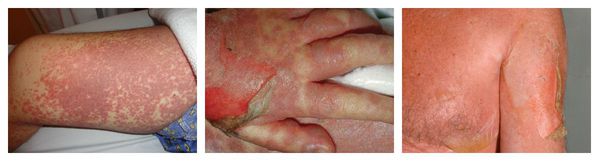
Сывороточная болезнь — аллергическая реакция, которая длится несколько дней или недель. Возникает после введения гетерологичных сывороток и применения пенициллинов, цитостатиков, сульфаниламидов (противомикробных препаратов) и НПВС. Первые проявления возникают спустя 1-3 недели от начала лечения. К ним относятся: сыпь, лихорадка, боль в крупных суставах и увеличение лимфоузлов. Реже аллергия сопровождается синдромом Гийена — Барре, гломерулонефритом (повреждением почечных клубочков), поражением периферических нервов и системным васкулитом.
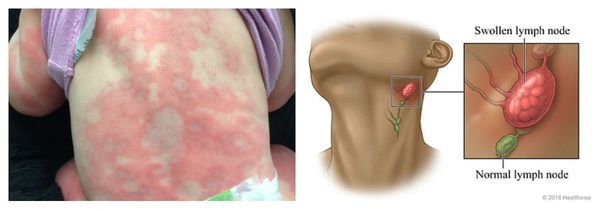
Системный лекарственный васкулит — аллергическая реакция, при которой на коже нижних конечностей и крестце возникает симметричная геморрагическая сыпь. Одновременно с этим появляется лихорадка, недомогание, боль в мышцах и анорексия. При более тяжёлом течении поражаются суставы, почки и желудочно-кишечный тракт. В редких случаях в лёгких появляются инфильтраты (скопления крови и лимфы), и нарушается функционирование нервных волокон (проявляется слабостью в мышцах и болью в поражённой области тела).
Лекарственно-индуцированный волчаночный синдром — аллергическая реакция, симптомы которой похожи на проявления системной красной волчанки. Отличие заключается в отсутствии «бабочки» на щеках (встречается крайне редко). Течение такой аллергии благоприятное. Она может проявляться болью в суставах и мышцах с увеличением размеров печени и нарушением функции почек (гломерулонефрит). После отмены препарата-аллергена состояние пациента улучшается спустя несколько дней или недель.
Лекарственная лихорадка — нежелательная реакция, отличающаяся от других лихорадок сохранением относительно хорошего самочувствия несмотря на высокую температуру и потрясающие ознобы. Исчезает спустя 2-3 для после отмены лекарства-аллергена, но в случае его повторного применения появляется спустя несколько часов.
Синдром лекарственной гиперчувствительности (DRESS-синдром) — потенциально жизнеугрожающая реакция на лекарственные средства, при которой возникает кожная сыпь и лихорадка, происходит увеличение лимфоузлов, развивается гепатит и другие системные поражения, а также повышается уровень лейкоцитов и эозинофилов в крови. Перечисленные симптомы могут развиваться от одной недели до трёх месяцев и продолжаться около нескольких недели даже после отмены препарата-аллергена.
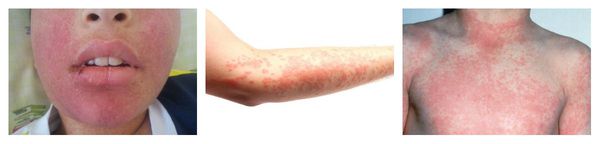
КОЖНЫЕ ПОРАЖЕНИЯ
Макулопапулезные высыпания — зудящая сыпь, которая внезапно появляется спустя 7-10 суток от начала приёма лекарства. Возникает преимущественно на туловище. Может перерасти в синдром Стивенса — Джонсона и синдром Лайелла. Провоцирующие препараты: пенициллины, НПВС, сульфаниламиды и противосудорожные препараты.
Крапивница — единичные или множественные волдыри различного размера и локализации, способные сливаться и сопровождаться ангиоотёком. Как правило, сыпь исчезает бесследно. Провоцирующие препараты: НПВС, ингибиторы АПФ, рентгеноконтрастные (йодосодержащие) вещества, витамины группы В, наркотические анальгетики, сульфаниламиды, пенициллины и другие антибиотики.
Ангиоотёк — безболезненный при прикосновении отёк различной локализации с чёткими границами, который иногда сопровождается сыпью как при крапивнице и кожным зудом.
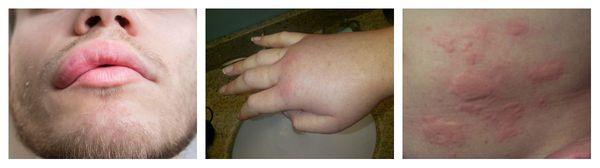
Аллергический васкулит — воспаление сосудистых стенок, которое сопровождается симметричными высыпаниями в виде мелких кровоизлияний на коже голеней (как правило, в нижней трети), ягодиц и рук. При этом кожа лица и шеи остаётся без изменений. Провоцирующие препараты: сульфаниламиды, барбитураты, соли золота и йодосодержащие препараты.
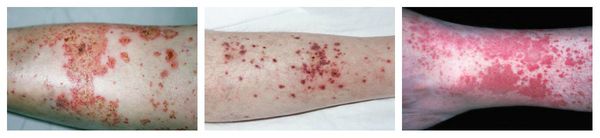
Контактный аллергический дерматит — аллергическое поражение кожи, возникающее в месте воздействия лекарства, которое проявляется эритемой, отёком, иногда появлением везикул и булл. В некоторых случаях возможно распространение воспаления на участок кожи, не контактировавший с лекарственным средством. Провоцирующие препараты: неомицин, левомицетин, сульфаниламиды, бензокаин, пенициллин и другие антибиотики.
Фиксированная эритема — воспалительное аллергическое высыпание в виде эритем, булл или отёчных бляшек разных размеров с чёткими конурами. Оно может возникнуть снова даже после кажущегося улучшения. Через два часа после повторного применения причинно-значимого лекарства высыпания появляются ровно на том же месте и сохраняются примерно 2-3 недели, оставляя хроническую поствоспалительную пигментацию. Провоцирующие препараты: тетрациклины, барбитураты, сульфаниламиды и НПВС.
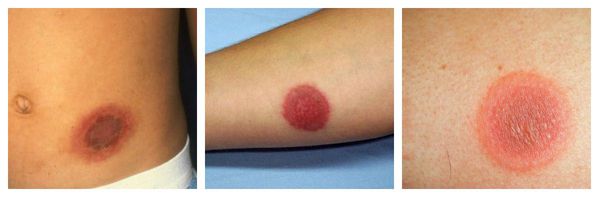
Фотодерматиты — аллергические высыпания в виде покраснения, возникающие на открытых участках тела, иногда сопровождающиеся появлением везикул и булл. Провоцирующие средства: препараты местного действия, в том числе и добавленные к мылу галогенизированные фенольные соединения, ароматические вещества, НПВС, сульфаниламиды и фенотиазины.
Феномен Артюса — Сахарова — местная аллергия в виде инфильтрата, абсцесса или фистулы, которая появляется через 7-9 дней или 1-2 месяца после контакта с лекарственным средством. Провоцирующие препараты: гетерологичные сыворотки и антибиотики, а также инсулин (спустя 1-2 месяца после его введения).
Эксфолиативная эритродермия — жизнеугрожающее распространённое поражение кожи (занимает более 50% её поверхности), представленное покраснением, инфильтрацией и обширным шелушением. Провоцирующие средства: препараты мышьяка, ртути и золота, пенициллины, сульфаниламиды и барбитураты.
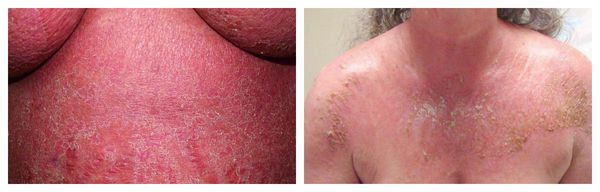
Узловатая эритема — аллергическая реакция в виде симметричных и болезненных при прикосновении подкожных красных узлов разного размера, которые обычно возникают на передней поверхности голеней. Может сопровождаться небольшим повышением температуры, недомоганием, болями в мышцах и суставах. Провоцирующие средства: сульфаниламиды, оральные контрацептивы, пенициллины, барбитураты, препараты брома и йода.
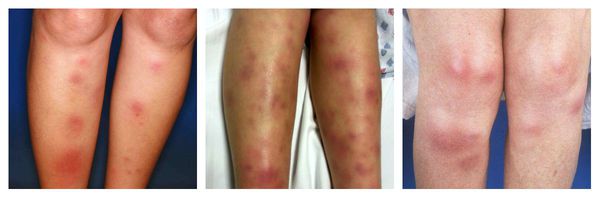
Острый генерализованный экзантематозный пустулёз — аллергическая реакция кожи, при которой на фоне покраснений возникают гнойничковые высыпания. Протекает с повышением температуры до 38°C и количества лейкоцитов в крови. Исчезает через 10-15 суток после отмены лекарства-аллергена. Провоцирующие препараты: блокаторы кальциевых каналов (дилтиазем), сульфаниламиды, аминопенициллины (ампициллин, амоксициллин) и макролиды.
ПОРАЖЕНИЯ ДРУГИХ ОРГАНОВ И СИСТЕМ
Помимо перечисленных клинических проявлений при лекарственной аллергии могут возникнуть:
- поражения органов дыхания — ринит, бронхоспазм, воспаление лёгкого и образование в нём эозинофильного инфильтрата (синдром Леффлера) — по причине аллергии на пиразолоны, карбамазепин, ацетилсалициловую кислоту и другие НПВС, ингибиторы АПФ, β-блокаторы, пенициллины и сульфаниламиды;
- поражения системы кроветворения — гемолитическая анемия и тромбоцитопения — в ответ на приём стрептомицина, хинидина, рифампицина, пенициллина, ибупрофена и прочих сульфаниламидов, производных сульфанилмочевины, тиазидных диуретиков и соли золота;
- поражение органов кровообращения — миокардит (встречается крайне редко) — при приёме сульфаниламида, пенициллина и метилдопы;
- поражения ЖКТ и гепатобилиарной системы — гастроэнтероколит, холестаз, острый гепатит, хронический гепатит (редко) — при приёме пиразолонов, сульфасалазина, карбамазепина, аллопуринола, сульфаниламидов, галотана, изониазида и фенитоина;
- поражения мочевыделительной системы (встречаются крайне редко) — острый интерстициальный нефрит и гломерулонефрит — следствие реак