Аллергия на яйца
Содержание статьи
Единственный способ предотвратить развитие аллергии на яйца или продукты, которые их содержат, — это избегать их употребления. Некоторые люди с аллергией на яйца, однако, могут переносить продукты, которые содержат хорошо термически обработанные яйца, например, хлебобулочные изделия. Антигистаминные препараты Антигистаминные препараты могут уменьшить проявления легкой аллергии на яйца. Эти препараты можно принять после употребления в пищу яиц, однако они в серьезных случаях они не эффективны и не предотвращают развитие реакций. Эктстренное введение адреналина с помощью автоинжектора Возможно, вам придется иметь при себе автоинжектор с адреналином (EpiPen, Auvi-Q и другие) постоянно. В случае развития анафилаксии необходимо срочно ввести адреналин и обратиться за помощью в приемное отделение больницы, где вы некоторое время пробудете под наблюдением медперсонала для исключения рецидива симптомов. Научитесь пользоваться автоинжектором. Если у ребенка есть автоинжектор, убедитесь, что воспитатели имеют к нему доступ и знают, как его использовать. Если ваш ребенок достаточно взрослый, убедитесь, что он или она понимает, как пользоваться автоинжектором. Заменяйте автоинжектор до истечения срока его действия. Большинство детей в конечном итоге перерастают аллергия на яйца. Поговорите с врачом вашего ребенка, как часто вам надо проходить обследования, чтобы убедиться, что ребенок перерос аллергию. Проводить провокационную пищевую пробу дома самостоятельно опасно, особенно если в прошлом отмечались серьезные аллергические реакции. Чтобы предотвратить развитие аллергической реакции и не допустить ухудшения ситуации, если она развилась, вы можете предпринять следующие шаги.
Скрытые источники яичных продуктов К сожалению, даже если пища помечена как не содержащая яиц, она все же может содержать некоторые яичные белки. Если есть сомнения, обратитесь к производителю. Продукты, которые содержат яйца, могут включать:
Эти термины указывают, что при приготовлении продукты были использованы яйца:
Другим потенциальным источником воздействия является перекрестное загрязнение при приготовлении блюд в домашних условиях, особенно, когда вы едите в гостях и хозяева не осведомлены о риске развития аллергии. |
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Аллергия на яйца является довольно распространённой и может возникать фактически в любом возрасте. Аллергены, содержащиеся в яйцах, способны вызывать аллергические реакции различной степени интенсивности. Наиболее агрессивными из них считаются овомукоид и овальбумин, менее аллергенными — лизоцимы и кональбумин.
Гораздо чаще и интенсивнее аллергия проявляется на белок сырого яйца, хотя при употреблении варёных яиц тоже может быть достаточно сильной. Следует отметить, что аллергия на яйца может сочетаться с аллергией на мясо курицы, что связано с присутствием в нём белка. Аллергия на яйца может возникнуть при употреблении не только куриных яиц, но и индюшиных, гусиных, утиных, др. Как правило, такая аллергия протекает без осложнений, в крайне редких случаях может стать причиной развития анафилактического шока. Людям, страдающим этой формой аллергии, запрещено употреблять в пищу яйца, а также продукты, содержащие их производные.
[1], [2], [3], [4], [5], [6]
Аллергия на куриные яйца
Аллергия на куриные яйца наиболее часто вызывается овальбумином и овомукоидом, реже — кональбумином и лизоцимом. При этом овомукоид также имеет устойчивость к термической обработке, в результате чего аллергическая реакция может возникнуть как на сырое, так и на сваренное яйцо. Аллергия на куриные яйца очень часто сопровождается непереносимостью куриного мяса. Желток куриного яйца также может стать причиной аллергии, но частота аллергических реакций на него примерно в половину меньше по сравнению с белком. Кроме того, при термической обработке главный желточный аллерген — вителлин — нейтрализуется. Куриные яйца имеют достаточно широкую сферу применения при производстве различных пищевых продуктов (сосиски, колбаса, майонез, макаронные изделия, др.), именно поэтому пациентам, страдающим этим видом аллергии, необходимо быть особо осторожными при выборе продуктов и внимательно читать их состав перед употреблением, чтобы избежать попадания в организм яиц в какой бы то ни было форме.
Аллергия на яйца у взрослых
Аллергия на яйца у взрослых встречается гораздо реже, чем у детей, как правило, при избыточном их потреблении, в результате чего в организме происходит высвобождение гистаминов и наблюдаются расстройства функционирования дыхательной, пищеварительной, сердечно-сосудистой системы, а также аллергическая реакция кожи. Тело начинает чесаться, появляются красные пятна, отёчность. Если причиной аллергии на яйца у взрослых стало чрезмерное их потребление, необходимо резко снизить их количество в рационе или полностью его ограничить.
[7]
Как проявляется аллергия на яйца?
Чтобы понимать, как проявляется аллергия на яйца, необходимо знать основные её симптомы. Во-первых, это аллергическая реакция кожи — красные высыпания, зуд, припухлость, экземы, краснота слизистой оболочки ротовой полости. Негативная реакция при аллергии на яйца может возникать также со стороны пищеварения, дыхательной и сердечно-сосудистой системы. У больного, помимо кожных высыпаний, может возникнуть диарея, тошнота, ринит, слезотечение, хрипящий кашель, могут покраснеть веки, также может присоединиться головная боль.
Симптомы аллергии на яйца
Первые симптомы аллергии на яйца могут возникнуть ещё в грудном возрасте. Проявления аллергии могут быть следующими: хаотичные кожные высыпания красного цвета, ощущение болезненно-щекочущего раздражения кожи, экзема, отёчность и краснота на слизистой оболочке ротовой полости, расстройства пищеварения, среди которых боль в животе, понос, тошнота, рвотная реакция. Со стороны дыхательной системы наблюдается покраснение век, слезоточивость, чиханье, обложенность носовых ходов, кашель, хрипящие звуки в груди, др., также может возникать головная боль.
Что делать, если у ребёнка аллергия на яйца?
У детей аллергия на яйца является одной из самых распространённых. Если у ребёнка аллергия на яйца, это означает, что иммунная система отторгает белок и вырабатывает ответную реакцию, сопровождающуюся высвобождением гистаминов, вызывая тем самым расстройства функционирования определённых систем организма и поражая кожные покровы. Следует отметить, что аллергическая реакция может возникнуть и на желток. Впервые аллергия на яйца может возникнуть в самом раннем возрасте. Если у ребёнка аллергия на яйца, их нельзя употреблять в пищу, следует также отказаться от всех продуктов, в которых они присутствуют в том или ином виде.
Диета при аллергии на яйца
Диета при аллергии на яйца подразумевает в первую очередь исключение их из рациона. Людям, страдающим аллергией на яйца, следует учитывать тот факт, что яйца входят в состав самых различных продуктов и не всегда это отображается на упаковке. Например, при производстве макаронных изделий, сосисок, некоторых хлебобулочных продуктов используются яйца, хотя на этикетке в составе продукта они могут быть не указаны. Также наиболее распространёнными яичносодержащими продуктами являются следующие: майонезы, колбасы, мороженое, кондитерские изделия, различные полуфабрикаты, крабовые палочки, др. При изучении состава продукта необходимо иметь в виду, что он содержит яйца, если на этикетке указаны такие составляющие как альбумин, лeцитин, загуститeль, коагулянт, яичный бeлок, яичный желток, эмульгатор, лизоцим, овоглобин, глобулин, яичный порошок. Чтобы обойтись без яиц при приготовлении блюд в домашних условиях, можно воспользоваться их аналогом, разбавив, например одну столовую ложку дрожжей четвертью стакана воды или добавив в готовящееся блюдо столовую ложку бананового или абрикосового пюре. Также можно для замены яйца при приготовлении пищи использовать желатин, растворив один пакет в двух столовых ложках горячей воды. Вода с растительным маслом и содой (примерно по 1-1,5 ложки) тоже может заменить при готовке яйцо. Диета при аллергии на яйца может состоять из следующих блюд и продуктов:
- Говяжьи или свиные супы (куриные — исключаются).
- Картофель, капуста и другие овощи.
- Фрукты.
- Каши из различных круп.
- Домашняя выпечка без яиц.
- Масло, молоко.
В общей сложности, диета при аллергии на яйца может включать различные продукты и блюда, главное, чтобы они не содержали в своём составе яиц и их производных. Также из рациона исключается куриное мясо и бульон.
[8]
Скорлупа яиц от аллергии
Скорлупа яиц от аллергии может оказывать довольно хороший эффект. Чтобы приготовить порошок из скорлупы, предпочтительнее использовать яйца со скорлупой белого цвета. Перед началом приготовления скорлупу нужно тщательно обработать мылом, затем извлечь из неё содержимое, после чего снова хорошенько обмыть и подсушить. Измельчить подготовленную скорлупу можно при помощи толкушки или кофемолки. Следует учитывать, что при термической обработке скорлупа будет гораздо тяжелее усваиваться организмом. Строгое соблюдение дозировок является крайне важным при использовании в пищу скорлупы, особенно у маленьких детей. Деткам в возрасте от шести месяцев и до года дают небольшую щепотку, которая может поместиться на краешке ножа. Детям от одного года порцию скорлупы увеличивают вдвое, дозировка для детей пяти-семи лет составляет половинку чайной ложечки. В скорлупу перед употреблением рекомендуется добавить несколько капель свежего лимонного сока для лучшего усвоения организмом. Яичную скорлупу при аллергии принимают в течение двух-трёх месяцев и больше. Максимальная дозировка для взрослых составляет одну чайную ложку в сутки. Воду, в которой варились яйца или в течение суток лежала яичная скорлупа, тоже можно использовать в лечебных целях — для наложения аппликаций при аллергических высыпаниях. Перед использованием яичной скорлупы в лечебных целях не забывайте, что яйца должны быть обязательно свежими, а скорлупа — хорошо вымытой. Предварительно заготовленную скорлупу до использования нужно оставлять в тёмном месте при обычной температуре в комнате. Скорлупу, как правило, принимают внутрь вне зависимости от приёма пищи. Употребление яичной скорлупы возможно даже для людей, имеющих аллергическую реакцию на яйца, так как сама по себе она аллергеном не является.
Перепелиные яйца от аллергии
Перепелиные яйца от аллергии можно использовать как взрослым, так и детям, так как они считаются гипоаллергенным продуктом, отлично усваиваются организмом, являются источником многих микроэлементов и, следовательно, могут быть рекомендованы к употреблению как в качестве диетического питания при различных аллергических реакциях, так и для каждодневного употребления. Перепелиные яйца насыщают организм многими минералами. Применение скорлупы перепелиных яиц при аллергии помогает снизить симптомы заболевания и оказывает положительное влияние на его течение, если у пациента нет аллергии на этот продукт. Принимать перепелиные яйца следует на голодный желудок за полчаса до приёма пищи, запивая водой или натуральным соком. В профилактических целях перепелиные яйца рекомендуют употреблять в следующих количествах: детям в возрасте от года до трёх лет по одному-два яйца в сутки, от трёх до восьми лет — по два-три яйца, от восьми до двенадцати — по три-четыре, детям старше двенадцати, а также взрослым — от четырёх до шести яиц в день. Перепелиные яйца при аллергии употребляют в подсоленном виде, запивая тёплой водой. Если у ребёнка аллергическая реакция проявилась в форме диатеза, можно воспользоваться следующим средством: возьмите лимон, хорошо обмойте, выдавите в ложку немного сока. Растолките высушенную скорлупу перепелиных яиц в ступке и добавьте несколько капелек лимонного сока. Полученную смесь давайте малышу маленькими порциями в зависимости от возраста несколько раз в день.
Лечение аллергии на яйца
Аллергия на яйца лечение предполагает симптоматическое, так как воздействовать на причину заболевания невозможно. В качестве основного лечения необходимо обязательное исключение из рациона яиц и продуктов, которые содержат в составе яичный белок, желток, порошок и другие элементы, присутствующие в яйцах. При лечении аллергии на яйца возможно применение противогистаминных препаратов для снятия симптомов аллергии. Перепелиные яйца можно использовать в качестве аналога куриных или других, вызывающих аллергию. При аллергии на яйца возможно также лечение яичной скорлупой, которую измельчают и принимают внутрь в количестве, соответствующем возрасту пациента. Для самых маленьких деток, например, это небольшая щепотка. Перед использованием яичную скорлупу тщательно очищают пищевым моющим средством. Однако без предварительной консультации врача применять какие бы то ни было средства при аллергии не рекомендуется. Аллерголог сначала проведёт аллергические пробы и установит аллерген, после чего назначит компетентную терапию, включающую в себя также лечебную диету.
Источник
Пищевая аллергия у детей
Пищевая аллергия у детей — это специфические иммунологические реакции и клинические симптомы, возникающие при попадании аллергенов из еды либо при перекрестных воздействиях. Заболевание проявляется дерматологическими (сыпью, кожным зудом), респираторными (заложенностью носа, насморком, чиханием) и гастроинтестинальными признаками (болями в животе, тошнотой и рвотой, неустойчивостью стула). Для диагностики используют кожные прик-тесты, клинические и иммунологические исследования крови, провокационные тесты. Для лечения пищевой аллергии у детей назначают элиминационные диеты, медикаментозную терапию.
Общие сведения
Пищевая аллергия — одна из самых распространенных проблем педиатрии, которая, по разным данным, выявляется у 8-30% детей. Наиболее часто болезнь диагностируется в младенческом и раннем детском возрасте и в промежутке 7-10 лет. Реже всего проблема встречается в 3-7 лет. Мальчики и девочки одинаково восприимчивы к влиянию пищевых аллергенов. Изменение характера питания и появление большего количества экзогенных антигенов, попадающих в организм, обуславливает дальнейшее повышение заболеваемости пищевой аллергией.
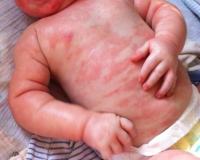
Пищевая аллергия у детей
Причины
Этиологические факторы заболевания — это различные компоненты питания, к которым организм вырабатывает антитела. Существует явление перекрестной аллергии, когда наличие сенсибилизации к пыльце растений или шерсти животных сопровождается непереносимостью определенной пищи. Для развития патологии также должны присутствовать предрасполагающие факторы:
- Генетические предпосылки. Установлено, что более 50% больных с пищевой аллергией имеют наследственную предрасположенность к атопическим заболеваниям. Это контролируется 4-мя группами генов, которые передаются независимо друг от друга, поэтому у ребенка может быть абсолютно любая их комбинация.
- Антенатальные воздействия. Сюда относят экстрагенитальные болезни женщины и патологии течения беременности, которые негативно влияют на плод. Весомый фактор риска — наличие у беременной вредных привычек. Нерациональное питание будущей матери и употребление большого числа аллергизирующих продуктов также повышают вероятность заболевания у ребенка.
- Постнатальные факторы. К ним принадлежат патологические роды, которые снижают адаптационные возможности организма и повышают риск сенсибилизации от матери. Пищевая аллергия чаще возникает у детей, которые находились на искусственном вскармливании или начали слишком рано (до 6 месяцев) получать прикорм.
- Функциональные нарушения. В раннем возрасте у детей недостаточно развита система ферментов пищеварения, которые расщепляют белковые антигены и предотвращают их попадание в организм. Местный кишечный иммунитет также неактивен, что усиливает вероятность проникновения аллергена.
Патогенез
Наиболее частые аллергены для детей — коровье молоко, яйца, орехи, соя, пшеница, рыба. Основные патогенные компоненты такой пищи — водорастворимые гликолипиды. Это небольшие молекулы, которые устойчивы к действию термической обработки, влиянию пищеварительных ферментов. Поэтому они поступают в детский организм в неизмененном виде, приводя к специфическим иммунологическим реакциям.
Основной иммунологический механизм пищевой аллергии — реагиновый тип повреждения тканей (I тип). Его суть заключается во взаимодействии аллергенов пищи с иммуноглобулинами, в результате чего активируются тучные клетки (базофилы). Они выделяют в окружающие ткани гистамин, другие биологически активные вещества, которые вызывают характерные симптомы. Реже встречаются реакции замедленной чувствительности (IV тип).
Сенсибилизация к аллергенам происходит как через оболочки ЖКТ, так и через слизистую респираторного тракта. В первом случае происходит нарушение естественного защитного барьера кишечника, вследствие чего чужеродные белки попадают в кровь. Ингаляционные аллергены преимущественно являются пыльцой растений. Они стимулируют образование IgE, которые могут реагировать с некоторыми веществами из продуктов питания, вызывая перекрестную пищевую аллергию.

Пищевая аллергия у детей
Классификация
По количеству продуктов, провоцирующих нежелательные симптомы, выделяют моновалентную сенсибилизацию, которая составляет всего 20-30% и поливалентную пищевую аллергию. В 79% случаев заболевание сочетается с чувствительностью к другим типам аллергенных веществ (пыль, пыльца растений, медикаменты). По патогенезу выделяют IgE-зависимую и IgE-независимую форму. В дополнение к этим классификациям педиатры подразделяют болезнь на 3 типа:
- Тип А — аллергия у новорожденных и детей раннего возраста, которая связана с нарушениями барьерной функции пищеварительного тракта и отсутствием оральной толерантности.
- Тип B — патология младших школьников и подростков, когда сенсибилизация преимущественно происходит через респираторный тракт, а пищевая аллергия развивается по перекрестному механизму.
- Тип С — редкий вид, который диагностируется у подростков (чаще — девушек) без предрасположенности к атопии или других факторов риска.
Симптомы
Все проявления пищевой аллергии у детей делятся на типичные и атипичные. К первым относят поражения дыхательной системы и кожи (встречаются чаще), пищеварительной системы (наблюдаются реже). Этим течение болезни отличается от взрослых, у которых обычно поражается ЖКТ. Атипичные признаки включают симптомы со стороны мочевыделительной, сердечно-сосудистой, нервной и костно-мышечной системы.
Первым признаком аллергии на продукты питания, как правило, служат патологические изменения кожи. Высыпания имеют вид плоских красных пятен или папул, возвышающихся над кожным покровом. Сыпь зачастую сопровождается шелушениями и мучительным зудом. Поражения в основном расположены на лице и шее, в зоне локтевых сгибов, предплечий и кистей. При повторных эпизодах пищевой сенсибилизации высыпания локализуются на этих же местах.
Респираторные проявления протекают с вовлечением верхних дыхательных путей. У детей возникает заложенность носа, многократное чихание, обильные водянистые выделения. Реже беспокоят першение в горле и покашливание. Подобные симптомы характерны для грудничков и детей до трехлетнего возраста. У дошкольников и младших школьников превалирует поражение бронхолегочной системы — приступы одышки, удушья.
Аллергическое воспаление ЖКТ отличается полиморфизмом симптоматики. У младенцев отмечаются частые срыгивания, рвота, кишечные колики и метеоризм. Для энтероколита характерен жидкий стул со слизью и примесями крови. В старшем возрасте пищевая аллергия протекает по типу гастродуоденита — ребенок жалуется на боли и рези в области желудка, тошноту и тяжесть в брюшной полости после еды, неустойчивость стула.
Скорость развития клинической картины определяется разновидностью иммунологических реакций. При I типе патологические симптомы выявляются сразу или через один-два часа после употребления запрещенного продукта, а при IV типе от приема пищи до аллергических проявлений может пройти до 2 суток, что затрудняет постановку диагноза и откладывает начало лечения. Продолжительность симптоматики — от 1-2 до 10 дней, что обусловлено степенью тяжести болезни, количеством съеденного аллергена.
Осложнения
Опасность пищевой аллергии заключается в том, что без лечения она является первой ступенькой в так называемом «аллергическом марше». Сначала на фоне сенсибилизации к продуктам у ребенка развивается атопический дерматит, после чего заболевание переходит на следующую ступень — поражение органов дыхания в форме аллергического ринита. При отсутствии лечения «марш» достигает третьей ступени, когда манифестирует бронхиальная астма.
Длительно недиагностированная патология сопровождается аллергическим поражением суставов и повышает риск ревматоидного артрита. Самое тяжелое проявление пищевой аллергии — анафилактический шок. Состояние более характерно для новорожденных, младенцев. Симптоматика появляется в течение 1-3 минут после контакта с аллергеном. Начинаются бронхоспазм, отек гортани, коллапс, которые без во время начатого лечения приводят к летальному исходу.
Диагностика
Своевременное обнаружение пищевой аллергии для подбора лечения представляет проблему в детской аллергологии-иммунологии, что обусловлено разнообразием иммунологических механизмов и высокой частотой перекрестных реакций. Диагностический поиск начинается с опроса родителей и ребенка: как давно начались симптомы, с чем связывается их появление, есть ли в семье факторы риска. Для установления факта пищевой аллергии проводятся лабораторные исследования:
- Кожные пробы. Простое и безопасное исследование, которое выявляет сенсибилизацию к основным видам аллергенов. Выполняется в любом возрасте, но у пациентов до 2-х лет врач может получить искаженные результаты в связи с недоразвитием реактивности кожи. Наличие и степень реакции оценивают по размеру покраснения и отека после постановки прик-теста.
- Гемограмма. Чтобы обнаружить патологию, ребенку выполняют провокационный тест: дают аллергенный продукт и сразу же назначает анализ крови. Если есть гиперчувствительность, в результатах будет снижение уровня лейкоцитов (более, чем на 1000) и тромбоцитов (на 20% и более), а уровень эозинофилов возрастет.
- Иммунологические методы. В клинической аллергологии большое значение имеет диагностика уровня общего IgE и специфических IgE-антител. Исследование имеет точность более 95% и является решающим в постановке диагноза пищевой аллергии, особенно если сомнительны результаты других тестов.
В диагностическом поиске используют элиминационный метод: из пищевого рациона исключают определенные продукты, способные вызвать аллергию, и наблюдают за самочувствием ребенка. Если патология присутствует, соблюдение диеты без какого-либо лечения приводит к улучшению состояния. По показаниям врач рекомендует консультацию смежных специалистов — детского гастроэнтеролога, пульмонолога, дерматолога. Специалисты могут предложить дополнительные лабораторные и инструментальные исследования.

Кожные пробы
Лечение пищевой аллергии у детей
Диетотерапия
Основу лечения составляют специальные элиминационные диеты. Они предназначены для контроля симптомов аллергии, предотвращения осложнений и стабилизации состояния. Рацион подбирается исходя из возраста больного, степени тяжести заболевания и количества запрещенных продуктов. В современной педиатрии выделяют 2 основных типа диетотерапии для лечения у детей пищевой аллергии:
- Неспецифическая гипоаллергенная диета. В этом случае все продукты разделяют на три группы по степени аллергенности (высокая, средняя и низкая). Из питания полностью исключают еду из первой категории (яйца, коровье молоко, цитрусовые и т. д.) и ограничивают количество продуктов со средней степенью аллергизирующей активности.
- Индивидуальная элиминационная диета. Меню подбирают после полной диагностики и выявления продуктов, при употреблении которых у ребенка начинаются неприятные симптомы. Основные типы рационов: безмолочный, с исключением яиц, с отказом от злаков. Возможны и другие варианты питания, особенно при поливалентной пищевой аллергии.
Назначение диетотерапии у детей включает 3 последовательных этапа: подбор питания, что занимает 3-10 дней, период строгого соблюдения ограничений, этап расширения рациона, который проводится в среднем через 12-18 месяцев. Такой подход современных протоколов лечения показывает высокую эффективность: у 43% пациентов клинические проявления пищевой аллергии исчезают на 5-7 день, у 11% — через 2 недели, у 23% — спустя 1 месяц от начала терапии.
Подбор диеты у детей грудного возраста имеет свои особенности. Учитывая, что самая частая причина пищевой аллергии в этот период — белки коровьего молока, малышу требуется перевод на лечебные смеси. Специализированное детское питание содержит гидролизаты протеинов, которые не имеют аллергизирующих свойств. Недостатком смесей является их горький вкус, из-за чего иногда приходится переходить на составы с соевыми белками.
Консервативная терапия
Помимо диетотерапии, схемы лечения пищевых аллергий включают медикаменты. Основная группа препаратов, разрешенная к применению у детей, — антигистаминные средства. Они назначаются в период обострения болезни, чтобы быстро убрать аллергическое воспаление и улучшить состояние пациента. При среднетяжелом течении показаны препараты в пероральной форме выпуска, а на пике обострения для лечения используют средства первого поколения в виде парентеральных растворов.
Еще одна категория медикаментов — энтеросорбенты. Они эффективно связывают избыток пищевых белковых аллергенов в ЖКТ и выводят их из организма, уменьшая степень интоксикации. При тяжелых формах пищевых аллергий и развитии «марша» в схемы лечения включаются топические и системные глюкокортикоиды, стабилизаторы мембран тучных клеток, антилейкотриеновые препараты.
Прогноз и профилактика
При раннем выявлении аллергизирующих факторов и их исключении из рациона происходит полное выздоровление. Соблюдение рекомендаций по питанию позволяет предотвратить рецидивы заболевания. По мере того как увеличивается оральная толерантность, у части детей наступает спонтанное выздоровление, что подтверждается данными статистики: среди взрослых истинными формами пищевой аллергии страдает только 1-3% (в сравнении с 8-30% у детей).
Чтобы снизить риск аллергических проявлений у детей, необходимо максимально ограничить влияние аллергенов на организм. Профилактика состоит из двух этапов:
- Антенатальный этап. Включает рациональное питание беременной, назначение элиминационных диет женщинам, которые имеют отягощенный аллергологический анамнез.
- Постнатальный этап. Предполагает исключительно грудное вскармливание до 6-месячного возраста, что дает ребенку антигенную защиту, а также основанное на принципах доказательной медицины введение прикорма, при необходимости — молочных смесей.
Источник