Аллергия на лекарства от температуры
Содержание статьи
Лекарственная аллергия – не такое уж и редкое явление. Проявиться она может на любой препарат и в любом возрасте. Тем не менее, аллергия может проявиться только после повторного введения в организм.
Категории лекарственной аллергии
Проявляется вследствие лечения какого-либо заболевания; 2. Профессиональная аллергия. Появляется у тех лиц, работа которых непосредственно связана с производством лекарств. Характерна для медицинских сестер и других категорий медицинских сотрудников.
Немного статистики
Аллергия на лекарственные средства, включая жаропонижающие препараты, чаще всего встречается у прекрасной половины человечества. Аллергии больше подвержены жители мегаполисов. Чаще всего, аллергия на препараты от температуры встречается в возрасте от 30 до 40 лет.
Как правило, такой тип аллергической реакции не проходит на протяжении всей жизни, если реакция была один раз, то даже через 10 лет, если препарат попадет в организм, то реакция проявится опять.
Группа риска
Помимо работников медицинской сферы, склонность к лекарственной аллергии может наблюдаться:
- у лиц, с другими видами аллергии, пищевой или при наличии поллиноза;
- наличие грибковых заболеваний может стать «толчком» к развитию аллергии;
- наследственная предрасположенность.
Взаимосвязь между аллергией и путем введения препарата
Достоверно установлено, что самый безопасный путь попадания в организм – оральный. Аллергия чаще всего проявляется при внутримышечном, внутривенном и подкожном введении. Максимальный сенсибилизирующий эффект достигается при внутрикожном введении.
Парацетамол: лечит или провокатор аллергии?
Чаще всего при борьбе с высокой температурой тела используются жаропонижающие средства на основе парацетамола.
По принципу возникновения, аллергия на жаропонижающие средства разделяется на три типа:
Иммунная
Симптоматика проявляется при первом попадании парацетамола в желудок. Но, заболевание данной категории нельзя назвать аллергией, это всего лишь гиперчувствительность к действующему веществу, или псевдоаллергия.
Биохимическая
Гистамин начинает высвобождаться после повторного приема препарата.
Клиническая
Симптоматика такой аллергии очень обширная, от обычных кожных высыпаний до появления нарушений в работе клеток.
Основная причина появления аллергии на парацетамол – ослабленный иммунитет. Многие люди сталкиваются с другой проблемой, так называемой поливалентной аллергией. То есть высвобождению гистамина способствует множество аллергенов.
Симптоматика
Как и другие виды аллергии, парацетамол может вызвать реакцию за определенный промежуток времени:
- от 5 до 15 минут, реакция развивается по немедленному типу;
- проявление симптомов через несколько часов – реакция отсроченного типа;
- если аллергия проявилась через несколько суток, то это замедленный тип.
Крапивница
Проявления аллергии характеризуются высыпаниями на кожном покрове и слизистых оболочках. Как правило, такие симптомы характерны отсроченному типу аллергии на парацетамол. Если высыпания на слизистой, то они выглядят как волдыри с жидкостью внутри. Кожные высыпания всегда сильно зудят. Но, крапивница – самое неопасное проявление аллергической реакции и все симптомы снимаются специальными мазями.
Отек Квинке
Такой симптом очень опасен для жизни больного. Обычно отек появляется по немедленному типу. Отекать могут веки, губы, щеки, стопы и ладони, точнее их внешние стороны. Обширный отек Квинке, который распространяется на шею, может привести к летальному исходу.
Анафилактический шок
Также является страшным симптомом, который сопровождается часто крапивницей. У пациента появляются судороги, рвота, отечность всех слизистых оболочек. При несвоевременном оказании помощи, как и при отеке Квинке, аллергик может погибнуть.
Диагностика и лечебные мероприятия
Диагностировать аллергию на парацетамол можно двумя способами:
- кожные пробы;
- подробный анализ крови на антитела.
Основной терапевтический прием при лечении аллергии на жаропонижающие средства – отказа от препарата. Затем используются антигистаминные препараты, чтобы уменьшить проявления симптоматики.
Источник
Аллергия на нестероидные противовоспалительные препараты: чем лечить пациента?
Нимесулид — хороший и безопасный выбор для пациентов с непереносимостью других НПВП.
Нестероидные противовоспалительные препараты (НПВП) назначаются для лечения многих состояний и заболеваний, когда требуется комплекс эффектов — обезболивающих, противовоспалительных и жаропонижающих. Но встречаются пациенты с аллергией на подобные препараты. Что выписывать в таком случае?
Патогенез аллергии на НПВП
Основной механизм действия этого класса препаратов — ингибирование фермента циклооксигеназы. ЦОГ участвует в синтезе простагландинов и тромбоксанов из арахидоновой кислоты. ЦОГ существует в нескольких изоформах.
- ЦОГ-1 — конституциональный (постоянно активный) фермент, участвующий в синтезе защитных простагландинов, которые необходимы для поддержания нормальной функции почек, целостности слизистой оболочки желудка, гемостаза и аутокринной реакции на циркулирующие гормоны.
- ЦОГ-2 – индуцибельный фермент, важный в патогенезе воспалительных процессов.
Ингибирование ЦОГ-1 нарушает защитную функцию слизистой оболочки желудка и функцию тромбоцитов. Ингибирование ЦОГ-2 приводит к противовоспалительному и анальгезирующему эффекту НПВП. Лекарства, которые являются мощными ингибиторами ЦОГ-2 и в меньшей степени ингибируют ЦОГ-1, обладают сильным противовоспалительным действием и дают значительно меньше побочных эффектов на слизистую оболочку желудка и почки.
Поскольку НПВП часто прописываются врачами, продаются без рецепта и часто используются пациентами неправильно, может возникнуть гиперчувствительность к этой группе: анафилактический шок, бронхоспазм, ангионевротический отек, крапивница и различные поражения кожи. Патогенез гиперчувствительности к НПВП до конца не выяснен, рассматриваются несколько механизмов патогенеза.
![]() Бронхоспазм
Бронхоспазм
Некоторые пациенты испытали аллергические реакции на пиразолоны, аспирин, соединения антраниловой кислоты и дикофенак. Могут возникнуть реакции с клеточными механизмами аллергии и IgE. В первом случае реакции проявляются в виде контактного аллергического и фотоаллергического дерматита. Спектр IgE-индуцированных реакций варьируется от острой крапивницы или ангионевротического отека до анафилактического шока.
Наиболее частой причиной аллергических реакций на НПВП является не иммунная гиперчувствительность, а неспецифическая активация базофилов и тучных клеток и активация компонентов комплемента, что в первую очередь связано с ингибированием ферментов ЦОГ.
Это объясняет патогенез бронхиальной астмы, вызванной приемом НПВП. Ингибирование ферментов ЦОГ нарушает баланс циклооксигеназ и липоксигеназ в каскаде метаболизма арахидоновой кислоты, что приводит к меньшему производству бронходилататора простагландина PGE 2 и большему количеству бронхоконстриктивных лейкотриенов C 4 и D 4.
Нимесулид альтернатива при аллергии к другим НПВП
Нимесулид — сульфонанилидный нестероидный противовоспалительный препарат, который избирательно ингибирует циклооксигеназу 2 (ЦОГ-2). Таким образом, нимесулид может быть отличным выбором для пациентов с непереносимостью НПВП.
![]() Нимесулид
Нимесулид
Результаты исследования, направленного на оценку переносимости нимесулида у взрослых пациентов с непереносимостью НПВП, показали интересные результаты.
Слепое плацебо-контролируемое исследование включало 171 пациента. Им давали различные препараты. У 130 пациентов была аллергическая кожная реакция, у 58 была аллергическая респираторная реакция, а у 17 пациентов была аллергия с респираторными и кожными симптомами. Чаще всего они были вызваны аспирином (86% случаев), пиразолонами (61%) и дикофенаком (30%).
В исследовании всем пациентам давали два раза в день в течение трех разных дней (с перерывом от 7 до 14 дней): плацебо и плацебо в первый день, нимесулид 5 и 50 мг во второй день и нимесулид 50 и 150 мг в третий день. И плацебо, и нимесулид вводили в виде пероральных капсул (делеция). Дозы вводили с часовым перерывом.
Перед приемом лекарства и через 3 часа после него измерялись артериальное кровяное давление, частота сердечных сокращений (CHF) и максимальная скорость выдоха (PEF). Больных астмой дополнительно проверяли на ОФВ через 1 и 24 часа. Пациент считался непереносимым к нимесулиду, если наблюдались крапивница, ангионевротический отек, ринит, глазные симптомы или снижение ОФВ1 на 20%. Пациенты, у которых не развились аллергические реакции, наблюдались в течение 18 месяцев.
- Двадцать пять пациентов (15%) не переносили нимесулид (тест на переносимость был отрицательным). Чаще всего сообщалось о крапивнице, ангионевротическом отеке, астме, рините и зуде.
- У 20 пациентов (т.е. 80% группы с непереносимостью нимесулида) аллергические реакции возникали только после приема самых высоких доз (150 мг) нимесулида.
- У 14 пациентов признаки непереносимости появились в течение первых 2 часов. 8 пациентов в течение 3-6 часов и 4 в течение 6 часов после приема препарата.
82 пациента получали нимесулид в течение дополнительных 18 месяцев для подавления воспаления. Из них 93% хорошо переносили этот препарат и у 7% после многократного приема нимесулида возникали эпизоды крапивницы и ангионевротического отека, подобные тем, которые наблюдались при применении других НПВП.
Результаты этого исследования показывают, что лечение нимесулидом переносится хорошо у 85% пациентов с непереносимостью других НПВП. Это согласуется с данными других ученых.
Чуть меньше данных о переносимости более длительного лечения нимесулидом. Поэтому было выполнено другое исследование с участием 625 пациентов, у которых развились аллергические реакции на один или несколько НПВП (таблица 1).
| Класс НПВП | Крапивница / ангионевротический отек | Астма | Анафилактический шок | Многоформная эритема | Сыпь | Общее количество (%) |
| Салицилаты | 248 | 41 год | 1 | 2 | 3 | 295 (34,3) |
| Пиразолоны | 190 | 13 | 4 | 7 | 37 | 251 (29,2) |
| Арилпропионы | 107 | 3 | 1 | 8 | 119 (13,8) | |
| Фенетидины | 35 год | 17 | 5 | 4 | 18 | 80 (9,3) |
| Арилацетаты | 25 | 11 | 4 | 2 | 6 | 48 (5,7) |
| Oxycams | 17 | 10 | 4 | 31 (3,6) | ||
| Фенаматай | 11 | 8 | 19 (2,2) | |||
| Кити | 16 | 16 (1,9) | ||||
| В целом | 650 | 103 | 15 | 15 | 76 | 859 |
Все пациенты получали тестовые дозы нимесулида, которые хорошо переносились всеми пациентами. В первый день исследования были даны плацебо. На следующий день дозу нимесулида увеличили до общей терапевтической суточной дозы 100 мг нимесулид (10 мг, 20 мг, 30 мг и 40 мг) и препарат вводили с перерывами. Крапивница развилась в первые сутки всего у 2,1 % пациентов, получавших нимесулид. Остальные 97,9% пациентов принимали нимесулид от 15 дней до 4 месяцев после введения тестовой дозы и у них не развилось аллергических реакций.
У пациентов, у которых развилась аллергическая реакция на нимесулид (хотя в этом исследовании их было очень мало), были выявлены три значимых фактора риска:
- хроническая крапивница в анамнезе (p <0,05; относительный риск 77,6);
- гиперчувствительность к антибактериальным средствам (p < 0,05; относительный риск 11,5);
- гиперчувствительность более чем к одной группе НПВП.
![]() Хроническая крапивница
Хроническая крапивница
Тот факт, что пациенты, чувствительные к нимесулиду, также могут быть чувствительны к антибактериальным средствам, подтверждается предыдущими данными других ученых. Это означает, что такие люди чувствительны ко многим лекарствам; восприимчивость к нескольким неродственным веществам, скорее всего, связана с неиммунными механизмами.
В прошлом было известно, что существует связь между гиперчувствительностью к НПВП и хронической крапивницей. И, судя по результатам описанного исследования, одним из факторов риска восприимчивости к нимесулиду является хроническая крапивница в анамнезе.
Наконец, у трех из четырех пациентов, чувствительных к нимесулиду, была диагностирована атопия. Но данных, объясняющих связь между гиперчувствительностью к НПВП и атопией, пока нет. В последнем случае специфический IgE вырабатывается в ответ на общие аллергены, тогда как гиперчувствительность к НПВП обычно объясняется неиммунными механизмами. Одна из гипотез объясняет, что гены атопии и гены синтетазы LTC4 у этих пациентов находятся в одной хромосомной области.
Резюме
Нимесулид (4-нитро-2-феноксиметансульфонанилид) используется в большинстве стран почти 10 лет. Традиционно функциональная группа НПВП — карбоксильная, енольная или гидроксильная. Функциональная группа молекулы нимесулида — сульфилид. Это обеспечивает эффективность и безопасность этого препарата в борьбе с воспалительными процессами.
Нимесулид считается более эффективным или, по крайней мере, таким же эффективным, как другие НПВП, но переносится лучше из-за редких побочных эффектов со стороны желудочно-кишечного тракта и почек. Доказано, что этот препарат безопасен и эффективен при лечении многих патологических состояний, характеризующихся воспалением и болью: остеоартроз, псориатический артрит, тендинит и бурсит, послеоперационная боль, первичная дисменорея.
Механизмы действия нимесулида следующие:
- Слабо подавляет ЦОГ-1, но сильно ингибирует ЦОГ-2; это может объяснить не только его противовоспалительное действие, но и редкие побочные эффекты на желудочно-кишечный тракт.
- Подавляет продукцию супероксид-анионов в нейтрофилах, не снижая их фагоцитарной и хемотаксической активности.
- Инактивирует радикалы кислорода, которые являются цитотоксичными и поддерживают воспалительные процессы. Считается, что противовоспалительный эффект нимесулида связан не столько с ингибированием ЦОГ-2, сколько с инактивацией кислородных радикалов и ингибированием образования супероксид-анионов.
- Подавляет выработку факторов активации тромбоцитов и лейкотриена C4 в эозинофилах.
- Обладает антианафилактическим и антигистаминным действием: он конкурентно подавляет действие гистамина на рецепторы H 1. Антигистаминные и антианафилактические эффекты нимесулида были изучены у пациентов с аллергической астмой и ринитом. Было показано, что он уменьшает выделения из носа, чихание.
![]() Механизм действия нимесулида
Механизм действия нимесулида
Благодаря этим свойствам нимесулид может применяться у пациентов с аллергическими реакциями на другие НПВП. Все авторы, изучавшие толерантность пациентов к лечению нимесулидом, сообщают, что пациенты хорошо переносят препарат и что частота нежелательных явлений и аллергических реакций очень низкая.
Таким образом, нимесулид является эффективной и безопасной альтернативой при аллергии на НПВП. Но его следует использовать с осторожностью у пациентов с хронической крапивницей в анамнезе, гиперчувствительностью к антибактериальным средствам и гиперчувствительностью к более чем одному НПВП.
Источники: Smith, WL; ДеВитт, Д.Л. Биохимия эндопероксида простагландина H-синтазы-1 и синтазы-2 и их дифференциальная чувствительность к нестероидным противовоспалительным препаратам. Семин. Нефрол. 1995; Frolich, JC. Классификация НПВП по относительному ингибированию изоферментов циклооксигеназы. TiPS 1997; Стивенсон, Д. Д.; Саймон Р.А. Чувствительность к аспирину и нестероидным противовоспалительным средствам при аллергии. Принципы и практика, 5-е изд.; Миддлтон, Э., Рид, С.Е., Эллис, Э.Ф. и др., Ред.; Ежегодник Мосби, 1998; Famaey JP. Фармакологические данные in vitro и in vivo селективного ингибирования циклооксигеназы-2 нимесулидом: обзор. Inflamm Res 1997; Бьянко С., Робуши М., Петриньи Г. и др. Эффективность и переносимость нимесулида у пациентов с астмой, не переносящих аспирин. Препараты 1993; Испано М., Фонтана А., Сцибилия Дж., Ортолани С. Пероральное введение альтернативных нестероидных противовоспалительных препаратов (НПВП) и парацетамола у пациентов с непереносимостью этих средств. Препараты. 1993; Андри Л., Сенна Г. Е., Бетели С. и др. Переносимость нимесулида у пациентов с чувствительностью к аспирину. Энн Аллерджи 1994; А. Валеро Сантьяго *, М.А. Гонзолез-Моралес, Э. Март_ Гуада’о и GETNIA. Переносимость нимесулида у пациентов с непереносимостью НПВП. Аллергия. 2003; Passalacqua, G.; Альбано, М.; Buffoni, S. Безопасность нимесулида в качестве альтернативного препарата у пациентов с побочными реакциями на лекарства. J. Allergy Clin. Иммунол. 1995.
Источник
Аллергические реакции на Парацетамол и его аналоги — Семейная клиника ОПОРА г. Екатеринбург
Главная » Аллергены » Лекарства
Парацетамол – популярный препарат, обладающий жаропонижающим, обезболивающим и противовоспалительным свойствами. Он проверен временем, разрешен к применению взрослым и детям. Действующее вещество входит в состав разнообразных таблеток, растворов для инъекций, сиропов, суспензий. Однако необходимо знать, может ли быть аллергическая реакция на это лекарство.

Причины появления реакции
Когда парацетамол разносится кровотоком по организму, при определенных условиях происходит блокировка действующего вещества и его отторжение. Начинается повышенная выработка гистамина – вещества, которое провоцирует иммунную реакцию. Появляются характерные симптомы аллергии. Реакция чаще возникает у малышей, так как их иммунитет еще не до конца сформировался либо ослаблен после болезни, прорезывания зубов и т.п.
Факторы, вызывающие аллергию:
- Индивидуальная непереносимость препарата или вспомогательных компонентов в его составе (картофельного крахмала, патоки, стеариновой кислоты, сахара, ароматизаторов, красителей).
- Значительное превышение назначенной дозировки, бесконтрольный прием лекарства.
- Генетическая предрасположенность. Когда у родителей повышена чувствительность к парацетамолу, риск появления реакции у ребенка может достигать 60%.
- Болезни печени.
- Грибковые инфекции.
- Нарушения обмена веществ.
- Ослабленный иммунитет, чаще всего на фоне хронических болезней.
- Риск может увеличиться при одновременном приеме гормонов, антибиотиков, фенобарбиталов.
Признаки
Аллергическая реакция на поступление препарата может быть немедленной (признаки появляются через несколько минут), отсроченной (до 5 часов) и пролонгированной (до 2-3 суток). Время зависит от степени чувствительности больного, от того, насколько велика доза поступившего в организм препарата. Аллергия на парацетамол у детей обычно наступает быстрее и имеет более выраженную симптоматику.
Наиболее характерными признаками являются:
- отечность, зуд кожных покровов, сыпь, волдыри, покраснение кожи, красные или бледно-розовые пятна, язвочки;
- кашель, одышка, приступы удушья;
- заложенность носа, обильная слизь;
- зуд, покраснение слизистых глаз, слезотечение;
- расстройство кишечника;
- перевозбуждение или сонливость;
- судороги;
- возможно повышение температуры.

Следует отличать аллергию от токсичного поражения парацетамолом печени и почек. При лекарственном гепатите возникает сильная рвота, кожа и белки глаз желтеют. Во рту возникает привкус горечи. Моча темнеет, а кал приобретает более светлый оттенок.
Опасные осложнения
При неоказании немедленной медицинской помощи есть риск летального исхода.
Может развиться:
- Отек Квинке. Это состояние характерно быстрым возникновением отека лица, губ, языка, гортани внешних сторон ладоней и стоп. Голос становится осиплым. Резко сужаются дыхательные пути, что может вызвать смерть от удушья.
- Анафилактический шок. Это практически мгновенная реакция всего организма на аллерген. Возникает отек, учащается пульс, но при этом падает давление. Дыхание затруднено, появляется шум в ушах, головокружение. Велик риск удушья. Если человеку не помочь, давление упадет практически до нуля, будут отсутствовать пульс и дыхание. Возникнет состояние клинической смерти.
- Синдром Стивена-Джонсона. При его развитии поражается кожа, слизистые, мочеполовая система. За несколько часов температура достигнет 40 градусов. В ротовой полости образуются серозные пузыри, которые могут заживать несколько недель, начинают гноиться глаза. В 10% случаев возникает острая почечная недостаточность и внутренние кровотечения, опасные летальном исходом.
- Синдром Лайелла. Происходит стремительное обезвоживание организма, из-за чего нарушается кровоснабжение внутренних органов. Повышается температура. Тело покрывается большими болезненными волдырями. Кожа выглядит так, как будто она была сильно обожжена. Поражается пищеварительная система, органы дыхания.
Диагностика
Диагноз ставится врачом-терапевтом, педиатром (детям) или аллергологом. Врач опросит пациента либо его родителей, когда речь идет о малыше, и проведет тест на предполагаемый аллерген. У детей обычно берут на анализ сыворотку крови и проверяют ее на наличие антител к парацетамолу. Взрослым проводят кожные пробы. Мизерное количество вещества вводится под кожу. Если через 15-20 минут появилось покраснение, значит, раздражитель определен.
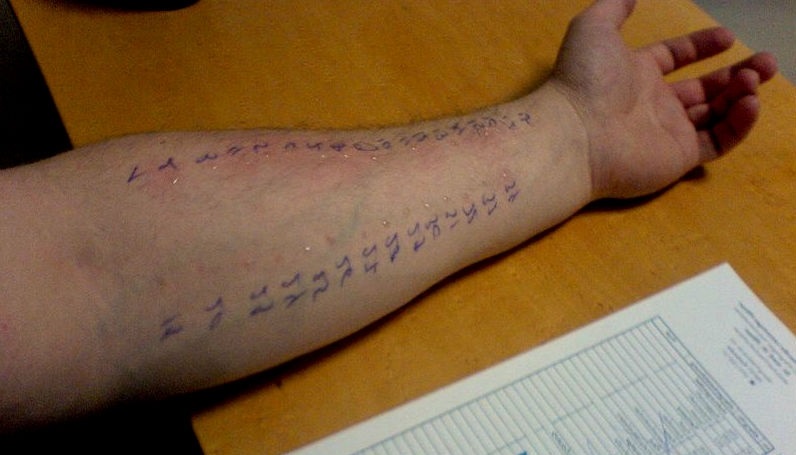
Лечение
Главное и самое важное условие успешной терапии – прекращение контакта с раздражителем.
Для скорейшего устранения признаков заболевания врач может посоветовать:
- При остром состоянии, требующем экстренной помощи, больному вводятся гормоны (Дексаметазон или Преднизолон). Также применяются антигистаминные средства первого поколения – Супрастин, Димедрол, Пипольфен, Клемастин и др. Они обладают высокой эффективностью, но имеют множественные побочные эффекты, например, влияют на ЦНС (центральную нервную систему). Их не назначают беременным и кормящим женщинам.
- Антигистамины второго либо третьего поколения – Лоратадин, Цетиризин, Зодак, Астемизол, Эриус, Телфаст и др. Их обычно рекомендуют при аллергии отсроченного типа. Они не влияют на ЦНС, могут применяться длительное время, но ограничено их применение при болезнях сердца и печени.
- Мази, гели, убирающие воспаление, зуд и сыпь, например, Пантенол, Фенистил. При сильном отеке – Адвантан, Гидрокортизон, Элоком. Если присоединилась бактериальная инфекция – мази с антибиотиками – Левомеколь, Тридерм.
- Лекарства, помогающие при аллергическом рините – Тизин, Аллергодил.
- Капли от аллергического конъюнктивита – Опантол, Оптикром, Гистимет.
- Сорбенты, которые выводят токсины – Энтеросгель, активированный уголь, Полифепан, Полисорб, для грудничков – Смекта. Обычно советуют при этом есть также отруби, крупы и яблоки, помогающие вывести вредные соединения.
- Иммуномодуляторы, усиливающие защитные резервы организма – Деринат, Интерферон, Имудон, Тималин.
Народные средства
Возможно их использование только как дополнительный метод при лечении. Необходимо посоветоваться с врачом, поскольку есть риск ухудшить самочувствие.
Некоторые рецепты:
- Для устранения зуда и сыпи – ванночки с отварами трав – череды, чабреца, ромашки, шалфея, крапивы.
- 1 г. мумие разводится в 1 л. теплой воды. Пить 1 раз в день по 100 мл. за полчаса до еды. Снимает раздражение и зуд.
- Овсяные хлопья сварить в молоке и чуть теплую кашицу прикладывать к зудящим и воспаленным местам.
- 1 ст. л. тысячелистника залить стаканом кипятка. Настоять, пить 6-8 раз в сутки по 1 ст. л…
- По 2 ст. л. крапивы и мяты настоять в 2 л. кипятка. Остудить, из настоя делать примочки.
Чем можно заменить препарат?
Нужно учитывать, что парацетамол входит в состав множества популярных лекарственных препаратов. Например, на основе вещества выпускают Панадол, Колдрекс, Антигриппин, Ибуклин, Солпадеин, Эффералган и др. Поэтому всегда нужно внимательно читать инструкцию.
В качестве замены подойдут препараты со сходным действием, способные снизить температуру и снять болевой синдром. Если есть аллергия на парацетамол у ребенка, подойдет Нурофен на основе ибупрофена. Назначают также Диклофенак, Баралгин, Нимесил, Напроксен и др. Надо учесть, что реакция может проявиться на любое лекарство, поэтому лучше, если препарат посоветует врач.

Профилактика
Помогают следующие меры:
- соблюдать дозировку парацетамола, не злоупотреблять его длительным приемом. Целесообразно принимать лекарство, если температура тела превысила 39 градусов. Для грудничков безопаснее выбрать ректальную форму препарата в виде свечей;
- убрать из меню продукты, которые могут спровоцировать аллергию – цитрусы, орехи, шоколад, морепродукты, фрукты красного цвета, мед, клубнику, кофе и пр.;
- нужно пить фильтрованную воду в количестве не менее 1,5 л. ежедневно;
- не принимать алкоголь. Когда идет лечение парацетамолом, он может спровоцировать реакцию;
- вести здоровый образ жизни, обеспечить организм минералами и витаминами.
Реакция на парацетамол может возникнуть у любого человека, особенно на фоне сниженного иммунитета и приема множества лекарственных препаратов. Важно не запускать лечение и вовремя купировать болезнь, не дожидаясь тяжелых последствий.
Источник