Аллергия на ос
Содержание статьи
Многие люди имеют расположенность к ответной реакции организма на укусы насекомых в виде аллергии. Как правило, у одних людей аллергия может быть выражена слабее, а у других — сильнее. Наиболее тяжелой считает аллергия на ос. Как правило, аллергия на укус осы обнаруживается сразу после ее укуса. Главными представителями ос являются шершни обыкновенные, американские, осы бумажные и другие виды.
Неотложная помощь!

В связи с тем, что аллергическая реакция после укуса развивается очень быстро, последствия могут быть достаточно серьезными, поэтому, действовать надо незамедлительно.
- Вы должны сделать инъекцию себе преднизолона или адреналина.
- После введения адреналина нужно наложить жгут выше места укуса.
- Обратиться срочно к врачу.
Лечение аллергии на укус осы, использование народной медицины
В случае, если у человека нет аллергии на укусы ос и пчел, медицинского вмешательства не требуется. Человек может воспользоваться советами народной медицины, выполнив ряд простых действий:
- Смазывайте кожу рыбьим жиром.
- Покраснения и сильную боль после укуса ос и пчел можно снять листьями петрушки. Ее свежие листья нужно хорошо промыть и истолочь до появления сока в ступке. Петрушку налаживают на место укуса и заматывают бинтиком или другой мягкой тканью. Менять листья нужно каждые два-три часа, до тех пор, пока боль не утихнет.
- Натрите место укуса кусочком репчатого лука.
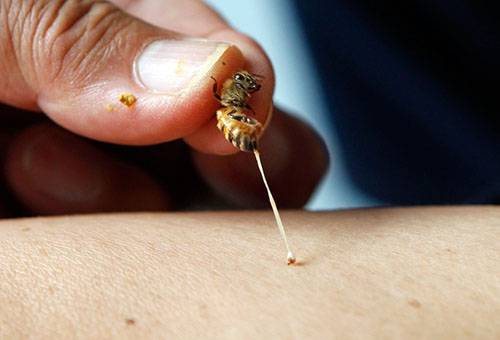
Оса — это насекомое, которое известно своей агрессивностью, данной ей от природы. Самый опасный период при встрече с ней для человека – это осень. В период этого времени года осы настроены очень агрессивно, так как именно осенью у ос заканчиваются пищевые запасы. Ненормальная реакция на введения яда в организм человека — это аллергия на осиный укус, она обуславливается сильным покраснением, жжением в области укуса, небольшой степенью отечности и острой болью в пораженной области. В этом месте над поверхностью кожи образуются беловатые или красноватые пятно, называемое в медицине папулой.
Симптомы аллергии на укус осы
Как правило, они не исчезают в течение некоторого времени, и общее состояние вашего организма постепенно начинает ухудшаться. В таком случае, лучше не затягивать, и сразу же применять меры, чтобы не спровоцировать анафилактический шок. Первым делом обратитесь к врачу — аллергологу и примите антигистаминные препараты, а на ужаленную область прикладывайте лед или что — нибудь холодное. В особенно тяжелых случаях рекомендуется ввести адреналин и кортикостероиды.
Аллергическая реакция организма на укус ос характеризуется специфичной ответной реакцией гипер чувствительной иммунной системы человека.

Фото: Проявление аллергической реакции на укусы ос
Основные признаки аллергической реакции на укус осы:
Изначально ощущается жжение в области глаз, затем:
- Начинается сухой кашель.
- Проявляются высыпания на коже.
- Ко всему прочему образуются спазмы в горле.
- Иногда появляется одышка.
- Может присутствовать тошнота и острая боль в животе.
- Так же бывает головокружение.
Как правило, результатом таких проявлений симптомов и общей интоксикации человеческого организма является смятение и чувство тревожности. И без оказания первой помощи, у человека может резко снизиться давление, и он потеряет сознание. Кожа может приобрести синюшный оттенок вследствие сильного удушья.
Если вас укусила оса, аллергия может проявиться сразу же после ее укуса. Это быстрая реакция, которая обычно сопровождается болью, покраснением, отечностью в том месте, где был укус. В дальнейшем такие симптомы могут приобрести следующий характер:
- Гиперемия.
- Повышение температуры тела. Человека знобит, и у него начинают увеличиваться лимфатические узлы.
- Распространяющийся отек.
- Вместе с этим о себе может дать знать и крапивница, которая, как правило, сопровождается сильным зудом.
- В особенно тяжелых случаях состояние аллергика усугубляется появлением значительного отека лица, отека языка, отека горла, спазмов гладкой мускулатуры, появление бронхоспазмов, и вследствие этого, нарушаются функции дыхательных и глотательных органов движений.
Яды, которыми вызвана аллергия после укуса осы, обычнодействуют на вегетативную и центральную нервную системы, они способны провоцировать приступы тахикардии, паралич, судороги и даже смерть.
Существуют также и замедленные реакции на укусы ос. Симптомы, как правило начинают проявляться спустя 6-10 часов с момента попадания осиных ядов в организм. Кроме того, бывают случаи, когда спустя только две недели человек начинает замечать внезапно возникшее недомогание. Быстрая реакция отличается от медленной не только временем, но и характером проявлений симптомов. При медленной реакции появляется ноющая головная боль, а так же ощущается боль в суставах.
Перенесенная в детском возрасте аллергия на ос, может плохо отразиться на здоровье человека в целом. Ведь укушенный ребенок аллергик всю последующую жизнь может страдать подобной реакцией на укусы ос. Несмотря на то, что существует мнение о том, что многие дети в конечном итоге избавляются от аллергии, на самом деле этого не происходит.
Оцените статью
(6 голосов, рейтинг: 4,33 из 5)
Загрузка…
Если вы нашли ошибку в тексте, обязательно дайте нам знать об этом. Для этого просто выделите текст с ошибкой и нажмите Shift + Enter или просто нажмите здесь. Большое спасибо!
Источник
Реакция на укусы пчел — не всегда аллергия, но если аллергия, то опасная

Укус пчелы или кого-то из ее родственников — осы, шмеля или шершня — неприятный и болезненный. Впрочем, боль проходит, отек и покраснение в месте укуса — тоже. А вот те, у кого аллергия на укусы пчел, сталкиваются с гораздо более опасными последствиями.
По разным данным, аллергию на укусы жалящих насекомых имеют от 0,8% до 8% населения мира, преимущественно старше 20 лет. Для Украины, по информации доцента кафедры педиатрии № 1 НМАПО имени П. Л. Шупика, к.м.н. Елены Шарикадзе, эта цифра составляет 3,82%.
Склонность к аллергии на насекомых наследуется так же, как любая другая. А если аллергия есть у обоих родителей, вероятность, что ребенок ее унаследует, возрастает вдвое.
«Это не значит, что ребенок будет иметь аллергию именно на укусы пчел. Многое будет зависеть от среды, в которой живет человек, от того, употребляет ли он продукты пчеловодства«, — отмечает Елена Шарикадзе.
Американская практика показывает, что, хотя аллергия на укусы насекомых иногда является наследственной, подавляющее большинство людей с этой патологией не имеют семейной истории аллергии на укусы насекомых. Прослеживается лишь слабая связь с другими аллергическими состояниями. Но частота сенсибилизации к яду выше у лиц с чувствительностью к ингаляционным аллергенам (с или без симптомов).
Укус – это отравление
Обычно пчелы и шмели кусают, только если их спровоцировали. Более агрессивно ведут себя осы, особенно осенью, когда их становится больше, а еды – меньше.
При ужаливании в тело человека впрыскивается яд, белки которого действуют на клетки кожи и иммунитет. Даже у тех, кто не имеет аллергии, на месте укуса появляются покраснение, боль и небольшой отек, которые быстро проходят.
Случается и местная реакция. При ней отек и покраснение могут увеличиваться в течение 12–24 часов после укуса, иногда распространяясь на всю конечность. Обычно в такой ситуации назначают антигистаминные препараты, иногда – кортикостероиды.
Симптомы интоксикации проходят за 5–10 дней и не несут угрозы здоровью. Кроме тех случаев, когда пчела ужалила в ротовую полость или язык: из-за их отека и отека гортани человек может задохнуться.
Реакция на укус пчел в язык и слизистую рта бурная по нескольким причинам:
- мышечные ткани языка мягче других и не очень плотные;
- внутри рта нет плотной кожи, которая могла бы ограничить проникновение жала;
- насекомое, залетев в рот, напугано необычными условиям и не жалеет яда.
В результате жало входит очень глубоко, а отек на языке развивается гораздо сильнее. Другие симптомы: болезненное ощущение жжения, резкая головная боль – как после укуса осы/пчелы в глаз. Все это сильно пугает ужаленного, и к общей патологии добавляется еще эмоциональный фактор — страх.
Тяжелые аллергические реакции на укусы насекомых
Отек на месте укуса – еще не обязательно аллергия. Это реакция организма на отравление токсинами насекомых.
Аллергия возникает, когда в ответ на попадание яда в организм иммунная система человека ведет себя неадекватно.Как следствие, один из очередных укусов (это может быть и второй, и третий, и пятый) играет роль спускового крючка — инициирует развитие опасных для здоровья и жизни реакций, от крапивницы до анафилаксии.
Риск развития аллергии при повторном ужаливании насекомым того же вида составляет 5-10 %.
Аллергия на укусы пчел и ос имеет еще одно тяжелое проявление – отсроченные системные аллергические реакции. Они поражают одну или несколько систем организма, развиваясь в период от 2 часов до 3 недель после укуса. Их проявления: отек Квинке, увеличение лимфоузлов, лихорадка, боль в суставах, геморрагическая сыпь.
У взрослых риск развития отсроченных системных аллергических реакций составляет 20 %, если при предыдущих укусах развивалась крапивница, и от 40 до 70 %, если анафилаксия.
В возрасте до 16 лет крапивница при предыдущем укусе дает 10 % риска системных реакций, анафилаксия — от 30 до 40 %. Именно яд жалящих насекомых является одной из трех наиболее распространенных причин анафилактического шока.

Первая помощь и лечение при укусе
Чтобы уменьшить зуд и отек в месте укуса, врачи советуют:
- промыть пораженный участок мылом и водой;
- приложить к месту укуса лед, чтобы предотвратить распространение яда;
- не расчесывать зудящие раны;
- мази для заживления ран от укусов насекомых применять только после консультации с врачом, которая особенно важна для пациентов с аллергией;
- если в личном анамнезе были случаи острой реакции организма на аллергены, в том числе с затруднением дыхания или одышкой, при себе нужно всегда иметь автоматический инжектор-шприц с адреналином, который поможет снять симптомы анафилактического шока.
Укусы, реакция на которые развивается без анафилактического шока, в мерах первой помощи не нуждаются. Достаточно использовать местные противозудные (иногда противомикробные) средства.
Аллергия на укусы и пчелиный яд излечима
Хорошая новость в том, что аллергия на яд насекомых поддается лечению. Избавиться от аллергии на яд пчел и их родственников помогает аллерген-специфическая иммунотерапия (АСИТ), эффективность которой составляет 95-100 %.
Этот метод лечения еще называется аллергенной иммунотерапией (АИТ). Он позволяет значительно уменьшить риск приобретения системной аллергической реакции при повторных ужаливаниях. А кроме того — значительно улучшает качество жизни пациента.
Курс терапии длится от трех до пяти лет. Здесь важно подобрать качественные аллергены для АСИТ. В частности, такое имеют аллергены испанской компании Inmunotek (Инмунотек), доступные в Украине: спрей «Оралтек» (Oraltek) и инъекционный препарат «Алксоид» (Alxoid).
В течение указанного времени врач делает пациенту инъекции яда, постепенно увеличивая дозу. Иммунотерапия показана взрослым, у которых развивалась системная аллергическая реакция на укус. А также детям, у которых была анафилаксия.
Подробнее о причинах и механизмах возникновения и развития аллергии читайте здесь. А регулярное посещение нашего сайта поможет вам быть в курсе последних новостей о диагностике и лечении аллергии и ее осложнений.


Источник
Аллергия на яд насекомых. Лечение анафилаксии. Что нужно знать врачу и пациенту
Анафилактическая реакция (АР) на укусы насекомых – это быстро развивающаяся, опасная для жизни системная реакция, затрагивающая как минимум 2 системы органов, которая возникает у людей с повышенной чувствительностью к яду осы, пчелы или шершня.
Среднее время от укуса до опасной для жизни реакции (остановка дыхания или сердца) составляет всего 12 минут, поэтому для предотвращения смерти важно быстрое и соответствующее лечение. Препарат первой линии для лечения АР – адреналин, поэтому пациенты с аллергией на яд насекомых должны иметь с собой автоматический инъектор адреналина (ААИ) и знать, как и когда его использовать.
В этой статье описаны клинические симптомы анафилаксии после укуса насекомых, принципы лечения, даны рекомендации для пациентов и врачей о том, что делать в случае анафилаксии, а также обсуждаются рекомендации по назначению адреналина и др. лекарств. Статья основана на консенсусе Европейской академии аллергии и клинической иммунологии (EAACI) от 2016 г.
Анафилактическая реакция после укуса насекомых
Иммуноглобулин E участвует в патогенезе анафилаксии, и его связывание с рецепторами FCε на базофилах и тучных клетках вызывает секрецию клеточно-опосредованных медиаторов. Другие альтернативные или сопутствующие механизмы патогенеза не известны, но считается, что системы комплемента и коагуляции активируются вместе.
Неизвестно, насколько быстро и насколько сильно АР разовьется у конкретного пациента. Доступны несколько вариантов:
- самоограничивающаяся анафилаксия (из-за эндогенных механизмов саморегуляции);
- двухфазная реакция;
- длительная афиналаксия;
- гибель.
В некоторых случаях после укуса могут возникать предупреждающие (продромальные) симптомы, в других случаях симптомы анафилаксии проявляются сразу. У детей системные реакции обычно легкие (около 60% случаев) и возникают только на коже, а около 70% взрослых испытывают респираторные или сердечно-сосудистые симптомы.
![]() Лечение анафилаксии – что нужно знать пациенту?
Лечение анафилаксии – что нужно знать пациенту?
Лечение анафилаксии – что нужно знать пациенту?
Все пациенты с укусами AR-насекомых в анамнезе должны всегда иметь при себе лекарства для оказания первой помощи и знать, что делать в случае АР.
Лечение первой линии при анафилаксии – адреналин. Чтобы набрать лекарство из флакона в шприц, требуется время, и не все пациенты могут сделать это должным образом, поэтому можно использовать специальную автоматическую ручку с лекарством (уровень рекомендации D). В Европе в аптеках доступны дозы EpiPen ® AAI 0,15 мг или 0,3 мг.
После укуса насекомого (пчелы, осы и т. д.) пациенту следует обратиться за помощью и занять определенное положение в соответствии с преобладающими симптомами:
- Если преобладают респираторные симптомы (одышка, хрипы), следует сесть.
- Если прогрессируют признаки сердечно-сосудистого поражения (слабость, головокружение, учащенное сердцебиение), пациенту следует лечь и поднять ноги (уровень рекомендации D).
Антигистаминные препараты второго поколения (AГ) быстрого действия, например, левоцетиризин 10 мг, цетиризин 20 мг. Детям следует принимать двойную дозу в зависимости от возраста и глюкокортикостероиды (ГКС), например, преднизолон: от 50 до 100 мг, 1-2 мг / кг массы тела у детей.
В случае легкой системной реакции для лечения достаточно перорального приема антигистаминного препарата и глюкостероида. У пациентов, получавших специфическую иммунотерапию (СИТ), АГ и ГКС после укуса, системная аллергическая реакция обычно не развивается. Тем не менее, использование АГ и ГКС не должно задерживать использование адреналина, если он есть у пациента, и появились симптомы повреждения систем других органов, кроме кожи.
Отсроченное введение адреналина во время приступа связано с повышенной смертностью и двухфазным течением анафилаксической реакции (уровень рекомендаций D).
Пациенты с астмой должны также иметь при себе агонист бета-2-адренорецепторов короткого действия и, в случае респираторной недостаточности, использовать столько ингаляций, сколько необходимо(уровень рекомендации D).
Всем пациентам, обратившимся в лечебное учреждение после анафилаксии, необходимо предоставить письменную информацию о том, как избежать крылатых насекомых и что делать в случае укуса.
Препараты первого ряда для лечения анафилаксии: Адреналин
- Значение. По практическим и этическим причинам эффективность адреналина в качестве терапии первой линии для лечения анафилактической реакции в проспективных, рандомизированных или полурандомизированных клинических исследованиях АР не демонстрировалась. Однако все согласны с тем, что адреналин является основным препаратом, необходимым для лечения анафилаксии, который останавливает дальнейшее прогрессирование приступа и предотвращает опасные для жизни сердечно-легочные системные реакции (уровень рекомендаций C).
- Место введения. Также для оценки биодоступности и оптимальной дозы адреналина во время анафилаксии (подкожной, внутримышечной или внутривенной) не проводилось никаких проспективных исследований на людях. Основываясь на данных клинических исследований у здоровых детей и взрослых, адреналин следует вводить внутримышечно (предпочтительно на среднюю переднюю поверхность бедра), как только диагностируется или подозревается приступ анафилаксии (уровень рекомендаций A).
- Противопоказния. Абсолютных противопоказаний к употреблению адреналина нет. Во время приступа адреналин следует вводить как пожилым пациентам, так и лицам с сердечно-сосудистыми заболеваниями, а также младенцам и детям.
- Дозировка. Рекомендуемая внутримышечная доза адреналина составляет 10 мкг/кг, максимальная доза составляет 300 мкг для детей и 500 мкг для взрослых. При необходимости инъекции адреналина следует повторять каждые 5–15 минут, в зависимости от силы АР и реакции на лечение.
- Особые рекомендации. Из-за возможности побочных реакций на внутривенное введение адреналина такое использование рекомендуется только при отсутствии такой реакции и когда существует риск остановки сердца или дыхания. Вдыхание адреналина не рекомендуется во время любой анафилаксии, но в случае стридора из-за отека гортани в дополнение к внутримышечному адреналину могут быть даны ингаляции адреналина (2-5 мл, 1 мг / мл) (уровень рекомендации D).
- Побочные эффекты адреналина. Проспективных клинических испытаний, оценивающих побочные эффекты от применения адреналина во время АР, нет. Но практически использование адреналина было связано с фатальными аритмиями, инфарктом миокарда и отеком легких в случаях передозировки, вводимой внутривенно в плохом разбавлении или слишком быстро.
![]() Инъекции адреналина
Инъекции адреналина
Пожилые пациенты, а также люди с ишемической болезнью сердца или другими артериопатиями подвергаются повышенному риску побочных эффектов адреналина. Однако эти пациенты также могут подвергаться повышенному риску сердечных реакций из-за самой анафилаксии. Ретроспективно отделить побочные эффекты адреналина от анафилактических реакций сложно.
Препараты первого ряда для лечения анафилаксии: антигистаминные препараты
Системный и пероральный АГ ( рецептор пре-H 1 ) может быть полезен при лечении легких реакций после укуса: повреждения кожи (зуд, крапивница, ангионевротический отек), глазных и назальных симптомов (уровень рекомендаций B).
Но убедительных доказательств в поддержку использования антигистаминных препаратов во время анафилаксии нет. Однако, несмотря на отсутствие доказательств, АГ по-прежнему рекомендуется для лечения АР.
Препараты первого ряда для лечения анафилаксии: глюкокортикостероиды
Рандомизированных плацебо-контролируемых клинических исследований, подтверждающих эффективность ГКС в лечении анафилаксических реакций, не проводилось. Считается, что глюкокортикостероиды уменьшают симптомы длительной анафилаксии и останавливают развитие двухфазной анафилактической реакции, хотя этот эффект не был продемонстрирован (уровень рекомендации D).
Скорая медицинская помощь
Было проведено несколько исследований, оценивающих лечение анафилаксии, назначаемое в отделениях неотложной помощи и приемных. Результаты показали, что лечение пациентов не соответствовало рекомендациям по лечению анафилаксии. Пациентам в приемном отделении адреналин не вводили, их, теряя время, направляли к аллергологу.
Несколько практических советов для врачей скорой помощи:
- Рекомендуется тщательное документирование состояния пациента. Например, измерение артериального давления, пульса, сатурации кислорода;
- Важно записать в историю болезни все лекарства, которые пациент принимал в день инъекции, особенно в отношении ингибиторов ангиотензинпревращающего фактора (ИАПФ) и бета-блокаторов, и какие лекарства были приняты после укуса.
- Рекомендуется задокументировать дополнительные факторы риска, особенно те, которые связаны с риском более серьезной системной реакции. Например, положение стоя в начале шока, положение лежа во время беременности;
- Если вы сомневаетесь в диагнозе анафилаксии, рекомендуется взять триптазу крови для определения уровня в сыворотке. Лучше всего это делать в течение 1-2 часов, но не позднее, чем через 4 часа после укуса;
- После АР пациент должен находиться под наблюдением не менее 6 часов (уровень рекомендации D);
- При выписке из приемного отделения после перенесенного анафилактического приступа по поводу укуса насекомого, пациенту следует назначить дозу адреналина в зависимости от возраста и массы тела на случай повторного укуса, а также направить пациента к аллергологу и клиническому иммунологу.
Автоматический инжектор адреналина
- Дозировка и длина иглы. В Европе ручки с адреналином продаются в двух дозах – 0,15 мг и 0,3 мг. Пациентов с массой тела от 7,5 до 25 кг следует лечить дозами 0,15 мг, а пациентов с массой тела> 25 кг – 0,3 мг. В немедицинских учреждениях рекомендуемая доза 0,15 мг даже для младенцев.
- Длина иглы. Это наиболее важный фактор эффективности адреналина во время приступа, независимо от модели ручки. От этого зависит, будет ли адреналин вводиться подкожно или внутримышечно. Особенно внимательно нужно относиться к этому вопросу людям с ожирением.
- Срок годности. Препарат нужно заменять по окончании срока годности или при помутнении раствора адреналина.
- Побочные реакции. И пациенты, и врачи иногда избегают использования адреналина, опасаясь побочных эффектов. Основные побочки – ощущение холода, тремор, учащение пульса. Эти симптомы обычно проявляются примерно через 5 минут. после внутримышечного введения препарата. О серьезных побочных реакциях, таких как желудочковые аритмии, гипертонический криз, отек легких, после применения ВОА не сообщалось.
Показания к назначению адреналина при анафилаксии
Показания к назначению инъекций адреналина различаются от страны к стране. Согласовано, что всем пациентам, у которых развивается анфилактическая реакция с респираторными или сердечно-сосудистыми симптомами после контакта с известным аллергеном, следует назначать инъекции и объяснять, как использовать инъектор.
![]() Показания к назначению адреналина при анафилаксии
Показания к назначению адреналина при анафилаксии
В случае анафилаксии, связанной с ядом насекомых, инъекции адреналина могут потребоваться также после приступа. Ниже приведены показания для назначения лечения для различных групп пациентов.
- Адреналин применяется у пациентов с АР в анамнезе с осторожностью. По имеющимся данным, риск повторного приступа после очередного укуса у взрослых составляет 20-70%. Дети с обширными повреждениями кожи и / или слизистых оболочек в анамнезе относятся к группе низкого риска и имеют риск системных реакций.
- Взрослые, у которых наблюдалась системная реакция после укуса и подтверждена аллергия на яд насекомых, пока не будет достигнута поддерживающая доза.
- Дети, у которых после укуса были не только обширные поражения кожи и слизистых оболочек, но и реакции других систем.
- Дети и взрослые с повышенным уровнем базальной триптазы или заболеванием тучных клеток и системными реакциями в анамнезе после укуса.
У пациентов с длительной задержкой в получении лечения следует рассмотреть возможность использования адреналина, если имеется легкая или умеренная аллергическая реакция (относительное показание). Большинство экспертов сходятся во мнении, что если после укуса наблюдается только кожная реакция, адреналин не нужен, если только не существует высокого риска повторного контакта (например, для пчеловодов).
Пациентам, прошедшим специфическую иммунотерапию (СИТ), адреналин следует назначать до тех пор, пока не будет достигнута поддерживающая доза во время лечения. Однако единого мнения о том, следует ли пациенту продолжать вводить адреналин при достижении поддерживающей дозы, нет.
Нет сомнений в том, что адреналинотерапию следует продолжать у пациентов с тучно-клеточной болезнью с повышенным уровнем базальной триптазы и у пациентов с факторами риска неэффективного лече
- наличие в анамнезе тяжелых системных реакций до лечения;
- аллергия на пчелиный яд и т.д.
Адреналин также следует назначать, если пациент принимает ингибиторы АПФ. Большинство экспертов считают, что пациентам, у которых во время СИТ были только кожные реакции, адреналин не требуется. Исключение может быть сделано, если сохраняется высокий риск повторных укусов.
Пациенты с некожными реакциями в анамнезе и факторами риска рецидива (тяжелая аллергия на пчелиный яд; тяжелая АР до лечения; АР во время специфической иммунотерапии) также должны иметь при себе адреналин.
Показания к назначению нескольких инъекций. До 32% пациентов требуется вторая внутримышечная доза дреналина. Ниже приведены указания для назначения:
- Пациенты с болезнью тучных клеток и / или повышенным уровнем базальной триптазы;
- В предыдущих реакциях требовалось несколько инъекций адреналина, прежде чем пациет попадал в лечебное учреждение.
- Перенесенный тяжелый (почти смертельный) приступ анафилаксии;
- Доступ к медицинской помощи во время приступа затруднен, например, по географическим причинам;
- Рекомендуется введение второй инъекции, если доза, основанная на массе тела, слишком мала.
Резюме
Анафилаксия, вызванная ядом насекомых, представляет собой опасное для жизни состояние, которое может привести к гибели, если больного не лечить должным образом. К сожалению, и пациенты, и врачи по-прежнему избегают употребления адреналина, как препарата первого ряда.
Чтобы избежать печальных последствий, все пациенты, перенесшие АР должны получить информацию о том, что делать в случае повторных укусов AR-насекомых, когда и как правильно использовать препарат.
Источник