Аллергия на салицилаты
Содержание статьи
Аллергия на салицилаты — это патологическое псевдоаллергическое состояние, характеризующееся непереносимостью производных салициловой кислоты, которые входят в состав лекарственных препаратов, косметических средств и продуктов питания. Симптомы различаются в зависимости от характера аллергической реакции — возможны кожные проявления (сыпь, крапивница), отек слизистых оболочек глаз и носа, астматические приступы, боли в животе, отеки конечностей. Диагностика производится на основании изучения анамнеза больного, возможно проведение аллергологических проб. Лечение включает в себя ограничение приема салицилатов (коррекция лечения, специальные диеты), антигистаминную терапию.
Общие сведения
Аллергия на салицилаты известна давно по причине того, что препараты на их основе (аспирин, ацетилсалициловая кислота) издавна применяются в медицине. Первые указания на возможную непереносимость данных препаратов появились еще в начале XX века. Широкое применение жаропонижающих средств на основе салицилатов, а также присутствие веществ в большинстве продуктов питания приводит к их массированному поступлению в организм. Точная статистика заболеваемости неизвестна — предполагают, что доля непереносимости составляет до 30% от общего количества всех лекарственных аллергий. Среди больных встречаются лица всех возрастов, женщины и мужчины страдают данным видом аллергии с одинаковой частотой.
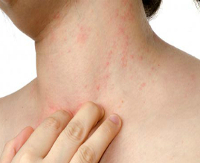
Аллергия на салицилаты
Причины
Точная причина возникновения непереносимости салициловой кислоты и ее производных неизвестна, существует ряд предположений и гипотез на этот счет. Сложность вопроса вызвана тем фактом, что данное патологическое состояние не является аллергией в классическом понимании, так как отсутствует компонент аномальной иммунной реакции организма. По своему типу это псевдоаллергическая реакция, основанная на прямом воздействии салицилатов на клетки-мишени. Основными теориями, пытающимися объяснить возникновение состояния, являются следующие:
- Наследственная предрасположенность. Имеются описания семейных случаев псевдоаллергии на салицилаты, что подтверждает мнение о возможном влиянии генетических факторов. В частности, существует гипотеза об измененных белках-рецепторах тучных клеток, наличие которых делает возможным развитие такой непереносимости.
- Сочетание с другими аллергиями. Подтвержденным фактом является обстоятельство, что такие соединения могут усиливать проявления уже имеющейся истинной аллергии. Этим обусловлен запрет использовать ацетилсалициловую кислоту в лечении лиц с бронхиальной астмой. Объяснение этому исследователи видят в дополнительной дестабилизации мембран уже активированных мастоцитов.
- Нарушение дозировок препаратов. Согласно данной теории, непереносимость возможно вызвать у любого человека приемом повышенных доз салицилатов. Сторонники гипотезы утверждают, что этим механизмом вызвано большинство эпизодов данной псевдоаллергии. Гипотеза не объясняет случаев развития патологического состояния при использовании оптимальных и незначительных количеств салицилатов.
Патогенез
В отличие от причин, патогенез аллергии на салицилаты изучен в полном объеме. Большинство таких веществ являются неселективными ингибиторами циклооксигеназы 1 и 2, благодаря чему оказывают противовоспалительное и жаропонижающее действие. Иногда они могут прямо воздействовать на мембраны тучных клеток (тканевых мастоцитов или лаброцитов), дестабилизируя их и стимулируя дегрануляцию. Это приводит к выделению биологически активных веществ (гистамина, серотонина и других), как это происходит при первом типе аллергической реакции. Выделения иммуноглобулинов Е, обычно стимулирующих мастоциты, не происходит, поэтому непереносимость салицилатов является псевдоаллергией.
Гистамин и сопутствующие соединения обладают способностью расширять сосуды, увеличивать проницаемость клеточной стенки, влиять на гладкую мускулатуру и стимулировать слизистые железы. В зависимости от того, в каких тканях происходит преимущественная дегрануляция тучных клеток, зависит клиническая картина патологического состояния. При стимуляции мастоцитов бронхов будет наблюдаться брохоспазм с выделением обильного количества слизи (как при астме). В случае их дегрануляции в коже развивается крапивница, покраснение кожи, зуд. Иногда происходит активация тканевых базофилов во многих органах тела и выход огромного количества гистамина, что грозит развитием анафилактического шока.
Классификация
Аллергия на салицилаты протекает в нескольких основных формах, различающихся преимущественным вовлечением конкретного органа или системы. Разделение не является строгим — возможно сочетание нескольких типов непереносимости или переход одного варианта в другой при ухудшении состояния. Крапивница может осложняться аллергическим ринитом и конъюнктивитом при продолжающихся контактах человека с производными салицилатов. Для рассматриваемого псевдоаллергического состояния характерны следующие формы:
- Бронхиальный тип. Основной мишенью выступают бронхи различного калибра. Под воздействием псевдоаллергена происходит сужение дыхательных путей и их дополнительная обструкция вязкой и густой слизью. При имеющейся бронхиальной астме это может осложнить течение основного заболевания и стимулировать развитие приступа.
- Кожный тип. Возникает при попадании соединений кислоты внутрь или на поверхность кожи (в составе лекарственных и косметических препаратов). Характеризуется развитием покраснения и зуда, площадь и локализация поражения отличается у разных больных. Иногда возможно возникновение крапивницы и отека кожи.
- Поллинозный тип. На первый план выступает отек слизистых — носовой полости и конъюнктивы глаз. Возможно присоединение головной боли, затрудненного дыхания. В основном развивается при приеме салицилатов внутрь.
- Абдоминальный тип. Характеризуется болями в животе после приема лекарственных препаратов и продуктов с ацетилсалициловой кислотой и ее аналогами. Патогенез заключается в спастическом сокращении мускулатуры ЖКТ, нарушении секреции желудочного сока и снижении защиты от него стенок желудка.
- Отечный тип. Возникает после перорального приема салицилатов или их попадания на кожу. Характеризуется отеком подкожной клетчатки лица, шеи, кистей рук и стоп.
Тяжелое осложнение аллергии на салицилаты — анафилактический шок — может возникнуть в любой момент вне зависимости от типа патологического состояния. Главную роль в этом играет количество потребленных веществ группы салициловой кислоты: при больших дозировках реакция протекает тяжелее, и выше вероятность шока. Это основное отличие данного состояния от классической аллергии, при которой тяжелые последствия могут возникать от ничтожно малого количества аллергена.
Симптомы аллергии на салицилаты
Симптоматика патологического состояния зависит от того, какая система органов пострадала в большей степени. Статистически чаще возникают признаки поражения бронхиального дерева — затрудненное дыхание, сухие хрипы, кашель, экспираторная одышка (сложность выдоха). Симптомы возникают вскоре после применения лекарственных средств или продуктов питания с салицилатами и сохраняются на протяжении 1-3 дней при условии отсутствия новых поступлений аллергена в организм. У лиц, страдающих астмой, возможно развитие приступа, его тяжесть зависит от принятой дозы салициловой кислоты.
Проявления кожной формы псевдоаллергии сводятся к покраснению, зуду, сыпи и другим проявлениям крапивницы. Поражение может возникать на участках непосредственно контакта с раздражающим веществом (при его наружном применении) или других областях кожных покровов. Обычно симптомы сохраняются 2-5 часов, затем бесследно исчезают. Поллинозный тип характеризуется возникновением заложенности носа, чиханием, слезотечением, ощущением рези в глазах, головной болью. Длительность болезненного состояния составляет от 5-10 часов до 2-4 дней.
Абдоминальные формы псевдоаллергии проявляются болями в эпигастральной области через несколько часов после употребления лекарств или еды с салицилатами. Их интенсивность бывает различна, характер в основном ноющий или жгучий. Иногда возможна тошнота, рвота, диарея и другие диспепсические расстройства. Такое состояние сохраняется на протяжении нескольких часов, однако при присоединении осложнений (гастрита, язвы) его длительность может увеличиться. Отечный тип характеризуется заметным отеком лица, шеи, век и дистальных отделов конечностей вскоре после приема салициловой кислоты. Исчезновение отека может занять несколько дней.
Осложнения
Самым ранним и тяжелым осложнением аллергии на салицилаты является развитие анафилактического шока, сопровождающегося резким падением артериального давления, ларингоспазмом, обмороком. Больному требуется срочная медицинская помощь, в противном случае возможен летальный исход. Другими последствиями псевдоаллергии могут быть бронхиальная астма, вторичное инфицирование конъюнктивы глаз, полости носа, расчесов на кожных покровах. Абдоминальная форма может спровоцировать развитие гастрита, пептидной язвы желудка и двенадцатиперстной кишки, описаны случаи энтерита. Однако такие осложнения довольно редки, после ограничения контакта с аллергеном все проявления патологического состояния исчезают без последствий.
Диагностика
Выявлением аллергии на салицилаты занимается аллерголог-иммунолог, диагностика включает в себя сбор анамнеза больного, осмотр, ряд лабораторных и инструментальных исследований в зависимости от формы патологического состояния. Задачей специалиста является не только выявление непереносимости веществ типа салициловой кислоты, но и дифференциальная диагностика патологии, которая нередко бывает значительно затруднена. Причина этого — схожесть состояния со многими другими заболеваниями и существенные отличия патогенеза от типичной аллергии. Диагностика состоит из ряда этапов:
- Консультация аллерголога. Важно выявить взаимосвязь между аллергическими проявлениями и приемом продуктов или лекарств с содержанием салицилатов. Выясняется, какими заболеваниями страдал пациент ранее, какие препараты использовал для их лечения, предпочтительные продукты питания в рационе.
- Аллергологическое тестирование. Для диагностики данного состояния используют метод кожных аллергопроб и провокационные тесты (назальные или конъюнктивальные) с соединениями салициловой кислоты. Наличие реакции (покраснения, отека) подтверждает диагноз.
- Лабораторные и инструментальные исследования. Данные методы часто используют в качестве вспомогательных. К ним относят микроскопию мокроты, рентген легких, ЭГДС. В мокроте часто определяются кристаллы Шарко-Лейдена и эозинофилы, на рентгенограммах — усиление легочного рисунка. Фиброгастроскопия выявляет признаки гиперацидного гастрита, нередко — язву желудка.
В общем и биохимическом анализе крови единственным проявлением будет незначительное повышение уровня эозинофилов. Уровень иммуноглобулинов (в частности, IgE) не увеличивается. При расспросе больного важно уточнять, какие именно обезболивающие средства он принимал — помимо непосредственно салицилатов к развитию псевдоаллергии могут приводить также ибупрофен, индометацин и сходные с ними НПВС.
Лечение аллергии на салицилаты
В клинической аллергологии терапевтические мероприятия при псевдоаллергии разделяют на симптоматические и профилактические. Главным условием профилактического лечения является исключение поступления в организм соединений класса салициловой кислоты. Симптоматическое лечение направлено на снижение уровня гистамина в тканях и его активности, что позволяет уменьшить проявления патологии. Лечение включает:
- Специальную диету. Снижение в рационе доли продуктов, содержащих салицилаты, является главным компонентом профилактической терапии. Салициловая кислота и ее производные содержатся преимущественно в растительных продуктах — фруктах, орехах, некоторых овощах и пряностях.
- Внимательный подбор накожных препаратов. Ряд косметических и наружных лекарственных средств содержит в своем составе салицилаты, в том числе в качестве вспомогательного вещества. Поэтому при выборе того или иного крема или мази следует внимательно читать его состав.
- Лекарственную профилактику. Единственной группой препаратов, используемых для профилактики приступов псевдоаллергии, являются стабилизаторы мембран тучных клеток. Их прием позволяет уменьшить количество лаброцитов, которые активируются и выделяют гистамин в ответ на поступление салициловой кислоты.
- Антигистаминную терапию. Относится к симптоматическому лечению и используется в остром периоде псевдоаллергии. Включает в себя антигистаминные средства различных поколений и любой формы выпуска.
- Органоспецифическую терапию. При приступе астмы используют средства-бронходилататоры (агонисты бета-адренорецепторов и другие). Симптомы поллинозной формы аллергии на салицилаты облегчают при помощи сосудосуживающих капель и назальных спреев. При поражении желудка будут эффективны антацидные средства.
Прогноз и профилактика
Аллергия на салицилаты характеризуется благоприятным прогнозом, при выявлении патологии и исключении поступления салициловой кислоты симптомы псевдоаллергии исчезают без каких-либо последствий. При несоблюдении диеты и предписаний специалиста возможны обострения патологического состояния, повышенная частота которых может стать причиной ухудшения и появления более тяжелых форм заболевания вплоть до анафилактического шока. При высокой чувствительности к салицилатам рекомендуется курсовое применение препаратов-стабилизаторов мембран мастоцитов и периодическое назначение антигистаминных средств.
Источник
Жирные кислоты — влияние на астму, пищевые аллергии и атопический дерматит
Переводчик: Татьяна Архарова
Редактор: Вероника Рис
Источник: EAACI
В наши дни всё больше исследуются причины растущей распространённости аллергий. Принято считать, что воздействие окружающей среды и факторы образа жизни, такие как питание, заболевания, микробиом, загрязняющие вещества, физические упражнения, гигиена, прививки, могут играть важную роль. Среди множества диетических факторов, которые могут влиять на иммунные механизмы, в данной статье будут подробно разобраны жирные кислоты.
Жирные кислоты — это карбоновые кислоты, содержащие различное количество атомов углерода без двойных связей, с одной двойной связью или более чем одной двойной связью.
Жирные кислоты являются строительными блоками всех сложных липидов в организме человека, поэтому они основополагающие для многих физиологических процессов в организме. Жирные кислоты попадают в организм из пищи, некоторые из них также могут синтезироваться кишечной микробиотой. Некоторые жирные кислоты классифицируются как «незаменимые», например, линолевая (LA) и альфа-линоленовая (ALA).
Классификация жирных кислот
Жирные кислоты воздействуют и влияют на иммунную систему на нескольких уровнях. Могут происходить прямые взаимодействия между аллергенными белками и липидами.
В целом, n-6 жирные кислоты связаны с про-воспалительными реакциями, в то время как n-3 жирные кислоты связаны с противовоспалительными. Таким образом, соотношение n-6 к n-3 в рационе важно, если мы говорим об иммунном ответе организма.
Иммуномодулирующее действие жирных кислот
Изменения в соотношении AA: ЭПК ограничивают выработку воспалительных эйкозаноидов, которые могут воздействовать на лимфоциты и клетки ILC2. Липидные медиаторы, продуцируемые из ЭПК и ДКГ, проявляют противовоспалительную способность, они влияют на число нейтрофилов или подавляют образование цитокинов. Кроме того, n-3 ЭПК и ДГК напрямую ингибируют выработку про-воспалительных цитокинов.
Нарушение метаболизма незаменимых жирных кислот может привести к нарушению липидного состава рогового слоя и нарушению взаимодействия с другими элементами эпидермальных структур.
Эксперименты на животных
Эксперименты на животных продемонстрировали влияние жирных кислот на аллергические реакции в кишечнике в лёгких и на коже. Влияние жирных кислот на воспаление кожи долгое время изучалось на животных. Дефицит жирных кислот вызывал изменения кожи, включая эритему, шелушение и гиперкератоз. Было отмечено, что пероральное введение ДКГ предотвращает развитие кожных заболеваний. Также добавка рыбьего жира снижала трансэпидермальную потерю воды и улучшала состояние сухой, зудящей кожи. Также было отмечено влияние жирных кислот на аллерген-индуцированное воспаление дыхательных путей. N-3 жирные кислоты, по-видимому, функционируют в качестве защитных молекул. Интересно, что вдыхание ДГК мышами было эффективно для подавления эозинофильного воспаления дыхательных путей.
Жирные кислоты и пищевая аллергия
В двух обсервационных исследованиях оценивалась взаимосвязь между потреблением масла (богатого насыщенными жирами), маргарина, растительных масел (богатыми n-6 и n-3) и рыбы (богатой n-3) матерями во время беременности и пищевыми аллергиями у детей. Связи обнаружено не было. Наоборот, у детей, чьи матери ели достаточно рыбы во время беременности, риск возникновения аллергии был в 3 раза меньше. Потребление рыбы детьми в течение первого года жизни было связано со снижением развития аллергических заболеваний (BAMSE).
Роль жирных кислот при атопическом дерматите (АтД)
Пренатальное потребление жирных кислот матерью не было связано с развитием AтД у детей. Было показано, что низкие уровни n-3 в грудном молоке являются фактором риска для развития АтД. Другое исследование показало защитный эффект высоких концентраций n-3 в грудном молоке через месяц после развития АтД.
В испанском перекрёстном исследовании потребление масла ≥3 раза в неделю было связано со сниженным риском АтД у детей, но не употребление морепродуктов/рыбы или маргарина. Через 6 месяцев после употребления n-3 ПНЖК детьми отмечался более низкий риск развития экземы, однако различий в распространенности аллергий не было. Приём n-3 ПНЖК взрослыми был связан с облегчением симптомов АтД в небольших рандомизированных клинических исследованиях.
Жирные кислоты и астма
Два исследования показали, что более высокие уровни ПНЖК у матери во время беременности были связаны со сниженным риском развития астмы или неатопическими болезнями у детей. В ряде исследований отмечался защитный эффект от потребления рыбы во время беременности. Однако не все исследования показали такие результаты. Высокие уровни n-6 ПНЖК, измеренные в грудном молоке, были связаны с повышенным риском возникновения симптомов, похожих на астму, тогда как n-3 ПНЖК снижали риск атопии. Однако другое исследование показало, что потребление жирных кислот матерью во время лактации не влияло на риск развития астмы к 5 годам.
Дети школьного возраста, которые придерживаются западной диеты с высоким содержанием насыщенных жиров и обработанных пищевых продуктов, имеют более высокий риск развития астмы. А вот потребление молока защищает от астмы в школьном возрасте, возможно, за счёт более высокого потребления n-3 ПНЖК.
Потребление рыбы может быть связано со снижением распространённости астмы у молодых женщин. У пожилых людей (> 55 лет) более высокое потребление антиоксидантных витаминов и n-3 ПНЖК было связано с улучшением состояния лёгких.
Приём рыбьего жира также имеет защитные свойства в случае:
- астмы, в том числе бронхиальной;
- аллергического ринита;
- заболеваний верхних дыхательных путей;
- сенной лихорадки;
- чувствительности к пыли и пылевым клещам;
- бронхолёгочной дисплазии.
Генетика и жирные кислоты
Вполне возможно, что взаимодействия генетики и окружающей среды могут играть критическую роль, в дополнение к жирным кислотам. Недавние исследования взаимодействия генов с питанием предполагают, что генотипы FADS могут быть косвенно вовлечены в развитие атопических заболеваний. Например, Standl и коллеги обнаружили, что соотношение n-3 к n-6 ПНЖК и ежедневное потребление маргарина были связаны с повышенным риском сенной лихорадки и астмы только у носителей SNP FADS с гомозиготными аллелями. Синтез жирных кислот, обмен веществ и передача сигналов значительно зависят от широкого спектра генетических полиморфизмов. Будущие исследования должны включать генетический анализ генов липидного обмена, чтобы лучше определить взаимосвязь генов с питанием и болезнями.
Жирные кислоты и микробиота
Влияние микробиоты на врождённую и адаптивную иммунную систему хорошо описано, при этом изменения в составе микробиоты и/или метаболизме влияют на развитие астмы, АтД и пищевой аллергии. На микробиоту влияют многие факторы, в том числе гигиена, антибиотики, лекарства, инфекции и, что наиболее важно, питание.
Влияние содержания жиров в рационе на состав кишечной микробиоты было показано на людях: у детей из Европы было более высокое содержание палочковидных бактерий Shigella и Escherichia и более низкое микробное разнообразие по сравнению с африканскими детьми. Микробиота людей с ожирением значительно отличается от худых людей и изменения микробиоты связаны с более высоким про-оксидантным и про-воспалительным статусом.
Рекомендации
Добавка ПНЖК будет полезной:
- людям с низким уровнем ПНЖК в организме;
- беременным женщинам;
- женщинам в период лактации;
- детям, питающимся смесями, но не более 1% от общего содержания жиров;
- детям до 2 лет (100 мг ДГК в день)/детям в возрасте 2-18 лет (250 мг ДГК+ЭПК);
- взрослым, которые не потребляют 1-2 блюда из жирной рыбы в неделю.
Стоит помнить, что женщины, планирующие беременность, беременные или кормящие грудью, а также маленькие дети должны тщательно выбирать рыбу или немного ограничить её потребление, так как в ней могут содержаться загрязнители (метил/ртуть), которые накапливаются в организме.
Могут ли некоторые транс-жирные кислоты быть полезными
Известно, что трансжирные кислоты, полученные в результате частичного дегидрирования растительных масел, оказывают вредное воздействие на здоровье. Однако встречающиеся в природе трансжирные кислоты, которые заметно отличаются от своих аналогов, полученных промышленным путём, по-видимому, оказывают защитное воздействие на здоровье.
Выводы
Пищевая аллергия: повышение уровня n-3 ПНЖК в материнском молоке, по-видимому, оказывает защитное действие против развития пищевой аллергии. Чем раньше рыба появится в рационе ребёнка, тем лучше (начиная с 9 месяцев уже можно начинать вводить в прикорм).
Атопический дерматит: повышение уровней n-3 ПНЖК в материнском молоке связано со снижением риска развития АтД у детей.
Астма: высокие уровни n-6 ПНЖК у матери и ребёнка были связаны с повышенным риском возникновения симптомов, подобных астме, в то время как высокие уровни n-3 ПНЖК часто ассоциировались с пониженным риском. Исследования взрослых астматиков, как правило, не показывали каких-либо клинических преимуществ, за исключением бронхоконстрикции.
Дополнительно: посмотреть о том, насколько вредны насыщенные жиры можно в одном из роликов Бориса Цацулина.
Источник