ÐиÑÐµÐ²Ð°Ñ Ð°Ð»Ð»ÐµÑгиÑ
Содержание статьи
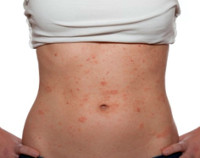
Пищевая аллергия – это одно из наиболее распространенных аллергических состояний, обусловленное непереносимостью соединений в составе некоторых продуктов питания. Проявления заболевания разнообразны: кожные симптомы (высыпания, зуд, крапивница), нарушения функции ЖКТ (диспепсические расстройства), иногда возможны системные анафилактические реакции. Диагностика производится посредством постановки кожных аллергологических проб, изучения анамнеза и пищевого дневника больного, выполнения лабораторных анализов. Лечение заключается в элиминации провоцирующих продуктов из рациона пациента, назначении антигистаминных средств, в редких случаях – десенсибилизирующей иммунотерапии.
Общие сведения
Пищевая аллергия является самой частой аллергопатологией, что обусловлено значительным разнообразием веществ, входящих в состав продуктов питания человека. Примерно половина больных – дети в возрасте до 12 лет, у старших лиц распространенность заболевания снижается. Более частое возникновение болезни у детей объясняется контактами с новыми для организма антигенами и повышенной реактивностью в данный период жизни. В дальнейшем на большинство соединений пищи вырабатывается иммунологическая толерантность, и проявления аллергии встречаются намного реже. Существует генетическая предрасположенность к развитию данного состояния, имеющая полигенный характер. В отдельных случаях непереносимость определенных продуктов сохраняется всю жизнь и может осложняться перекрестными реакциями и иными аллергическими состояниями (к примеру, бронхиальной астмой).
Пищевая аллергия
Причины
Большая часть случаев заболевания обусловлена гиперчувствительностью первого типа, опосредованной выделением IgE и активацией тканевых базофилов. Непосредственной причиной патологии является попадание в желудочно-кишечный тракт белковых соединений, которые распознаются иммунитетом и запускают его аномальный ответ. Выявлено огромное количество предрасполагающих к пищевой аллергии состояний и особенностей организма, часть которых характерна только для детей. Это является еще одной причиной частого развития аллергической реакции в детской популяции. Среди наиболее распространенных факторов, способствующих возникновению пищевой непереносимости, выделяют:
- Особенности аллергена. Гиперреактивность чаще вызывают антигены пищи, обладающие высокой иммуногенностью и способные без деградации преодолевать барьеры пищеварительной системы (в частности, агрессивную среду желудка). Большая часть из них содержится в коровьем молоке, рыбе, белке яиц, злаках, некоторых фруктах (клубника, цитрусовые) и орехах. Порядка 80% всех случаев заболевания обусловлено гиперчувствительностью к данным продуктам.
- Генетические факторы. Развитие непереносимости может быть обусловлено наследственными и генетическими свойствами организма. Они могут проявляться повышенным уровнем реактивности, аномальной активностью иммунитета и другими состояниями, облегчающими развитие аллергических реакций.
- Возрастные особенности ЖКТ. Возникновению аллергии на продукты способствуют наблюдаемая у детей высокая проницаемость стенок желудочно-кишечного тракта, низкая кислотность желудочного сока, нарушения состава микрофлоры кишечника. Эти условия облегчают контакт аллергена с иммунокомпетентными клетками, запускающими аллергический процесс.
На вероятность возникновения заболевания также влияет количество попавшего внутрь организма аллергена, характер кулинарной обработки продуктов, содержащих в себе провоцирующие вещества. Непереносимость продуктов может быть следствием перекрестной аллергии на пыльцу растений или бытовую пыль. Сенсибилизацию организма при этом вызывают антигены, переносимые по воздуху, но реакцию могут инициировать и продукты питания, имеющие схожие соединения в своем составе.
Патогенез
В процессе развития пищевой аллергии первоначально возникает сенсибилизация организма – она происходит при первом контакте с аллергеном. Последний распознается клетками иммунитета, которые через ряд промежуточных реакций вызывают образование иммуноглобулинов класса Е, специфичных к данному белковому соединению. Антитела такого типа обладают свойством адсорбироваться на поверхности тканевых базофилов, оставаясь там длительное время. При повторном поступлении провоцирующего антигена он связывается с IgE, которые активируют тучные клетки, вызывая их дегрануляцию с выходом гистамина. Этот биогенный амин обуславливает расширение кровеносных сосудов, отек тканей, раздражение нервных окончаний – данные изменения проявляются кожным зудом, крапивницей, диспепсическими расстройствами.
Особенностью аллергии к пищевым компонентам в младенческом возрасте является исключение этапа сенсибилизации из патогенетической цепи заболевания. Антитела против аллергена попадают в организм ребенка трансплацентарно или с грудным молоком от матери, которая страдает от непереносимости некоторых продуктов. По этой причине женщинам с аллергией особенно важно контролировать свое питание в период беременности и кормления грудью – в противном случае существует риск развития патологии у младенца. Но длительность такого состояния у детей незначительна – материнские антитела полностью элиминируются из организма через несколько недель после прекращения естественного вскармливания.
Симптомы пищевой аллергии
Клиническая картина патологии довольно разнообразна, статистически чаще регистрируются кожные симптомы, возникающие в течение 2-х часов после приема пищи. Развивается зуд, высыпания различной локализации, обычно эритематозного характера. Часть пациентов жалуется на крапивницу и иные отечные явления на поверхности кожи. В зависимости от тяжести аллергии и характера провоцирующего вещества эти симптомы могут сохраняться на протяжении нескольких часов или дней. После этого, при условии отсутствия контактов с аллергеном, кожные проявления обычно полностью и бесследно исчезают. При продолжении употребления опасного продукта аллергическая реакция регистрируется вновь, причем каждый новый эпизод характеризуется все более выраженными и тяжелыми симптомами.
Пищевая аллергия может проявляться нарушениями ЖКТ в первые часы после употребления аллергенных продуктов. Больные жалуются на боли в животе, тошноту, иногда рвоту и диарею. При особенно высокой аллергической готовности организма данные симптомы способны развиваться уже в момент приема пищи. Диспепсия сопровождается отеком слизистых оболочек полости рта, губ, поверхности языка. Иногда такой аллергический процесс приводит к заложенности носа, слезотечению, конъюнктивиту, что создает ложную картину поллиноза или непереносимости бытовой пыли.
Отдельные продукты питания (арахис, некоторые виды рыб, клубника) содержат аллергены, вызывающие сильные системные реакции – ангионевротический отек и анафилактический шок, сопровождающиеся спазмом гортани и падением артериального давления. У больных бронхиальной астмой гиперчувствительность к компонентам пищи может спровоцировать развитие приступа по механизму перекрестной аллергии. Ряд больных отмечает появление головных болей, повышенной утомляемости и слабости после употребления блюд с провоцирующими продуктами.
Осложнения
Наиболее тяжелым осложнением пищевой аллергии является анафилактический шок, вызванный массированной дегрануляцией базофилов и выделением большого количества гистамина. Он возникает при предрасположенности к непереносимости определенных продуктов или при длительном игнорировании проявлений заболевания. Продолжающееся поступление аллергена в организм приводит к постепенному нарастанию симптомов и в конечном итоге провоцирует развитие шока. Если аллергия сопровождается рвотой или диареей, то длительный контакт с антигеном может приводить к электролитным нарушениям. Среди других осложнений можно выделить возникновение перекрестной непереносимости антигенов цветочной пыльцы или бытовой пыли, инфицирование кожи в результате расчесов и повреждений.
Диагностика
Определение пищевой аллергии производится аллергологом-иммунологом, при этом важен тесный и доверительный контакт врача с пациентом или его родителями (при развитии патологии у детей). Для диагностики заболевания используют данные анамнеза, результаты лабораторных и иммунологических исследований, а также провокационных тестов. Последние следует использовать только в случае относительно низкой реактивности организма и легкости проявлений аллергии. При наличии риска системных реакций (отека Квинке или анафилактического шока) проведение исследований, предусматривающих контакт пациента с аллергеном, запрещено. Подтверждение диагноза и определение провоцирующего продукта проводят по следующему алгоритму:
- Осмотр и сбор анамнеза. Осматриваются кожные покровы больного для определения характера и выраженности высыпаний, в спорных случаях может потребоваться консультация дерматолога. Анализируется пищевой анамнез: выясняется, какие продукты употреблялись в последние дни и в каком количестве. На основе этого ограничивается круг возможных аллергенов, что облегчает дальнейшие исследования.
- Лабораторные анализы. В общем анализе крови незначительная эозинофилия определяется лишь при сильных либо неоднократных эпизодах аллергии. По показаниям микроскопическому исследованию подвергают смывы носоглотки, мазки-отпечатки с конъюнктивы – в них также обнаруживаются эозинофилы. Биохимическое исследование крови выявляет высокий уровень иммуноглобулинов классов E и G.
- Кожные аллергологические пробы. Для точного определения аллергена используют аппликационные пробы или прик-тест. При этом на кожные покровы наносят эталоны антигенов, попавших под подозрение в ходе расспроса больного. Развитие покраснения и отека является положительной реакцией и указывает на наличие непереносимости аллергена.
- Иммунологические анализы. К ним относят твердофазный иммуноферментный тест (ELISA) и радиоаллергосорбентный тест (RAST). Их проводят для определения типа провоцирующего антигена при высокой реактивности организма, когда кожные пробы исключены. Эти анализы с высокой точностью определяют наличие специфических к аллергену IgE в крови больного
Дифференциальную диагностику пищевой аллергии следует проводить с иными заболеваниями аллергического характера (поллиноз, атопический дерматит) и кожными патологиями (экзема, инфекционные поражения). При развитии диспепсических расстройств необходимо исключить риск пищевой токсикоинфекции или других болезней пищеварительной системы. Иногда симптомы, схожие с проявлениями аллергии, могут возникать из-за употребления непривычных или экзотических блюд. Обычно данные состояния самопроизвольно исчезают за несколько часов и редко возникают повторно.
Лечение пищевой аллергии
Лечебные мероприятия в практической аллергологии включают три этапа: облегчение симптомов аллергии, ускорение элиминации аллергена и предотвращение последующих контактов с ним. При непереносимости незаменимых продуктов питания используется десенсибилизирующая иммунотерапия. Важно также учитывать риск перекрестных реакций, поэтому после выявления аллергена специалист может ограничить потребление сразу ряда блюд. Их исключение из рациона надежно гарантирует отсутствие новых эпизодов пищевой аллергии. Основные этапы лечения складываются из:
- Симптоматической терапии. Применяют антигистаминные средства в различных формах выпуска – в виде таблеток, сиропов (в педиатрической практике) и назальных спреев. В большинстве случаев однократного приема препаратов данной группы достаточно для полного устранения проявлений пищевой аллергии. При более тяжелом течении специалистом может быть назначено их курсовое применение.
- Элиминации аллергена из организма. Может обеспечиваться как назначением специальной гипоаллергенной диеты, так и фармакологическими методами. В случае недавнего (несколько часов) попадания провоцирующего продукта в ЖКТ эффективны энтеросорбенты – активированный уголь, полисорб. Они связывают антигены в просвете кишечника, не позволяя им проникать в системный кровоток. Если после проникновения аллергенов прошло несколько дней, или они поступали в организм на протяжении длительного времени, то их элиминация возможна только естественным путем. Несколько ускорить ее можно инфузионной терапией или назначением диуретиков.
- Аллерген-специфической иммунотерапии (АСИТ). Этот этап лечения возможен только после полноценной диагностики патологии и точного определения провоцирующего антигена. Назначается в случае, если перечень запрещенных продуктов слишком обширен, или в него попадают незаменимые компоненты пищи. АСИТ заключается во введении постепенно повышающихся дозировок аллергена с целью выработки иммунологической толерантности к нему.
Прогноз и профилактика
Прогноз пищевой аллергии благоприятный, особенно при развитии состояния в детском возрасте – по мере роста ребенка непереносимость продуктов постепенно исчезает и практически не проявляется в дальнейшем. В случае наличия тяжелых реакций на арахис, морепродукты и некоторые фрукты довольно часто пациентам приходится пожизненно отказываться от их употребления. Кроме того, им рекомендуется иметь при себе средства для первой помощи при анафилактическом шоке (например, специальный шприц-ручку с адреналином). Профилактика сводится к ограничению использования продуктов высокого аллергического риска в детском питании и при беременности, а при наличии реакций – к их полному изъятию из рациона.
Источник
ÐллеÑÐ³Ð¸Ñ Ð½Ð° домаÑÐ½Ð¸Ñ Ð¶Ð¸Ð²Ð¾ÑнÑÑ
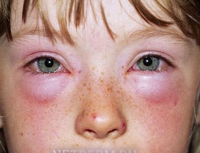
Аллергия на домашних животных – это одно из наиболее распространенных аллергических состояний, обусловленное непереносимостью антигенов шерсти, перьев, частичек кожи или продуктов жизнедеятельности питомцев. Симптомы зависят от путей попадания аллергена в организм – чаще всего регистрируется кожный зуд, слезотечение, заложенность носа, чихание, першение в горле. Определение патологии производится путем изучения анамнеза жизни больного, специфическая диагностика осуществляется с использованием аллергологических пробам. В ходе лечения исключают контакт с источником аллергена, назначают антигистаминные средства и десенсибилизирующую терапию.
Общие сведения
Непереносимость или аллергия к домашним животным является часто встречающимся состоянием, в последние годы отмечается все больше случаев заболевания. Это обусловлено совершенствованием методов диагностики и увеличением числа домашних питомцев в целом – по статистике, кошек, собак или других животных содержат от 30 до 80% семей. Чаще всего аллергическое состояние регистрируется у детей, заболевание может возникать в любом возрасте и внезапно исчезать через какой-то период времени. По некоторым данным, развитию патологии подвержены не менее 15% всего населения Земли. Незначительная доля заболевших представлена лицами, задействованными в сельскохозяйственных работах – уходе за коровами, козами, домашней птицей. Эпидемиология отражает степень распространенности контактов с аллергенами – заболеваемость выше в странах, где больше людей содержат домашних животных.
Аллергия на домашних животных
Причины
Этиология аллергии аналогична иным аллергическим состояниям с контактной или воздушной передачей провоцирующего вещества (например, поллинозу). По тем или иным причинам у пациента возникает извращенная иммунологическая реакция в ответ на проникновение чужеродных веществ белковой природы. При данной патологии источником таких соединений являются домашние или, реже, сельскохозяйственные животные. Из-за частого и тесного контакта с домашними любимцами аллергия на них характеризуется длительным хроническим течением, может осложняться другими иммунологическими состояниями. Провоцирующие антигены могут содержаться в выделениях:
- Элементы покрова. Частички шерсти, чешуйки кожи или перьев чаще всего содержат в своем составе вещества, вызывающие аллергические проявления. Обладая малыми размерами и легким весом, они способны длительное время находиться в воздухе, проникать в дыхательные пути. Пух и шерсть могут также фиксироваться в тканях и ворсе ковровых покрытий – этим объясняется сохранение аллергии даже после устранения общения с животным.
- Экзопаразиты. Иногда аллергены содержатся в организмах, паразитирующих на покровах животных (блохи, микроскопические клещи). Часто такой тип патологии возникает внезапно и исчезает после лечения животного.
- Продукты жизнедеятельности. Каловые массы или моча некоторых видов животных могут содержать в себе провоцирующие вещества. Чаще всего аллергия проявляется после чистки лотков, клеток или террариумов и ограничивается кожными симптомами. Иногда появление аллергенов в выделениях связано с заболеваниями питомцев.
Различные вещества, входящие в состав шампуней, ветеринарных препаратов, чистящих средств для клеток также могут спровоцировать возникновение аллергических симптомов. Такой вариант патологического состояния может ошибочно диагностироваться как аллергия на животных. Факторами, предрасполагающими к развитию заболевания, являются наличие иммунологических нарушений, иных аллергических состояний (например, бронхиальной астмы), детский возраст. Нарушение ухода за животным способствует возникновению патологии – накопление потенциальных аллергенов в большом количестве может вызвать реакцию даже у здорового человека. В то же время, контакты с животными в раннем детском возрасте (менее 2 лет) снижают риски аллергии в будущем из-за развития иммунологической толерантности к определенным антигенам.
Патогенез
Несмотря на разнообразие клинических проявлений, реакция на аллергены домашних животных протекает по одинаковому патогенетическому пути – реакции гиперчувствительности немедленного типа. При первых контактах с антигенами животных покровов, их паразитов или выделений происходит сенсибилизация организма. Провоцирующие вещества распознаются иммунной системой, против них формируются антитела класса Е (IgE). Иммуноглобулины абсорбируются на поверхности мембран тканевых базофилов (мастоцитов), делая их восприимчивыми к аллергенам. Эти клетки играют центральную роль в дальнейшем развитии патологического состояния.
При последующих контактах происходит связывание аллергенов с IgE, расположенными на мембранах базофилов. Это активирует данные иммунокомпетентные клетки и стимулирует процесс их дегрануляции – выделение в межклеточное пространство гистамина, серотонина и простагландинов. Перечисленные соединения способствуют расширению кровеносных сосудов и увеличению объема межклеточной жидкости, раздражают чувствительные нервные окончания. Это проявляется типичными симптомами аллергии – покраснением, отеком тканей, зудом, неприятными ощущениями, увеличением экссудации слизи или слезной жидкости. Иногда количество выделенного гистамина бывает настолько велико, что приводит к системным реакциям (анафилактическому шоку) – резкому падению уровня артериального давления, спазму дыхательных путей.
Симптомы аллергии на животных
Проявления аллергии довольно разнообразны, во многом определяются разновидностью непереносимости, характером аллергена и его распределением в окружающей больного среде. В большинстве случаев антигены домашних питомцев распространяются по воздуху, легко проникают в верхние отделы дыхательных путей и на конъюнктиву глаз. Возникает заложенность носа, слезотечение, чихание, покраснение и зуд глаз. Часто к этим проявлениям присоединяются головные боли, неприятные ощущения в горле, иногда появляется охриплость голоса. У больных астмой возможны приступы бронхоспазма через 20-30 минут после вдыхания воздуха, содержащего аллергены.
У некоторых пациентов на первый план выступают кожные проявления, обусловленные непосредственным контактом с животными или продуктами их жизнедеятельности. Как правило, выявляется крапивница в области соприкосновения кожных покровов с провоцирующим веществом, иногда она развивается на других частях тела. Длительность сохранения эритемы, кожного зуда и других симптомов зависит от реактивности организма и количества аллергенов в окружающей среде. Нередко наблюдается сочетанное развитие глазных, респираторных и кожных аллергических проявлений. Некоторые из них могут протекать в виде контактного дерматита посредством реакции гиперчувствительности замедленного типа (ГЗТ), что чаще наблюдается у лиц, ухаживающих за сельскохозяйственными животными, или сотрудников зоопарков.
У больных, имеющих сильную сенсибилизацию к антигенам животных, возможно развитие аллергической симптоматики и при отсутствии непосредственного контакта. Основные и наиболее распространенные аллергены кошек (Fel d1 и Fel d2) и собак (Can f1 и Can f2) способны переноситься через одежду и другие предметы хозяев. Высокосенсибилизированным лицам такого опосредствованного контакта бывает достаточно для развития характерного симптомокомплекса аллергии. Возможность непрямого взаимодействия с провоцирующими соединениями важно учитывать при диагностике патологии.
Осложнения
Серьезные осложнения для данного аллергического состояния нехарактерны, однако риск их появления возрастает при игнорировании симптомов заболевания и продолжении контакта с аллергенами. У лиц с бронхиальной астмой реакция может приводить к сильному бронхоспазму и недостаточной функции внешнего дыхания. Аллергический назоконъюнктивальный синдром способен осложняться вторичной бактериальной инфекцией слизистых оболочек, провоцирующей гнойно-воспалительные риниты или конъюнктивиты. В крайне редких случаях при контакте с животными антигенами развивается анафилактический шок, являющийся жизнеугрожающим состоянием. Длительное течение аллергического ринита способно провоцировать гиперплазию слизистой носа и появление полипов.
Диагностика
Выявление данного состояния в практической аллергологии требует сопоставления большого количества анамнестических, клинических и лабораторных данных. Это позволяет установить взаимосвязь между наличием домашнего животного и возникновением патологических проявлений, а лабораторные методики дают возможность подтвердить и уточнить диагноз. Постановка диагноза может быть затруднена, поскольку у части больных симптомокомплекс возникает через некоторое время после того, как в доме появилась кошка или собака. Диагностика аллергии производится по следующему алгоритму:
- Опрос и общий осмотр. При осмотре выявляются характерные неспецифические проявления аллергии – крапивница, покраснение конъюнктивы, слезотечение, осложнение носового дыхания. При расспросе определяется наличие или отсутствие контактов с животными на протяжении последних дней и в предыдущие периоды. При опросе больного также можно определить взаимосвязь между симптомами и домашними питомцами и тем самым скорректировать план дальнейших диагностических мероприятий.
- Лабораторные методики. В общем анализе крови обычно обнаруживаются минимальные изменения – незначительное увеличение СОЭ, эозинофилия и другие признаки аллергического воспаления. Специфические тесты выявляют существенное повышение уровня иммуноглобулинов типа Е, что указывает на анафилактический тип реакции непереносимости.
- Аллергологические тесты. Золотым стандартом диагностики аллергии на животных являются кожные аллергологические пробы – аппликационная, ПРИК-тест. Обычно определяют реакцию организма на часто встречающиеся аллергены собак, кошек, птиц (в зависимости от того, с каким животным контактирует больной).
Дифференциальную диагностику производят с другими типами аллергических заболеваний (например, поллинозом, непереносимостью бытовой пыли), воспалительными патологиями слизистых оболочек (ринитами, конъюнктивитами). Различение этих состояний часто становится возможным только после проведения провокационных аллергологических проб, являющихся методом специфической диагностики.
Лечение аллергии на животных
Вопрос лечения аллергии зачастую осложняется нежеланием больных изолировать источник своего патологического состояния – домашнего любимца. В некоторых случаях это приводит к кооперации врача-аллерголога и ветеринара, совместно специалисты могут определить характер аллергена и выяснить, как можно уменьшить его выделение животным. Такие меры эффективны при непереносимости компонентов средств для ухода (шампуней, спреев), экзопаразитов или выделений животного – достаточно вылечить питомца и минимизировать контакты с экскрементами (уборка лотков). Помимо устранения контакта с провоцирующими антигенами выделяют следующие лечебные мероприятия:
- Антигистаминная терапия. Антигистаминные средства широко используются для уменьшения симптомов аллергии. Они могут назначаться в форме таблеток, глазных или назальных капель и спреев в период обострения заболевания или в качестве профилактики – например, перед предполагаемым контактом с животным.
- Десенсибилизирующая терапия. В отношении ряда животных аллергенов возможно применение специфической иммунотерапии (АСИТ), связанной с выработкой толерантности к провоцирующему белковому веществу. Суть методики сводится к введению небольших, постепенно увеличивающихся дозировок аллергена на протяжении нескольких месяцев.
- Барьерные методики. Экспериментальные методы, основанные на формировании в области слизистой носа тончайшей пленки на основе целлюлозы или иных соединений в составе назальных капель. В результате осложняется поступление аллергенов в ткани, уменьшаются проявления аллергии. Методики не защищают кожные покровы или конъюнктиву глаз, поэтому используются при ограниченном перечне показаний.
После постановки диагноза помимо исключения контактов с домашним животным необходима тщательная очистка жилых помещений. Производится влажная уборка полов, стен, мебели, тщательно выбиваются ковры, обивка и другие тканевые элементы интерьера. На некоторое время рекомендуется установить фильтры для очистки воздуха, поскольку мельчайшие чешуйки кожи и пуха могут сохраняться во взвешенном состоянии даже в отсутствие собак или кошек.
Прогноз и профилактика
Прогноз аллергии на животных практически всегда благоприятный, лишь у лиц со склонностью к бронхиальной астме он ухудшается из-за рисков возникновения бронхоспазма. Нередко проявления заболевания со временем становятся менее выраженными даже без серьезных терапевтических мер, поэтому некоторые больные предпочитают не расставаться с домашним любимцем, ослабляя симптомы аллергии антигистаминными средствами или соглашаясь на проведение АСИТ. Профилактические мероприятия способствуют снижению концентрации животных аллергенов, уменьшают как риск возникновения, так и выраженность патологии. К ним относят тщательный уход за животным, использование бытовых очистителей воздуха, мытье рук после поглаживаний или игр с питомцем. Важно не допускать животное на кресла или кровати, особенно в спальне, при поездках в машине использовать специальные чехлы на сиденья.
Источник