Дискинезия желчевыводящих путей у детей
Содержание статьи
Дискинезия желчевыводящих путей у детей — изменение тонуса и моторики желчевыводящей системы, нарушающее полноценный отток желчи в двенадцатиперстную кишку. Дискинезия желчевыводящих путей у детей проявляется колющими болями в правом подреберье, диспептическими расстройствами, связанными с погрешностями в питании. С целью диагностики дискинезии желчевыводящих путей у детей выполняется УЗИ желчного пузыря натощак и после приема желчегонного завтрака, дуоденальное зондирование, реже — холецистография, гепатобилисцинтиграфия. Лечение дискинезии желчевыводящих путей у детей проводится с учетом ее типа с помощью диеты, фармакотерапии, фитотерапии, физиотерапии.
Общие сведения
Дискинезия желчевыводящих путей у детей — дисфункциональное расстройство билиарного тракта; нарушение сократимости желчного пузыря и желчных путей, сопровождающееся расстройством функции желчеотведения. В структуре заболеваний билиарной системы у детей дискинезии желчевыводящих путей принадлежит первое место; за ней следуют воспалительные заболевания (холецистит, холангит), аномалии развития желчных путей и желчнокаменная болезнь. В детской гастроэнтерологии дисфункциональные расстройства желчевыводящей системы выявляются у 70-90 % детей, страдающих заболеваниями органов пищеварения.
Дискинезия желчевыводящих путей у детей
Причины
В основе дискинезии желчевыводящих путей у детей лежит нарушение регуляции последовательного сокращения и расслабления желчного пузыря и сфинктеров со стороны нервной и паракринной систем. В результате дискоординации деятельности желчевыводящей системы нарушается пассаж желчи в кишечник, что сопровождается комплексом клинических проявлений.
У детей грудного возраста дискинезии желчевыводящих путей, как и другие функциональные расстройства ЖКТ, чаще всего являются следствием перинатальных поражений ЦНС (гипоксии, родовой травмы, асфиксии и т. д.). Развитию дискинезии желчевыводящих путей у детей способствуют аномалии желчных протоков и перегибы желчного пузыря, затрудняющие нормальный отток желчи; нарушения сфинктерного аппарата; цитогенная или гепатогенная дисхолия.
В педиатрии прослеживается ассоциация между возникновением дискинезии желчевыводящих путей и перенесенными ребенком инфекционными заболеваниями — гепатитом А, сальмонеллезом, дизентерией. Определенная роль в ряду причин дискинезии желчевыводящих путей у детей принадлежит хроническим заболеваниям (гаймориту, хроническому тонзиллиту и др.), лямблиозу, аскаридозу, нервно-артритическому диатезу.
У детей старшего возраста увеличивается роль вегето-сосудистой дистонии, неврозов, психоэмоциональных нарушений, гиподинамии, погрешностей питания в развитии дискинезии желчевыводящих путей. Поскольку сокращение и расслабление желчного пузыря происходит под влиянием пептидных гормонов (холецистокинина, гастрина, секретина, глюкагона и др.), нарушение их выработки при гастрите, гастродуодените, панкреатите, энтероколите также может приводить к возникновению дискинезии желчевыводящих путей у детей.
Классификация
В зависимости от природы нарушений различают первичную и вторичную дискинезию желчевыводящих путей у детей. Первичная дисфункция связана с расстройством нейрогуморальной регуляции; вторичная возникает по типу висцеро-висцерального рефлекса и является следствием патологии органов пищеварения.
Согласно международной классификации, выделяется две формы дискинетических расстройств: дискинезия желчного пузыря и пузырного протока и спазм сфинктера Одди.
С учетом характера нарушений тонуса и моторики желчевыводящих путей и клинических проявлений дискинезия у детей может протекать по гипертонически-гиперкинетическому, гипотонически-гипокинетическому и смешанному варианту. При гипермоторном варианте выделение желчи происходит быстро и часто, что сопровождается спастическим состоянием желчного пузыря и сфинктеров. При гипомоторной форме мускулатура желчевыводящих путей расслаблена, желчь выделяется медленно, что приводит к ее застою в желчном пузыре. Смешанная дискинезия желчевыводящих путей у детей сочетает в себе признаки гипермоторной и гипомоторной форм.
Симптомы у детей
Основными проявлениями дискинезии желчевыводящих путей у детей служат болевой синдром, диспепсический синдром и положительные пузырные симптомы. Характер проявлений зависит от формы дисфункции.
Течение гипертонически-гиперкинетической дискинезии желчевыводящих путей у детей характеризуется приступообразными (схваткообразными, колющими, режущими) болями в правом подреберье, носящими кратковременный характер (5-15 мин.). При пальпации область желчного пузыря болезненна, определяются положительные пузырные синдромы. При гипертонической форме дискинезии желчевыводящих путей у ребенка часто возникает жидкий стул, тошнота, потеря аппетита, рвота, горечь во рту, общая слабость, головная боль. Провоцирующими факторами болевого и диспепсического синдрома, как правило, выступают физические нагрузки, употребление жареной или жирной пищи, отрицательные эмоции. В межприступные периоды самочувствие детей удовлетворительное; иногда их могут беспокоить непродолжительные спастические боли в животе.
Гипотоническая форма дискинезии желчевыводящих путей у детей встречается редко. В этом случае боль в подреберье носит постоянный, ноющий, тупой характер; иногда возникает только распирание и тяжесть в этой области. Могут возникать диспепсические расстройства: чередование запоров и поносов, снижение аппетита, отрыжка воздухом, метеоризм. Вследствие холестаза и перерастяжения желчного пузыря при пальпации определяется увеличенная и безболезненная печень.
Диагностика
Дети с дискинезией желчевыводящих путей направляются педиатром на консультацию к детскому гастроэнтерологу. Для уточнения клинического диагноза и определения типа дискинезии желчевыводящих путей у детей проводится комплекс клинических, лабораторных, инструментальных исследований.
У больных с дискинезией определяется болезненность в проекции желчного пузыря и в эпигастральной области. Наиболее значимым в диагностике дискинезии желчевыводящих путей у детей является УЗИ желчного пузыря, с помощью которого оценивается форма, размеры, деформации желчного пузыря, состояние протоков, наличие камней. Для определения сократительной способности желчного пузыря и состояние сфинктера Одди УЗИ желчного пузыря ребенку повторяется после приема провокационного завтрака.
Дуоденальное зондирование у детей с дискинезией желчевыводящих путей позволяет оценить объем порций желчи, ее микроскопический и биохимический состав. При исследовании дуоденального содержимого могут быть обнаружены признаки воспаления, склонность к формированию камней, лямблии и др.
При необходимости изучения морфологии и функции желчевыводящей системы проводится пероральная или внутривенная холецистография (холецистохолангиография), радионуклидная холесцинтиграфия, ретроградная холангиопанкреатография, МР-холангиография. С целью исключения других заболеваний ЖКТ ребенку может выполняться гастроскопия, анализ кала на гельминты, копрограмма, бакпосев на дисбактериоз, биохимическое исследование крови.
Лечение дискинезии желчевыводящих путей у детей
Основу продуктивного лечения детей с дискинезией желчевыводящих путей составляет диетическое питание с ограничением употребления жирного, жареного, острого, соленого, сладостей, газировки. Рекомендуется дробное (5-6 раз в день) питание, обогащение рациона продуктами с высоким содержанием растительной клетчатки, витаминов А, В, С, бифидо- и лактобактерий, растительными рафинированными маслами. Необходимо регулирование двигательного режима ребенка, создание благоприятного эмоционального фона. Во всех случаях следует уделять внимание терапии основного заболевания.
Детям с гиперкинетически-гипертоническим типом дискинезии желчевыводящих путей назначаются седативные препараты (фитосборы, валериану), спазмолитики для снятия болевых приступов (папаверин, дротаверин). Основу лечения гипертонически-гиеркинетической дискинезии желчевыводящих путей у детей составляют холеретики и холеспазмолитики (фламин, препараты сухой желчи). Хорошо зарекомендовали себя в терапии дискинезией желчевыводящих путей у детей психотерапия, акупунктура, физиотерапия (парафиновые аппликации, диатермия, индуктотермия, электрофорез со спазмолитиками), массаж шейно-воротниковой зоны.
При гипотонически-гипокинетической дискинезии желчевыводящих путей у детей назначаются процедуры стимулирующего характера: лечебная физкультура, гидротерапия, массаж. Применяются желчегонные препараты с холинокинетическим эффектом (ксилит, сорбит, сульфат магния), растительные настои (кукурузные рыльца, шиповник, календула); проводятся лечебные желчегонные тюбажи. Из физиотерапевтических методов используется гальванизация, электрофорез с сульфатом магния, токи Бернара.
Прогноз и профилактика
Своевременная диагностика и адекватное лечение дискинезии с учетом ее типа позволяет нормализовать процессы желчеотведения и пищеварения, предупредить воспаление и раннее камнеобразование в желчевыводящих путях у детей. Длительное нарушение в работе желчевыводящей системы может приводить к развитию холецистита, холангита, желчнокаменной болезни, дисбактериоза кишечника.
Дети с дискинезией желчевыводящих путей нуждаются в диспансерном наблюдении педиатра, детского невролога и гастроэнтеролога, контроле УЗИ, проведении курсов желчегонной терапии дважды в год, оздоровительном отдыхе в специализированных санаториях. Необходимо следить за питанием и режимом ребенка, его эмоциональным состоянием.
Источник
Дискинезия желчевыводящих путей — это заболевание, при котором нарушается работа ( сокращение ) желчного пузыря и его протоков и сфинктера Одди, в результате чего возникают проблемы с выведением желчи. Дискинезия желчевыводящей системы — является одним из самых частых заболеваний в детском возрасте.
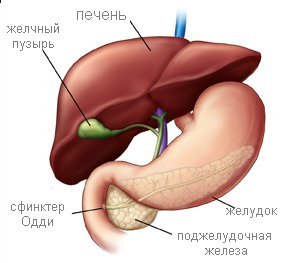
Печень обеспечивает пищеварительный процесс желчью, а поджелудочная железа — панкреатическим соком. Эти важные химические вещества поступают в тонкую кишку, чтобы помочь пищеварению. Поток этих веществ контролируется мышцей, которая называется сфинктер Одди. Сфинктер — это мышца, которая находясь, практически, все время в активном состоянии, открывается и закрывается. Когда она работают правильно, сфинктер Одди открывается, чтобы пропустить желчь ( со скоростью 4-5 капель в минуту) и панкреатический сок, а затем снова закрывается, препятствуя обратному поступлению кишечного содержимого в желчные и панкреатические протоки. В состоянии, называемом дисфункция сфинктера Одди, сфинктер не открывается, когда должен.
Различают следующие варианты дискинезии желчевыводящих путей:
- по локализации — дисфункции желчного пузыря и сфинктера Одди;
- по этиологии — первичные и вторичные;
- по функциональному состоянию — гипокинетическую (гипомоторную) и гиперкинетическую (гипермоторную).
Дискинезии желчного пузыря чаще всего являются проявлением вегетативных дисфункций, однако могут возникать на фоне поражения желчного пузыря (при воспалении, изменении состава желчи, холелитиазе), а также при заболеваниях других органов пищеварения. У детей первого года жизни функциональные нарушения чаще всего являются проявлением перинатальных поражений центральной нервной системы в структуре вегето-висцерального синдрома или натальной травмы спинальных отделов нервной системы.
В более старшем возрасте к развитию нарушений желчевыводящих путей приводят вегетативные расстройства, неврозы, психоэмоциональные нарушения, нарушения режима питания, гипотония, пищевая аллергия, паразиты и хронические заболевания пищеварительной системы, нарушения режима питания, курение, алкоголь и др.
К предрасполагающим фактора нарушений относят аномалии формы желчных путей — перегибы. Перегибы могут затруднять отток желчи. В процессе роста ребенка перегибы могут появляться и исчезать.
Симптомы дискинезии желчного пузыря
Основным симптомом дискинезии является боль, тупая или острая, после еды и после нагрузки с типичной иррадиацией — вверх, в правое плечо. Могут быть тошнота, рвота, горечь во рту, признаки холестаза, увеличение печени, болезненность при надавливании, часто наблюдается неприятный запах изо рта. Болезненность при надавливании наблюдается в области правого подреберья, в эпигастральной области и в зоне Шоффара.
Симптомы гиперкинетической и гипокинетической формы дискинезии желчного пузыря имеют некоторые отличия.
Гиперкинетическая форма дискинезии желчного пузыря.
Характер болей кратковременный, приступообразный. Локализация боли — около пупка или в правом подреберье. После физической или эмоциональной нагрузки боль может усиливаться. Диспептический синдром (вздутие живота, запор, распирание или тяжесть в области желудка, тошнота, отрыжка, изжога) незначительный или умеренно выражен. Печень не увеличена.
Гипокинетическая формы дискинезии желчного пузыря.
Характер болей — тупые, ноющие, постоянные боли в правом подреберье. Боли усиливаются после приема жареной или жирной пищи. Диспептический синдром выражен. Печень увеличена.
Дифференциальную диагностику дискинезии проводят с органическими поражениями желчного пузыря: холециститом, панкреатитом, язвенной болезнью, паразитарной инвазией.
Симптомы дисфункции сфинктера Одди
Симптомы дисфункции сфинктера Одди включают: боль в животе (самый распространенный симптом), тошнота, рвота, лихорадка, озноб, диарея. Читайте больше в статье «Дисфункции сфинктера Одди и их лечение».
Лечение дискинезии желчного пузыря
Лечение начинается после медицинского обследования ребенка и зависит от формы дисфункции и характера основного заболевания. Лечение должно быть комплексным.
Важную роль в лечении играют рациональный режим дня, нормализация режима труда и отдыха. Физиологическая длительность ночного сна в подростковом возрасте составляет 8 часов в сутки, у младших школьников 9-10 часов. При выраженном астеническом синдроме рекомендуется дополнительный дневной сон. Физическая активность — умеренная. Следует избегать физического переутомления и стрессовых ситуаций.
Существенное повреждающее действие на центральную нервную и вегетативную систему оказывает электромагнитное излучение, в связи с чем необходимо ограничивать время просмотра телепередач и работы за компьютером до 2-3 часов в день.
Особое внимание уделить правильному питанию. Прием пищи должен быть 5-6 раз в день, небольшими порциями. Рекомендуются нежирные сорта птицы и мяса, нежирные молочные продукты. Не рекомендуется употреблять продукты в холодном виде — это может вызвать спазм желчевыводящих путей. Исключить: жареное, маринады, копченности, грибы, шоколад, крепкие бульоны, газированные напитки. Рекомендуется диета № 5.
При гиперкинетической форме заболевания назначают нейротропные средства с седативным действием ( валериана, бром, персен). Валериану в таблетках по 20 мг назначают: детям раннего возраста — по 1/2 таблетки, 4-7 лет — по 1 таблетке, старше 7 лет — по 1-2 таблетки 3 раза в сутки.
Для снятия болей используют спазмолитики: но-шпа, папаверин; мебеверин (дюспаталин) — с 6 лет, пинаверия бромид (дицетел) — с 12 лет. Но-шпу в таблетках по 40 мг назначают при болях детям 1-6 лет — по 1 таблетке, старше 6 лет — по 2 таблетки 2-3 раза в сутки. Папаверин (таблетки по 20 и 40 мг) детям с 6 мес — по 1/4 таблетки, увеличивая дозу до 2 таблеток 2-3 раза в сутки к 6 годам.
Желчегонные средства: холензим, аллохол, берберин, — назначают курсом 2 нед в месяц в течение 6 месяцев. Желчь + порошок поджелудочной железы и слизистой оболочки тонкой кишки (холензим) в таблетках по 500 мг назначают: детям 4-6 лет — по 100-150 мг, 7-12 лет — по 200-300 мг, старше 12 лет — по 500 мг 1-3 раза в сутки. Активированный уголь + желчь + листья крапивы двудомной + луковицы чеснока посевного (аллохол) детям до 7 лет назначают по 1 таблетке, старше 7 лет — по 2 таблетки 3-4 раза в сутки в течение 3-4 нед, курс повторяют через 3 месяца.
Травы, обладающие желчегонным действием: сушеница топяная, артишок посевной, аир болотный, бессмертник песчаный, одуванчик лекарственный, барбарис обыкновенный, мята перечная, кукурузные рыльца, шалфей лекарственный и др. Курс фитотерапии в среднем составляет 1 месяц.
Рекомендуют электрофорез папаверина, новокаина, тепловые процедуры (парафиновые и озокеритовые аппликации) на область печени.
В питании, кроме общих рекомендаций, описаных выше, необходимо ограничить прием продуктов, стимулирующих отделение желчи: яйца, пряности, растительное масло.
При гипокинетической форме рекомендуют нейротропные средства стимулирующего действия: настойку женьшеня, экстракт алоэ, пантокрин, элеутерококк по 1-2 капли на год жизни 3 раза в сутки.
Показаны холекинетики (домперидон, магния сульфат и др.), ферменты.
В питании рекомендован прием продуктов, стимулирующих отделение желчи: яйца, пряности, растительное масло, овощи, фрукты.
При спазме сфинктера Одди терапия включает холеспазмолитики (дюспаталин, дротаверин, папаверина гидрохлорид), ферменты. При недостаточности сфинктера Одди — прокинетики (домперидон), а также про- и пребиотики при микробной контаминации тонкой кишки.
Как сделать тюбаж?
Хорошим дренажным действием обладают тюбажи. Тюбажи назначаются только после купирования спастического состояния сфинктеров. Тюбажи (слепое зондирование) назначают 1-2 раза в неделю (на курс — 10-12 процедур). Процедура позволяет улучшить отток желчи из пузыря и восстановить его мышечный тонус. Для тюбажа можно использовать: 15-20 мл 33% теплого раствора сернокислой магнезии, или 2 яичных желтка, или теплое оливковое (кукурузное масло), или 100-200 мл 10% раствора сорбита, ксилита, или минеральные воды («Ессентуки» № 17, «Нафтуся», «Арзни», «Увинская»).
Процедуру проводят после ночного сна. Минеральную воду используют негазированную, подогретую до 35-36 °C. Количество — 3 мл на 1 кг веса ребенка. На тощак дать ребенку выпить минеральную воду (или другой состав для тубажа), положить на правый бок, к правому подреберью положить теплую грелку. Во время процедуры для открытия сфинктера Одди делать по 2-3 глубоких вдоха каждые 5 минут. Время проведения процедуры — 1-2 часа ( не менее 45 минут).
Источник
ДЖВП у детей
Дискинезия желчевыводящих путей у детей (ДЖВП) характеризуется нарушением оттока желчи в двенадцатиперстную кишку. Патология характеризуется колющими болями в правом подреберье, которые усиливаются при быстром беге, ходьбе, стрессовых ситуациях и нарушениях диеты. ДЖВП довольно часто наблюдается в детском возрасте. Дискинезии желчевыводящих путей могут быть как первичными (возникают при рождении), так и вторичными (вызываются заболеваниями).
Провоцируют развитие ДЖВП у детей следующие факторы:
- наследственная предрасположенность;
- гиподинамия;
- хронические стрессы;
- перинатальная энцефалопатия;
- перегибы жёлчного пузыря;
- пищевая аллергия;
- значительные физические нагрузки;
- вегетососудистая дистония (ВСД);
- бактериальные инфекции;
- гормональные нарушения.
Особую роль в развитии ДЖВП играют нарушения питания — переедание, нерегулярное и несбалансированное питание, употребление жирных или острых блюд.
Существует определённая взаимосвязь между ДЖВП и различными инфекционными заболеваниями — гепатит A, дизентерия, сальмонеллёз, гайморит, лямблиоз.

Симптомы
К основным симптомам ДЖВП у детей относятся быстрая утомляемость, раздражительность, пониженная работоспособность, плаксивость, неприятный запах изо рта, вздутие живота, потливость, тошнота и рвота, кожный зуд, нарушения менструального цикла. Самый устойчивый признак — это боли в животе, которые могут различаться по продолжительности и интенсивности. Следует отметить взаимосвязь между психоэмоциональными факторами и ДЖВП. У детей, склонных к дискинезии, могут наблюдаться подозрительность, ранимость, замкнутость, самообвинение.
Классификация
К основным видам ДЖВП относятся:
Гипертоническая форма (гиперфункция)
Характеризуется интенсивной болью в правом подреберье. Может сопровождаться нарушениями пищеварения: тошнота, рвота, отрыжка.
Гипотоническая форма (гипофункция)
Отмечается постоянный давящий характер болей, которые периодически усиливаются. К основным признакам относятся диспепсические расстройства, снижение аппетита, метеоризм.
Диагностика
Для диагностики ДЖВП у детей применяются различные лабораторные и инструментальные методики. Основные лабораторные методы — это общий и биохимический анализ крови, анализ мочи, липидограмма. К основным инструментальным методам относятся УЗИ желчного пузыря, дуоденальное зондирование, холецистография, сцинтиграфия, фиброэзофагогастродуоденоскопия (ФЭГДС).
Лечение
Схема лечения ДЖВП подбирается врачом в индивидуальном порядке. Проводится устранение как основного заболевания, так и различных последствий. Терапия может предусматривать стимуляцию тонуса жёлчного пузыря (при гипотонической форме) или снижение гипертонуса (при гипертонической форме).
При ДЖВП показана диетотерапия (диета №5). Необходимо обеспечить регулярное питание небольшими партиями (4-5 раз в день), что способствует улучшенному выведению желчи. Пищу следует варить или готовить на пару. Необходимо исключить из питания бульоны, жареные и острые блюда, шоколад. Разрешены супы, каши, овощи, ягоды и фрукты, слабый чай, нежирное мясо и рыба. Продолжительность курса диеты составляет не менее одного года.
Для повышения эффективности терапии применяются физиотерапевтические методики:
- электрофорез;
- магнитотерапия;
- ДМВ-терапия;
- хвойные ванны;
- парафинотерапия.
- парафиновые аппликации.
Лечение ДЖВП у детей может включать в себя медикаментозную терапию с применением холеретиков, седативных препаратов и спазмолитиков. Тип препарата подбирается в зависимости от типа дискинезии и тонуса жёлчного пузыря. Также рекомендуется приём витаминных комплексов. В качестве вспомогательных методов лечения показаны курсы массажа, занятия ЛФК, гидротерапия, иглорефлексотерапия, психотерапия, физиолечение. В период ремиссии заболевания показано санаторно-курортное лечение, однако оно противопоказано в период обострения.
К основным мерам профилактики ДЖВП относятся рациональное питание, умеренные физические нагрузки, помощь психолога, прогулки на воздухе.
Осложнения
Дискинезия приводит к развитию следующих осложнений:
- хронический холецистит;
- холангит;
- панкреатит;
- гастрит;
- дуоденит;
- атопический дерматит.
ДЖВП — это заболевание, которое при отсутствии адекватного лечения может перейти в хронический процесс с частыми обострениями. При своевременной диагностике и правильном лечении можно улучшить отведение желчи и нормализовать процессы пищеварения. Необходимо подобрать правильный режим труда и отдыха, избегать конфликтов, проводить лечение заболеваний ЖКТ, регулярно посещать педиатра, детского невролога и гастроэнтеролога.
Запишитесь на бесплатную консультацию!
Запишитесь на бесплатный прием в нашу клинику и мы составим вам подробную диету.
Источник