Генитальная аллергия
Содержание статьи
Генитальная аллергия — это совокупность патологических состояний аллергического генеза, характеризующихся поражением кожи и слизистых оболочек в области половых органов. Симптомы различаются в зависимости от формы заболевания, возможно покраснение, отечность, зуд, жжение и сухость кожных покровов в зоне поражения. Диагностика производится посредством осмотра половых органов, изучения анамнеза больного, выявления специфических антител в крови и проведения аллергологических тестов. Лечение включает устранение контактов с аллергеном, симптоматическую и десенсибилизирующую терапию.
Общие сведения
Генитальная аллергия является достаточно распространенным состоянием, однако нередко ее путают с венерическими или гинекологическими заболеваниями. Патология примерно с одинаковой частотой поражает лиц мужского и женского пола. Болезнь может иметь изолированный характер (проявляться только на половых органах) или быть частью более широкого симптомокомплекса — к примеру, синдрома Лайелла, дерматитов, крапивницы. Отличием данной аллергии является вероятность поражения органов мочевыводящей и половой систем (уретриты, баланопоститы и вульвовагиниты).
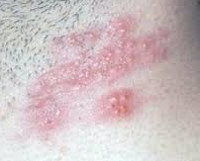
Генитальная аллергия
Причины
Как и другие аллергические патологии, данное нарушение возникает в ответ на попадание в организм особых веществ-аллергенов — соединений, провоцирующих необычные реакции иммунитета. Пути проникновения антигенов различаются, могут быть локальными и системными. В первом случае симптомы наблюдаются при непосредственном контакте слизистых оболочек и кожи с провоцирующими соединениями. При системных формах аллерген проникает парентерально, через пищеварительный тракт или дыхательные пути и потенцирует локальные изменения через каскад патогенетических реакций. Выделяют следующие основные источники опасных в плане генитальной аллергии веществ:
- Средства контрацепции. Механические средства защиты от нежелательной беременности и ЗППП нередко провоцируют аллергические реакции из-за тесного контакта с половыми органами. Вызывать проявления патологии у женщин и у мужчин способно использование презервативов, спермицидных средств в форме мазей, гелей и вагинальных суппозиториев. В роли аллергена может выступать латекс или вспомогательные компоненты контрацептивов.
- Мужская сперма. У некоторых женщин зуд и покраснение вульвы, половых губ,кожи лобка возникают при попадании на них семенной жидкости во время полового контакта. Установлено, что причиной таких реакций является гиперчувствительность к гликопротеидам спермы.
- Лекарственные препараты. Различные средства могут провоцировать генитальную аллергию, как при местном, так и при системном использовании. Реакции непереносимости нередко отмечаютсяв случае локального нанесения антисептиков в виде растворов или мазей. При пероральном или парентеральном приеме сульфаниламидных и йодсодержащих лекарств также иногда обнаруживается поражение покровов половых органов.
- Косметические и гигиенические средства. Разнообразные шампуни, гели для душа, косметика для интимной гигиены имеют сложный химический состав и могут содержать аллергены. Патологические симптомы развиваются после использования данных средств.
- Нижнее белье. Низкое качество материалов, наличие в составе ткани синтетики или латекса может спровоцировать аллергию. Как правило, она имеет характер контактного дерматита, протекающего по механизму реакции замедленного типа. Большое количество синтетических материалов также затрудняет вентиляцию и испарение жидкости, ухудшая дыхание кожи.
Патогенез
В основном патогенез генитальной аллергии соответствует первому и четвертому типам иммунных реакций (согласно классификации по Джеллу и Кумбсу). Чаще всего регистрируется реагиновый вариант (первый тип), иногда заболевание возникает по причине замедленных клеточных реакций (контактный дерматит). И в том, и в другом случае необходим первоначальный контакт с аллергеном, в ходе которого происходит его распознавание иммунной системой и формирование «аллергической готовности». У больного образуются иммунологические клетки памяти, которые при повторных контактах с провоцирующим веществом способны запустить аллергический процесс.
При непереносимости первого типа повторный контакт с антигеном вызывает ускоренное образование особых антител класса М и Е. Последние обладают способностью стимулировать тканевые базофилы, расположенные в коже и слизистых оболочках, вызывая их дегрануляцию. В ее ходе в ткани выделяются гистамин, серотонин и другие соединения, ответственные за развитие покраснения, отека и зуда при аллергии. Замедленные реакции клеточного типа формируются достаточно медленно при долгом и неоднократном контакте с аллергеном. Помимо неспецифической симптоматики аллергия в зоне гениталий может проявляться как баланопостит и уретрит у мужчин или как вульвовагинит у женщин.
Классификация
Существует несколько основных клинических вариантов генитальной аллергии, различающихся между собой этиологией и симптоматикой. Определение типа заболевания играет немаловажную роль в выявлении его причин и в разработке тактики лечения врачом-аллергологом или дерматологом. Общепринятая классификация содержит следующие разновидности патологии:
- Острый аллергический дерматит. Наиболее распространенный тип, включающий в себя широкий перечень состояний — баланопостит у мужчин, покраснение и зуд больших половых губ и промежности у женщин. Может быть обусловлен местным или системным воздействием аллергена. К этой группе относят и некоторые формы лекарственной аллергии — например, генитальное поражение при синдроме Лайелла.
- Острый аллергический уретрит. Характеризуется воспалением мочеиспускательного канала, по своим симптомам практически не отличается от инфекционного острого уретрита. Чаще всего возникает при непереносимости антисептических средств, вводимых в уретру для лечения и экстренной профилактики ЗППП.
- Острый аллергический вульвовагинит. Женский вариант аллергии, при котором развивается отек и зуд вульвы, больших и малых половых губ, уздечки клитора. Распространенными причинами являются местное применение спермицидных или лекарственных мазей и суппозиториев, а также непереносимость компонентов семенной жидкости.
- Фиксированная эритема. Редкая форма аллергии, сопровождающаяся появлением пятна темно-красного цвета с четкими границами. Становится следствием парентерального или перорального применения некоторых лекарственных средств — чаще всего противомикробных препаратов из группы сульфаниламидов.
- Хронические формы аллергии. Длительно протекающие разновидности патологии, которые нередко приводят к сухости кожных покровов или их лихенификации. Обычно возникают в результате непереносимости компонентов средств для гигиены и ухода за кожей, нижнего белья.
Симптомы генитальной аллергии
Главной особенностью заболевания является локализация кожных проявлений в зоне, включающей в себя наружные половые органы, промежность и перианальную область. Иногда изменения распространяются на внутренние поверхности бедер и нижние участки живота. Наиболее частыми симптомами считаются эритема, кожный зуд, реже — отек тканей. У мужчин нередко поражается кожа мошонки, развивается баланопостит. У женщин часто отмечается отек половых губ, зуд вульвы, ощущение жжения во влагалище, особенно после половых контактов.
Некоторые разновидности болезни могут провоцировать воспаление терминальных отделов мочевыделительных путей — уретрит. В таком случае к симптомам присоединяются неприятные ощущения при мочеиспускании (жжение, болезненность), частые ложные позывы. Фиксированная эритема на фоне лекарственной аллергии приводит только к ограниченному покраснению кожи, зуд и другие субъективные проявления отсутствуют. Длительность течения сильно отличается при разных формах генитальной аллергии, зависит от продолжительности контакта с аллергеном. Обычно кожные нарушения исчезают в течение 2-3 дней после устранения провоцирующего вещества.
Осложнения
Серьезные осложнения при генитальной аллергии наблюдаются крайне редко. Самым частым последствием заболевания становится инфекция кожи, обусловленная попаданием микроорганизмов в ткани. Баланопостит в редких случаях приводит к развитию парафимоза, требующего срочного медицинского вмешательства. В результате аллергического воспаления крайней плоти могут возникать рубцовые изменения, сопровождающиеся появлением синехий и фимоза. У женщин заболевание является предрасполагающим фактором к поражению мочевыделительной системы (циститы, пиелонефриты). Косвенной угрозой аллергии считается тот факт, что она способна маскировать симптомы некоторых венерических заболеваний, становясь причиной ошибочной диагностики.
Диагностика
В клинической дерматологии определение генитальной аллергии часто не представляет сложностей из-за выраженности симптомов. Основные диагностические мероприятия направлены не столько на уточнение вида патологии, сколько на выяснение ее причин, исключение иных кожных или венерических заболеваний. Точная идентификация аллергена позволяет дать больному правильные рекомендации для профилактики рецидивов аллергии в будущем. Назначают следующие диагностические процедуры:
- Опрос и осмотр. Специалист осматривает область гениталий больного, оценивает состояние кожных покровов, распространенность и выраженность нарушений. При необходимости проводится консультация гинеколога. Путем опроса выясняют давность проявлений, наличие зуда и болезненности, уточняют возможную связь симптоматики с использованием косметических средств и приемом продуктов питания.
- Лабораторные анализы.В обязательном порядке производят серологические исследования на наличие антител к возбудителям основных ЗППП — гонореи, хламидиоза, сифилиса, которые могут маскироваться под аллергическими проявлениями. Выполняют определение специфических IgE посредством иммуноферментного анализа.
- Аллергологические тесты. На основе данных анамнеза сужают круг возможных аллергенов, затем посредством скарификационных кожных аллергопроб (прик-тест) проводят точную идентификацию. Наиболее часто изучают реакцию организма на антигены латекса, семенной жидкости, некоторые лекарственные средства.
Дифференциальную диагностику осуществляют с венерическими патологиями и некоторыми системными кожными заболеваниями (экзема, себорея). При развитии уретрита с учетом данных общего анализа мочи и уретрального мазка подтверждают его неинфекционный характер. Исключают наличие кандидоза (головки члена у мужчин и влагалища у женщин), при котором нередко наблюдается смешанное воспаление инфекционно-аллергического характера.
Лечение генитальной аллергии
Основными целями терапии являются устранение симптомов, ограничение дальнейших контактов больного с аллергеном и профилактика возможных осложнений. Для облегчения состояния пациента используют антигистаминные средства — в каплях для детей или в форме таблеток для взрослых. Уменьшение воспаления и зуда можно достичь применением успокаивающих мазей на основе глюкокортикоидов. В тяжелых случаях при сильном повреждении кожных покровов назначают средства, активирующие процессы эпителизации.
Для устранения контактов с провоцирующим аллергеном необходимо его точное определение. Если этого не удалось сделать на этапе диагностики, больному не рекомендуют использовать средства на основе латекса (презервативы, белье), применять какие-либо неизвестные мази и средства для ухода. При наличии у женщины гиперчувствительности к компонентам семенной жидкости ей показано использование барьерных контрацептивов. Больным с генитальной аллергией неясного генеза для интимного ухода следует выбирать средства с минимальным количеством ароматических и смягчающих добавок или гипоаллергенное мыло. При наличии признаков вторичной инфекции назначаются антибактериальные препараты.
Прогноз и профилактика
В большинстве случаев генитальная аллергия характеризуется благоприятным прогнозом — после исключения аллергена проявления исчезают бесследно. В отдельных случаях в зоне половых органов возникают рубцовые изменения, приводящие к развитию синехий. Среди других последствий возможны проблемы с зачатием ребенка у женщин, обладающих гиперчувствительностью к семенной жидкости, поражение мочевыделительных путей. Профилактика аллергии сводится к исключению контактов с провоцирующими продуктами или лекарственными веществами, правильному подбору средств контрацепции и нижнего белья.
Источник
Что делать, если у грудничка на половых губах раздражение?
1925 просмотров
6 февраля 2021
Здравствуйте, ребёнку 5 месяцев, появилась раздражение на половых губах, до этого было на попе, но я думала это аллергия и меняла фирму подгузников и мазала Бепантеном и всё на следующий день проходило. В этот раз мажу Бепантеном, обрабатываю чередой, ребёнок весь день без подгузника, но ничего не изменилась. Она на смеси NAN.
На сервисе СпросиВрача доступна консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Акушер, Гинеколог, Детский гинеколог
Здравствуйте. Купайте в отваре ромашки вечером, а после каждого подмывания мажьте Судокремом
Анонимный пользователь, 6 февраля
Клиент
Акушер, Гинеколог, Детский гинеколог
Будьте здоровы вы и ваша малышка ????
Врач УЗД, Хирург
Здравствуйте!
Необходимо тщательно оттереть бепантен
Сделать ванночку с теплым отваром ромашки
Подсушить кожу
Нанести тонким слоем мазь банеоцин
Если ребенок все время ест одну и туде смесь ( нет гв, прикорма)- то аллергия исключена.
Остается потничка от памперса
Почаще открываете промежность- пусть подсыхает при комнатной температуре
Анонимный пользователь, 6 февраля
Клиент
Врач УЗД, Хирург
Ража была оказаться полезной
Педиатр
Здравствуйте. Все правильно делаете.
Только в травах купать не нужно, они сушат кожу и еще больше раздражают аллергию. Травы обладают аллергеным действием.
Если бепантен не помогает попробуйте деситин.
Воздушные ванны продолжайте
Анонимный пользователь, 6 февраля
Клиент
Педиатр
На здоровье.Поправляйтесь)
Педиатр
Здравствуйте, воздушные ванны, не обрабатывайте кожу промежности никакими салфетками, только подмывать и без моющих средств.
Аккуратно затем промокнуть полотенцем.
Местно бепантен и фуцидин крем, он идет с рождения и хорошо справляется с инфицированными потницами, опрелостями. Поправляйтесь.
Анонимный пользователь, 6 февраля
Клиент
Педиатр
Пользуйтесь судокремом. В остальном все делаете верно
Анонимный пользователь, 6 февраля
Клиент
Педиатр, Врач УЗД
Здравствуйте! Пока постарайтесь не пользоваться подгузниками или используйте многоразовые с хлопковым вкладышем. Местно Неотанин или Судо крем. По- чаще устраивайте воздушные ванночки. Череду и пр.травки тоже могут выщывать местную реакцию. Рекомендую пользоваться обычной водой.
Анонимный пользователь, 6 февраля
Клиент
Педиатр, Врач УЗД
На здоровье)! Не болейте!
Педиатр
Добрый день. Попробуйте мазать Скин капом или судокремом, чаще воздушные ванночки
Анонимный пользователь, 6 февраля
Клиент
Акушер, Гинеколог
Здравствуйте ! Да , это у вас пелёночных дерматит ( опрелость), мажьте Судокремом под подгузники. Старайтесь чаще делать воздушные ванночки , делайте ванночки из отрав ромашки и череды. Не протирайте влажными салфетками, а просто тёплой проточной водой подмывайте.
Анонимный пользователь, 6 февраля
Клиент
Педиатр
Здравствуйте. Всё верно делаете, подмывать после каждой смены памперса. Когда малыш дома — старайтесь ,чтобы находился без памперсов и после каждого мочеиспускания и дефекации подмывать водой. Смазывайте Бепантен и судокрем
Анонимный пользователь, 6 февраля
Клиент
Педиатр
Здравствуйте! Да, это реакция на подгузник, старайтесь по максимуму проводить время без, ночью если есть возможность хотя бы раз сменять на сухой. Я тоже против купания в травах, достаточно просто тёплой водой, влажные салфетки не используйте пока. Будьте здоровы!
Анонимный пользователь, 6 февраля
Клиент
Педиатр
Здравствуйте сдайте Кал на дисбактериоз кишечника с чувствительностью к антибиотикам или фагам
Анонимный пользователь, 6 февраля
Клиент
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Вульвит у девочек
Вульвит у девочек — острое или рецидивирующее воспаление слизистой оболочки, выстилающей наружные половые органы. Вульвит у девочек проявляется зудом и жжением в области вульвы, отечностью и гиперемией половых губ и окружающей кожи, выделениями различного характера из половых путей. Диагноз вульвита у девочек ставится на основании данных осмотра, вульво- и вагиноскопии, микроскопии мазка, бактериологического посева выделений из половых органов, ПЦР соскоба и др. Местная терапия вульвита у девочек включает сидячие ванночки, УФО вульвы, применение мазей; системная терапия определяется этиологией воспалительного процесса.
Общие сведения
Вульвит у девочек — воспалительный процесс в области наружных гениталий, в который вовлекаются половые губы, клитор, наружное отверстие уретры, преддверие влагалища. В детском возрасте нередко наблюдается сочетанное воспалительное поражение вульвы и влагалища — вульвовагинит. У девочек от 1 года до 8 лет вульвиты и вагиниты занимают первое место в структуре гинекологической патологии. Воспалительные процессы составляют 65-70% случаев всех заболеваний половых органов в детской гинекологии. Рецидивирующие вульвиты и вульвовагиниты у девочек могут послужить причиной нарушений менструальной, половой, репродуктивной функций в зрелом возрасте. Кроме этого, длительное и вялотекущее воспаление может нарушать согласованное взаимодействие гипоталамо-гипофизарно-яичниковой системы.

Вульвит у девочек
Причины вульвита у девочек
К развитию вульвита у девочек предрасполагают анатомо-физиологические особенности половых органов в детском возрасте. Прежде всего, следует отметить, что половые пути новорожденных девочек стерильны; на 5-7 день жизни слизистая заселяется условно-патогенной микрофлорой. В первые годы жизни содержимое влагалища скудное, имеет слабощелочную или нейтральную реакцию (рН 7,0); в мазке обнаруживаются лейкоциты смешанная флора (палочковая и кокковая), отсутствуют лактобациллы. К началу полового созревания (8-9 лет) появляются лактобактерии, эпителий влагалища начинает вырабатывать гликоген, реакция влагалищной среды становится кислой (рН 4,0-4,5). И лишь с появлением менструаций микрофлора влагалища девушек-подростков приближается по количественному и качественному составу к микробиоценозу женщин репродуктивного возраста.
Проникновение инфекции облегчают снижение местной антиинфекционной защиты, находящейся в процессе становления (уровня секреторных иммуноглобулинов А, лизоцима, фагоцитоза, системы комплемента), недостаточные бактерицидные функции кожи, гормональный покой.
Непосредственной причиной вульвита у ребенка чаще всего выступает инфекция: неспецифическая (условно-патогенная аэробная и анаэробная флора, вирусы, дрожжевые грибки, простейшие) или специфическая (гонококки, хламидии, микобактерии туберкулеза, дифтерийная палочка и др.). Специфическая инфекция в детском возрасте может передаваться различными путями: в раннем возрасте преобладающим является бытовой путь (при несоблюдении гигиены, через предметы ухода и места общего пользования); у девушек, имеющих опыт сексуальных отношений — половой путь. Вульвит у новорожденных девочек может быть обусловлен трансплацентарным заражением или инфицированием в родах, при прохождении ребенка через обсемененные родовые пути.
Нередко вульвит у девочек развивается вследствие глистной инвазии (энтеробиоза), попадания инородного тела (травинок, песчинок, насекомых, посторонних предметов), мастурбации, нарушения реактивности организма при вторичной инфекции (например, дифтерии зева, хроническом тонзиллите, кариесе и др.).
Возникновению микотического вульвита у девочек способствует лечение антибиотиками, гиповитаминозы, иммунодефицит, эндокринные нарушения (в первую очередь, сахарный диабет). Вульва и влагалище у девочек может поражаться вирусами гриппа, герпеса, парагриппа, аденовирусом, цитомегаловирусом, папилломавирусом и др. Реже у девочек наблюдается аллергический (атопический) вульвит, как реакция на некоторые алиментарные факторы (цитрусовые, шоколад и пр.), ароматные сорта мыла или моющие средства с добавками, гигиенические прокладки. У грудничков причиной воспаления может послужить пеленочный дерматит.
Поддержание вульвита может определяться аномалиями строения гениталий девочки (низким расположением отверстия уретры, отсутствием задней спайки, зиянием половой щели, аномалиями развития наружных половых органов), а также функциональными особенностями (нейрогенным мочевым пузырем, влагалищно-уретральным рефлюксом). Свою роль в течении вульвита у девочек играет постоянное ношение подгузников, микротравмы наружных гениталий тугим бельем, несоблюдение интимной гигиены, неправильная техника подмывания ребенка.
Слизистая половых органов у девочек очень тонкая и ранимая, поэтому частое и усердное подмывание, особенно с мылом, может легко приводить к нарушению целостности эпителиальных покровов, снижению местного иммунного барьера и развитию вульвита.
Классификация вульвита у девочек
Вульвит у девочек может иметь острое (до 1 месяца), подострое (до 3 месяцев) и хроническое течение (более 3 месяцев). В зависимости от причинного фактора, вульвиты у девочек делятся на инфекционные и неинфекционные.
Инфекционные вульвиты у девочек, в свою очередь, представлены неспецифическими воспалениями (вызванными условно-патогенной флорой, в норме присутствующей на вульве ребенка) и специфическими воспалительными процессами (гонорейным, хламидийным, трихоманадным, герпетическим, уреаплазменным, дифтерийным, туберкулезным и др.).
К числу первично-неинфекционных вульвитов у девочек относят случаи заболевания, связанные с инородными телами, глистной инвазией, онанизмом, изменением реактивности организма при сахарном диабете, дисметаболической нефропатии, дисбактериозе кишечника, аллергических заболеваниях, острых вирусных и детских инфекциях.
Чаще всего у девочек дошкольного возраста встречаются неспецифические вульвиты, имеющие хроническое течение.
Симптомы
Признаки острого вульвита у ребенка характеризуются покраснением и отеком половых губ и клитора. Гиперемия и мацерация могут распространяться на кожу лобка, паховой области и бедер. При вульвите девочек беспокоят зуд и жжение в промежности, усиливающиеся при мочеиспускании, прикосновениях, движениях. Маленькие дети выражают свои физические ощущения беспокойством и плачем; девочки постарше постоянно трогают и расчесывают половые органы, жалуются на дискомфорт, зуд, болезненность. Иногда, особенно при специфических формах вульвита у девочек, на слизистой половых органов появляются эрозии и язвочки.
Характерным симптомом вульвита и вульвовагинита у девочек служит наличие выделений из половых путей (белей). Выделения могут носить различный характер: чаще они водянистые и прозрачные, но могут быть кровянистыми или гнойными. Так, при вульвите, вызванном кишечной палочкой, у девочек появляются выделения желто-зеленого цвета с неприятным фекальным запахом. При стафилококковом вульвите у девочек бели желтые и вязкие, при кандидозном вульвите — белые, густые, творожистой консистенции.
В некоторых случаях вульвит у девочек может сопровождаться общей симптоматикой — температурной реакцией, увеличением лимфоузлов. Поведение ребенка становится нервозным, отмечается плохой сон, раздражительность, плаксивость, повышенная возбудимость. При вульвите, вызванном острицами, у девочек отмечается гиперемия и утолщение анальных складок, боли в животе, снижение аппетита.
При хроническом вульвите у девочек гиперемия и отек уменьшаются; сохраняются зуд и выделения из половых путей. Рецидивирующее течение вульвита у девочек часто сопровождается осложнениями: синехиями малых половых губ, атрезией влагалища, уретритом, циститом, эрозией шейки матки, имбибицией (изменением цвета вульвы).
Диагностика вульвита у девочек
Вульвит у девочек может быть диагностирован педиатром, однако дальнейшее обследование и наблюдение ребенка должно осуществляться детским гинекологом. Для выяснения этиологии вульвита у девочек важно изучение анамнеза (сопутствующих заболеваний, провоцирующих моментов) и жалоб.
При осмотре половых органов выявляется гиперемия и отечность вульвы, мацерация слизистой, выделения из половых путей. Диагностике вульвита и вульвовагинита у девочек помогают инструментальные методы исследования — вульвоскопия и вагиноскопия. Особенно незаменима вагиноскопия для удаления инородных тел влагалища.
Для определения этиологии вульвита у девочек проводится микроскопическое исследование мазка и бактериологический посев выделений на микрофлору и чувствительность к антибиотикам. При подозрении на специфическую природу вульвита у девочек выполняются исследования соскобов методом ПЦР. В обязательном порядке исследуются общий анализ мочи и крови, сахар крови, общий и аллергенспецифические IgE, бакпосев мочи, соскоб на энтеробиоз, анализ кала на яйца гельминтов, кал на дисбактериоз.
При необходимости ребенка консультируют другие детские специалисты: детский эндокринолог, детский аллерголог, детский гастроэнтеролог и др.
Лечение вульвита у девочек
Терапия вульвита у девочек направлена на купирование воспалительного процесса и устранение причины заболевания. Особенное внимание уделяется гигиене половых органов: проводятся сидячие ванночки с настоями трав (ромашки, календулы, зверобоя и др.), обмывание наружных половых органов антисептиками (р-ром марганцовки, фурациллина), санация влагалища с помощью тонкого влагалищного ирригатора. Для устранения зуда и дискомфорта рекомендуются противовоспалительные мази и свечи, седативные препараты.
При бактериальных вульвитах у девочек показано назначение антибактериальных препаратов; при грибковых — противогрибковых средств внутрь и местно в виде мазей и кремов. При вульвовагините, обусловленном наличием инородного тела, производится его удаление. В случае глистной инвазии ребенку показана дегельмитизация. В комплексе лечения вульвита у девочек необходимо проведение санации хронических очагов инфекции. В качестве общеукрепляющей терапии применяют поливитамины, иммуномодуляторы, эубиотики. При выраженном зуде или аллергической реакции назначают антигистаминные средства.
Из методов физиотерапии при вульвите у девочек хорошо зарекомендовали себя УФО вульвы, ультрафонофорез с гелями, мазями и растворами антисептиков, дарсонвализация.
Профилактика вульвита у девочек
Вопросы профилактики вульвита требуют воспитания правильных гигиенических навыков у молодых родителей и самих девочек. Гигиену половых органов у девочек следует осуществлять ежедневно — обязательно после дефекации и перед сном. Уход за наружными гениталиями включает омывание вульвы, области промежности и ануса водой в направлении спереди назад. Использовать нейтральное детское мыло (рН 7,0) рекомендуется не чаще 2-3 раз в неделю. Девочки должны иметь отдельные банные принадлежности (мочалки, полотенца).
Для предупреждения вульвита у девочек и девушек следует отказаться от ношения синтетического нижнего белья, облегающей тесной одежды; своевременно заменять гигиенические прокладки, следить за полноценным питанием детей, лечить сопутствующую патологию и т. д.
Источник