Гипоаллергенная диета для детей
Содержание статьи
Специальная гипоаллергенная диета для детей может назначаться даже новорожденным. Ее особенностью выступает исключение продуктов, имеющих повышенную сенсибилизирующую активность.
Также часто в группу запрещенных продуктов попадают те ингредиенты, которые отличаются выдающимися экстрактивными компонентами, либо содержат большое количество эфирных масел. Нередко можно встретить малышей, организм которых отказывается воспринимать консервированные заготовки, которые так любят взрослые.
Но чаще всего причиной для перехода на столь специфичный режим питания выступают различные пищевые добавки, которые сложно обнаружить без предварительного анализа. Речь идет о красителях, консервантах и даже эмульгаторах, которые не все производители готовы указать в инструкции на баночке или коробочке. Опасны даже ароматизаторы с фруктовыми эссенциями, делающие сладости и прочие кондитерские изделия особенно аппетитными.
Но по-настоящему правильный формат питания должен не только предусматривать повальные ограничения. Он обязан отвечать нормативам рационального пополнения микроэлементами, витаминами и энергией подрастающего организма. Для этого необходимо заботиться о физиологических потребностях каждого конкретно взятого ребенка, не ущемляя его в положенных калориях.
Тревожные звоночки
Аллергические болезни, связанные с неправильным рационом, становятся головной болью родителей по всему миру. Это объясняется прогрессом пищевой промышленности, предусматривающим добавления все большего числа химических добавок. Но если взрослый организм способен более-менее справляться с повышенной нагрузкой, то еще слабый иммунитет дошкольника не сможет преодолеть препятствие. Особенно это касается юных пациентов до года.
Они будут страдать различной степенью поражения кожных покровов, что чаще всего выражается в развитии диатеза. Позже к нему добавляется себорея, особенно ярко выраженная в области темечка. А если продолжать игнорировать тревожные симптомы, то все может закончиться проявлением молочного струпа, опрелостей в области паха, подмышек и даже за ушками.
Несмотря на стереотип о том, что диатез — болезнь самых маленьких — это не совсем соответствует действительности. Экссудативный диатез этого отклонения встречается даже у школьников. Обнаружить его характерные признаки можно на локтях, под коленками и участках кожи, которые напрямую соприкасаются с костями.
Если не помочь ребенку на этой стадии, переписав привычные приемы пищи, то можно дотянуть до:
- сильного зуда;
- мокнущей, сухой экземы;
- нейродермита.
Помимо проблем с внешним видом у ребенка будут наблюдаться проблемы со сном. Больной все время будет раздражительным. А стремительное похудение будет объясняться нарушением обмена веществ.
Еще одним «помощником» затянувшейся аллергической реакции принято называть любые желудочно-кишечные расстройства. На фоне ослабленного иммунитета чадо будет постоянно мучиться простудой и прочими заболеваниями, тесно связанными с дыхательными путями.
Что делать
Чтобы не дотянуть до печального развития событий, необходимо оперативно реагировать на первые проявления болезни. Сначала следует удалить со стола проблемные блюда и покупные снэки.
Дети возрастом до года обычно страдают из-за высокой восприимчивости к коровьему молоку, вернее, его белку. Если не позаботиться о поиске аналогов на ранней стадии, то в будущем не избежать бурной реакции на практически все виды прикорма.
Чтобы установить первоисточник проблем, стоит завести специальный блокнот. Каждый день там надо обновлять информацию о том, что было дано страдающему юному члену семьи. Под все новые продукты лучше выделить отдельную колонку, где будет зафиксировано даже время появления побочных эффектов с подробным описанием произошедшего.
Специалисты настаивают на том, что реакция обычно проявляется практически сразу. А отсроченные варианты течения заболевания предусматривают опоздание примерно в 2-3 часа. На основе представленного наблюдения логичнее будет выдавать новинку утром, чтобы успеть проследить за возможными последствиями. Первичная дозировка также должна иметь минимальные показатели.
Если все в порядке, то разрешается понемногу увеличивать пределы. За три дня можно нагнать оптимальный уровень без опаски столкнуться с ответом организма вроде расстройства желудка, кишечника, либо сыпи. Если себя проявил обратный эффект, то проблемный ингредиент нужно немедленно убрать. А через три месяца позволяется повторить эксперимент.
Причина для еще одной попытки объясняется научными исследованиями. Так как детские ферментные системы быстро перестраиваются, организм может даже не «вспомнить» о том, что ему «не нравился» бульон или что-то еще.
Немного по-другому обстоят дела у школьников, питание которых невозможно отследить до конца. Все в порядке, пока дети дома под присмотром родителей кушают только здоровую еду. Однако как только начинается новый учебный год, они могут тайно покупать вредные чипсы, сухарики и прочий фастфуд, который попросту кишит угрожающими здоровью канцерогенами.
Врачи рекомендуют сделать акцент на суточной норме, а также создании сбалансированной схемы по вопросам оптимизированного содержания:
- углеводов;
- белков;
- жиров.
Если новорожденный попал в категорию тех, кто не в состоянии переваривать белки молока коровы, то придется заменить его:
- соевыми составами;
- низколактозными смесями.
Из-за этого мамам приходится обходить привычный план выдачи прикорма, начиная его давать на месяц раньше. Начинается он с овощного пюре приблизительно в три месяца, а еще через четыре-пять недель стартует выдача каш. Основой для них выступают отвары овощей, фруктов.
В пять месяцев допускается давать мясо. А вот рыбу следует избегать первый год, так как именно она числится аллергеном облигатного характера. С осторожностью выдаются кисломолочные продукты, которые обязаны исключать сахар практически полностью.
Те детки, которые продолжают страдать экссудативным диатезом, охотнее съедят предложенное овощное пюре, запеканку, салат, кашу вместе с растительным маслом.
Диетические столы
Чтобы меню не превратилось в настоящую пытку для желающего отведать вкусненького, стоит особо тщательно относиться к его составлению. Все трапезы малышей старше двух лет должны отталкиваться от:
- молочных продуктов;
- яиц;
- жиров;
- мяса;
- круп;
- овощей;
- ягод;
- фруктов;
- хлеба;
- правильно подобранных напитков.
Любой специалист подтвердит, что полный отказ от яиц — плохая идея. Лучше оставить их хотя бы два раза в неделю, предварительно сварив вкрутую. Если подозрения касательно их безопасности все еще одолевают, можно избавиться от белка. Последний отличается повышенной по сравнению с желтком аллегренностью.
Если прием предусматривает молоко, то его лучше прокипятить хотя бы 15 минут. Кроме молока разрешается давать:
- нежирный сыр, можно даже домашнего приготовления;
- сметану;
- творог.
А вот налегать на сливочное масло строго запрещено. Его выдают мизерными порциями, отдавая предпочтение растительному рафинированному аналогу. Это может быть бюджетный подсолнечный вариант, либо более дорогостоящий оливковый, рапсовый.
Если в самом нежном возрасте ребенок испытывал сложности с совместимостью к коровьему молоку, которые не прошли позже, то говядина — не его мясо. В черный список попала говяжья печень и телятина. Вместо них следует налегать на постную свинину, баранину, индюшку, крольчатину. Причем мясо молодняка считается более опасным.
Чтобы снизить аллергенную активность рекомендуется сначала заморозить продукт, а потом положить оттаивать с последующим вымачиванием. Завершить меры предосторожности стоит длительной варкой.
Вместо удобных макарон, употребление которых сводят к минимуму, упор делается на допустимые крупы:
- гречку;
- овсянку;
- перловку;
- рис;
- кукурузную.
Дополнять их можно овощами по сезону. Приветствуется капуста, кабачки, репа и тыква. При покупке огурцов обязательно переспрашивайте, чтобы они не были парниковыми (от таких смело отказывайтесь). Не запрещены баклажаны, брюква, картофель.
Для снижения риска ухудшить самочувствие, купленные дары природы вымачиваются в холодной воде около двух часов. По тому же алгоритму поступают с фруктами вроде:
- некоторых сортов яблок;
- клюквы;
- черники;
- сливы;
- голубики;
- вишни;
- брусники;
- груш;
- крыжовника.
Если перед подачей их сначала очистить, либо поместить в режим заморозки/охлаждения в мультифункциональный холодильник, можно добиться снижения процента возможных аллергенов. Яблоки разрешается запекать, а ягоды отлично отдают витамины в виде свежесваренного компота.
Кроме столь полезных напитков, нелишним будет предложить ограниченному во вкусностях минеральную воду, либо несладкий чай.
Вопреки всеобщему стереотипу касательно недопустимости давать хлебобулочные изделия, это не совсем верно. Черный, серый, белый хлеб не находятся под запретом, как и печенье по типу крокетов.
«Черный ящик»
Составляя расписание на неделю, нужно обязательно держать в уме весь длинный список запрещенных ингредиентов. Проще всего дела обстоят с представителями фастфуда и сладостями.
Никаких жвачек, кондитерских изделий, вредных йогуртов с почти бесконечным сроком годности. Лучше приобрести подержаную йогуртницу и самостоятельно творить кисломолочные шедевры сразу для всей семьи. Под запрет попала колбаса и сосиски, которые «набиты под завязку» нитритом натрия, отвечающим за привлекательный внешний вид.
Также запрещено экспериментировать с заморскими новинками. Экзотические фрукты, которые по наследственной предрасположенности не свойственны аллергику, ухудшат ситуацию. Также предельно осторожными необходимо быть с:
- любыми морепродуктами;
- рыбой, икрой;
- копченостями.
Перед тем, как дать ребёнку покупное лакомство, родители обязаны ознакомиться с его составом. Непонятные эмульгаторы и прочие представители химической терминологии — красный свет для отправки покупки в мусорное ведро без шансов на исправление.
Приблизительное недельное меню
Чтобы неопытным мамам-папам стало проще, эксперты разработали приблизительные рецепты на каждый день. Упрощающая жизнь схема выглядит следующим образом:
- Понедельник. Начинать день лучше с рисовой каши и чая без содержания сахара. На десерт предусмотрено яблоко. Обед состоит из мясных тефтелей, овощного супа, а запивать пир дают компот. На ужин — чай по утреннему рецепту с винегретом.
- Вторник. Завтрак включает пшеничную кашу, яблоко, чай. На обед готовят перловый суп, картофельное пюре, бефстроганов, компот. Ужин ограничивается творожной запеканкой с киселем.
- Среда. Утром кормите гречкой и чаем. Обед начинается со щей, продолжаясь тушеной капустой, мясными тефтелями, компотом. Завершается среда молочным супом с киселем.
- Четверг. Середина недели ознаменовывается манкой, булочкой с повидлом. Обед порадует сытным молочным супом, тушеной морковью, котлетами, компотом. На ужин готовят творожник, поливая нежирной сметаной. Запивают киселем.
- Пятница. Пшенная каша и чай — идеальный завтрак. Обед предусматривает овощной суп, картошку, фрикадельки, компот. Ужин включает некрепкий кофе с молоком (нейтрализует бодрящие свойства кофеина перед сном), пирог.
- Суббота. Начало выходных ознаменовывается молочным супом с вермишелью, чаем. Обед окажется более сытным: перловый суп без мяса, тушеное мясо с овощами, компот. Перед сном выдается винегрет с киселем.
- Воскресенье. Последний день недели радует чаем, рисовой кашей, сыром. Обед включает борщ, тушеную капусту с мясом, компот. На ужин — вареная картошка со сметаной, кисель.
Приветствуются кулинарные эксперименты в пределах допустимого списка. Но все ингредиенты обязаны пройти предварительную термическую обработку. Любые соленья, как и жареное следует вовсе исключить. Упор делается на запекание, варку. Альтернативой может послужить использование умной техники вроде мультиварки, пароварки.
Если сегодня предстоит колдовать над супчиком, обязательно должно присутствовать замачивание круп. Идеальное время — два часа. А при варке мяса смело избавляйтесь от бульона. Через время ребенок почувствует облегчение, а еще через пару месяцев разрешается постепенно возвращаться к обычному рациону, добавляя исключения по очереди.
Следование диетическим предписаниям по принципу «слово в слово» поможет сохранить крохе хорошее настроение, не нарушит начинающий формирующийся иммунитет. Из-за этого столь важно придерживаться назначений медиков без самостоятельности и послаблений. Только тогда результат не заставит себя ждать.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фурманова Елена Александровна
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог.
Общий стаж: 7 лет.
Образование: 2010, СибГМУ, педиатрический, педиатрия.
Источник
Пищевая аллергия у детей
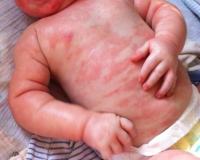
Пищевая аллергия у детей — это специфические иммунологические реакции и клинические симптомы, возникающие при попадании аллергенов из еды либо при перекрестных воздействиях. Заболевание проявляется дерматологическими (сыпью, кожным зудом), респираторными (заложенностью носа, насморком, чиханием) и гастроинтестинальными признаками (болями в животе, тошнотой и рвотой, неустойчивостью стула). Для диагностики используют кожные прик-тесты, клинические и иммунологические исследования крови, провокационные тесты. Для лечения пищевой аллергии у детей назначают элиминационные диеты, медикаментозную терапию.
Общие сведения
Пищевая аллергия — одна из самых распространенных проблем педиатрии, которая, по разным данным, выявляется у 8-30% детей. Наиболее часто болезнь диагностируется в младенческом и раннем детском возрасте и в промежутке 7-10 лет. Реже всего проблема встречается в 3-7 лет. Мальчики и девочки одинаково восприимчивы к влиянию пищевых аллергенов. Изменение характера питания и появление большего количества экзогенных антигенов, попадающих в организм, обуславливает дальнейшее повышение заболеваемости пищевой аллергией.
Пищевая аллергия у детей
Причины
Этиологические факторы заболевания — это различные компоненты питания, к которым организм вырабатывает антитела. Существует явление перекрестной аллергии, когда наличие сенсибилизации к пыльце растений или шерсти животных сопровождается непереносимостью определенной пищи. Для развития патологии также должны присутствовать предрасполагающие факторы:
- Генетические предпосылки. Установлено, что более 50% больных с пищевой аллергией имеют наследственную предрасположенность к атопическим заболеваниям. Это контролируется 4-мя группами генов, которые передаются независимо друг от друга, поэтому у ребенка может быть абсолютно любая их комбинация.
- Антенатальные воздействия. Сюда относят экстрагенитальные болезни женщины и патологии течения беременности, которые негативно влияют на плод. Весомый фактор риска — наличие у беременной вредных привычек. Нерациональное питание будущей матери и употребление большого числа аллергизирующих продуктов также повышают вероятность заболевания у ребенка.
- Постнатальные факторы. К ним принадлежат патологические роды, которые снижают адаптационные возможности организма и повышают риск сенсибилизации от матери. Пищевая аллергия чаще возникает у детей, которые находились на искусственном вскармливании или начали слишком рано (до 6 месяцев) получать прикорм.
- Функциональные нарушения. В раннем возрасте у детей недостаточно развита система ферментов пищеварения, которые расщепляют белковые антигены и предотвращают их попадание в организм. Местный кишечный иммунитет также неактивен, что усиливает вероятность проникновения аллергена.
Патогенез
Наиболее частые аллергены для детей — коровье молоко, яйца, орехи, соя, пшеница, рыба. Основные патогенные компоненты такой пищи — водорастворимые гликолипиды. Это небольшие молекулы, которые устойчивы к действию термической обработки, влиянию пищеварительных ферментов. Поэтому они поступают в детский организм в неизмененном виде, приводя к специфическим иммунологическим реакциям.
Основной иммунологический механизм пищевой аллергии — реагиновый тип повреждения тканей (I тип). Его суть заключается во взаимодействии аллергенов пищи с иммуноглобулинами, в результате чего активируются тучные клетки (базофилы). Они выделяют в окружающие ткани гистамин, другие биологически активные вещества, которые вызывают характерные симптомы. Реже встречаются реакции замедленной чувствительности (IV тип).
Сенсибилизация к аллергенам происходит как через оболочки ЖКТ, так и через слизистую респираторного тракта. В первом случае происходит нарушение естественного защитного барьера кишечника, вследствие чего чужеродные белки попадают в кровь. Ингаляционные аллергены преимущественно являются пыльцой растений. Они стимулируют образование IgE, которые могут реагировать с некоторыми веществами из продуктов питания, вызывая перекрестную пищевую аллергию.

Пищевая аллергия у детей
Классификация
По количеству продуктов, провоцирующих нежелательные симптомы, выделяют моновалентную сенсибилизацию, которая составляет всего 20-30% и поливалентную пищевую аллергию. В 79% случаев заболевание сочетается с чувствительностью к другим типам аллергенных веществ (пыль, пыльца растений, медикаменты). По патогенезу выделяют IgE-зависимую и IgE-независимую форму. В дополнение к этим классификациям педиатры подразделяют болезнь на 3 типа:
- Тип А — аллергия у новорожденных и детей раннего возраста, которая связана с нарушениями барьерной функции пищеварительного тракта и отсутствием оральной толерантности.
- Тип B — патология младших школьников и подростков, когда сенсибилизация преимущественно происходит через респираторный тракт, а пищевая аллергия развивается по перекрестному механизму.
- Тип С — редкий вид, который диагностируется у подростков (чаще — девушек) без предрасположенности к атопии или других факторов риска.
Симптомы
Все проявления пищевой аллергии у детей делятся на типичные и атипичные. К первым относят поражения дыхательной системы и кожи (встречаются чаще), пищеварительной системы (наблюдаются реже). Этим течение болезни отличается от взрослых, у которых обычно поражается ЖКТ. Атипичные признаки включают симптомы со стороны мочевыделительной, сердечно-сосудистой, нервной и костно-мышечной системы.
Первым признаком аллергии на продукты питания, как правило, служат патологические изменения кожи. Высыпания имеют вид плоских красных пятен или папул, возвышающихся над кожным покровом. Сыпь зачастую сопровождается шелушениями и мучительным зудом. Поражения в основном расположены на лице и шее, в зоне локтевых сгибов, предплечий и кистей. При повторных эпизодах пищевой сенсибилизации высыпания локализуются на этих же местах.
Респираторные проявления протекают с вовлечением верхних дыхательных путей. У детей возникает заложенность носа, многократное чихание, обильные водянистые выделения. Реже беспокоят першение в горле и покашливание. Подобные симптомы характерны для грудничков и детей до трехлетнего возраста. У дошкольников и младших школьников превалирует поражение бронхолегочной системы — приступы одышки, удушья.
Аллергическое воспаление ЖКТ отличается полиморфизмом симптоматики. У младенцев отмечаются частые срыгивания, рвота, кишечные колики и метеоризм. Для энтероколита характерен жидкий стул со слизью и примесями крови. В старшем возрасте пищевая аллергия протекает по типу гастродуоденита — ребенок жалуется на боли и рези в области желудка, тошноту и тяжесть в брюшной полости после еды, неустойчивость стула.
Скорость развития клинической картины определяется разновидностью иммунологических реакций. При I типе патологические симптомы выявляются сразу или через один-два часа после употребления запрещенного продукта, а при IV типе от приема пищи до аллергических проявлений может пройти до 2 суток, что затрудняет постановку диагноза и откладывает начало лечения. Продолжительность симптоматики — от 1-2 до 10 дней, что обусловлено степенью тяжести болезни, количеством съеденного аллергена.
Осложнения
Опасность пищевой аллергии заключается в том, что без лечения она является первой ступенькой в так называемом «аллергическом марше». Сначала на фоне сенсибилизации к продуктам у ребенка развивается атопический дерматит, после чего заболевание переходит на следующую ступень — поражение органов дыхания в форме аллергического ринита. При отсутствии лечения «марш» достигает третьей ступени, когда манифестирует бронхиальная астма.
Длительно недиагностированная патология сопровождается аллергическим поражением суставов и повышает риск ревматоидного артрита. Самое тяжелое проявление пищевой аллергии — анафилактический шок. Состояние более характерно для новорожденных, младенцев. Симптоматика появляется в течение 1-3 минут после контакта с аллергеном. Начинаются бронхоспазм, отек гортани, коллапс, которые без во время начатого лечения приводят к летальному исходу.
Диагностика
Своевременное обнаружение пищевой аллергии для подбора лечения представляет проблему в детской аллергологии-иммунологии, что обусловлено разнообразием иммунологических механизмов и высокой частотой перекрестных реакций. Диагностический поиск начинается с опроса родителей и ребенка: как давно начались симптомы, с чем связывается их появление, есть ли в семье факторы риска. Для установления факта пищевой аллергии проводятся лабораторные исследования:
- Кожные пробы. Простое и безопасное исследование, которое выявляет сенсибилизацию к основным видам аллергенов. Выполняется в любом возрасте, но у пациентов до 2-х лет врач может получить искаженные результаты в связи с недоразвитием реактивности кожи. Наличие и степень реакции оценивают по размеру покраснения и отека после постановки прик-теста.
- Гемограмма. Чтобы обнаружить патологию, ребенку выполняют провокационный тест: дают аллергенный продукт и сразу же назначает анализ крови. Если есть гиперчувствительность, в результатах будет снижение уровня лейкоцитов (более, чем на 1000) и тромбоцитов (на 20% и более), а уровень эозинофилов возрастет.
- Иммунологические методы. В клинической аллергологии большое значение имеет диагностика уровня общего IgE и специфических IgE-антител. Исследование имеет точность более 95% и является решающим в постановке диагноза пищевой аллергии, особенно если сомнительны результаты других тестов.
В диагностическом поиске используют элиминационный метод: из пищевого рациона исключают определенные продукты, способные вызвать аллергию, и наблюдают за самочувствием ребенка. Если патология присутствует, соблюдение диеты без какого-либо лечения приводит к улучшению состояния. По показаниям врач рекомендует консультацию смежных специалистов — детского гастроэнтеролога, пульмонолога, дерматолога. Специалисты могут предложить дополнительные лабораторные и инструментальные исследования.

Кожные пробы
Лечение пищевой аллергии у детей
Диетотерапия
Основу лечения составляют специальные элиминационные диеты. Они предназначены для контроля симптомов аллергии, предотвращения осложнений и стабилизации состояния. Рацион подбирается исходя из возраста больного, степени тяжести заболевания и количества запрещенных продуктов. В современной педиатрии выделяют 2 основных типа диетотерапии для лечения у детей пищевой аллергии:
- Неспецифическая гипоаллергенная диета. В этом случае все продукты разделяют на три группы по степени аллергенности (высокая, средняя и низкая). Из питания полностью исключают еду из первой категории (яйца, коровье молоко, цитрусовые и т. д.) и ограничивают количество продуктов со средней степенью аллергизирующей активности.
- Индивидуальная элиминационная диета. Меню подбирают после полной диагностики и выявления продуктов, при употреблении которых у ребенка начинаются неприятные симптомы. Основные типы рационов: безмолочный, с исключением яиц, с отказом от злаков. Возможны и другие варианты питания, особенно при поливалентной пищевой аллергии.
Назначение диетотерапии у детей включает 3 последовательных этапа: подбор питания, что занимает 3-10 дней, период строгого соблюдения ограничений, этап расширения рациона, который проводится в среднем через 12-18 месяцев. Такой подход современных протоколов лечения показывает высокую эффективность: у 43% пациентов клинические проявления пищевой аллергии исчезают на 5-7 день, у 11% — через 2 недели, у 23% — спустя 1 месяц от начала терапии.
Подбор диеты у детей грудного возраста имеет свои особенности. Учитывая, что самая частая причина пищевой аллергии в этот период — белки коровьего молока, малышу требуется перевод на лечебные смеси. Специализированное детское питание содержит гидролизаты протеинов, которые не имеют аллергизирующих свойств. Недостатком смесей является их горький вкус, из-за чего иногда приходится переходить на составы с соевыми белками.
Консервативная терапия
Помимо диетотерапии, схемы лечения пищевых аллергий включают медикаменты. Основная группа препаратов, разрешенная к применению у детей, — антигистаминные средства. Они назначаются в период обострения болезни, чтобы быстро убрать аллергическое воспаление и улучшить состояние пациента. При среднетяжелом течении показаны препараты в пероральной форме выпуска, а на пике обострения для лечения используют средства первого поколения в виде парентеральных растворов.
Еще одна категория медикаментов — энтеросорбенты. Они эффективно связывают избыток пищевых белковых аллергенов в ЖКТ и выводят их из организма, уменьшая степень интоксикации. При тяжелых формах пищевых аллергий и развитии «марша» в схемы лечения включаются топические и системные глюкокортикоиды, стабилизаторы мембран тучных клеток, антилейкотриеновые препараты.
Прогноз и профилактика
При раннем выявлении аллергизирующих факторов и их исключении из рациона происходит полное выздоровление. Соблюдение рекомендаций по питанию позволяет предотвратить рецидивы заболевания. По мере того как увеличивается оральная толерантность, у части детей наступает спонтанное выздоровление, что подтверждается данными статистики: среди взрослых истинными формами пищевой аллергии страдает только 1-3% (в сравнении с 8-30% у детей).
Чтобы снизить риск аллергических проявлений у детей, необходимо максимально ограничить влияние аллергенов на организм. Профилактика состоит из двух этапов:
- Антенатальный этап. Включает рациональное питание беременной, назначение элиминационных диет женщинам, которые имеют отягощенный аллергологический анамнез.
- Постнатальный этап. Предполагает исключительно грудное вскармливание до 6-месячного возраста, что дает ребенку антигенную защиту, а также основанное на принципах доказательной медицины введение прикорма, при необходимости — молочных смесей.
Источник