Кларитин — противоаллергический препарат
Содержание статьи
Кларитин – один из самых популярных препаратов против аллергии. Он относится к третьему поколению. Это значит, что его антигистаминная активность выше, он практически не вызывает сонливость (только при нарушении режима дозирования и приема), не взаимодействует с другими лекарственным средствами.
Содержание:
- Показания
- Противопоказания
- Побочные эффекты
- Инструкция по применению
- При беременности
- Для детей
- Взаимодействие с другими лекарствами
- Кларитин и алкоголь
- Аналоги
Основной действующий компонент данного препарата – лоратадин. Выпускается лекарство в виде таблеток и сиропа.
Кларитин действует довольно быстро и долго. Так, в активную фазу он входит через 30 минут, а максимальный антигистаминный эффект проявляется через 8-12 часов и держится не менее 24 часов.
Лекарственное средство устраняет зуд слизистой носа, чихание, насморк и заложенность носа. Также, препарат убирает ощущение жжения и зуда в глазах, слезотечение.
Показания
От чего Кларитин назначается врачом? На этот вопрос может ответить инструкция к применению этого препарата и сам врач. Так как это антигистаминный препарат, то список с показаниями состоит из разнообразных проявлений аллергических реакций, которые он призван купировать, избавляя от неприятных ощущений во время приступа аллергии.
Так, основными показаниями к применению являются:
- круглогодичный аллергический ринит, конъюнктивит;
- поллиноз;
- хроническая идиопатическая крапивница;
- аллергические реакции, которые проявляются на кожном покрове.
Противопоказания
В большинстве случаев и таблетки, и сироп хорошо переносятся и оказывают необходимый эффект. Тем не менее, так как это лекарственное средство, у него есть свой список противопоказаний. Он не очень большой, но его следует внимательно прочитать. Таблетки или сироп Кларитин не рекомендуются к применению при:
- непереносимости или высокой чувствительности к основному и/или вспомогательным компонентам препарата;
- возраст до 2 лет;
- период лактации.
С осторожностью следует назначать и принимать таблетки или сироп в следующих случаях:
- беременность;
- печеночная недостаточность.
Побочные эффекты
Одним из побочных эффектов Кларитина — это головная боль
Во время применения препарата могут возникнуть побочные эффекты. У взрослых при использовании препарата наблюдались следующие негативные реакции организма:
- головная боль;
- утомляемость;
- сухость во рту;
- сонливость;
- расстройства желудочно-кишечного тракта (гастрит, тошнота, диспепсия);
- аллергия в виде сыпи;
- в редких случаях наблюдалось развитие анафилаксии, алопеции, тахикардии, нарушений деятельности печени, сердца.
У детей побочные реакции ограничивались возникновением седативного эффекта, головной боли, возбудимости или нервозности.
Инструкция по применению
Кларитин выпускается в двух лекарственных формах – таблетки и сироп. Каждая из них может быть принята внутрь в любое время суток, вне зависимости от пищи. Таблетки могут принимать взрослые пациенты и дети, достигшие возраста 12 лет. Сироп предназначен для детей от 2 лет и пациентов, которые по тем или иным причинам не могут принимать таблетки.
Рекомендуемые дозировка и режим приема:
Кларитин взрослым и детям старше 12 лет: 1 таблетка (10 мг) или 2 чайных ложки сиропа (10 мл) 1 раз в день.
Если в анамнезе пациента присутствует отметка о нарушении функций печени или почечной недостаточности, то назначается следующая дозировка и режим приема: 1 таблетка (10 мг) или 2 чайных ложки сиропа (10 мл) через день.
Детям в возрасте от 2 до 12 лет доза рассчитывается в зависимости от массы тела:
При массе тела менее 30 кг: 1 чайная ложка (5 мл) сиропа или 1/2 таблетки (5 мг) 1 раз в день.
При массе тела 30 кг и более: 2 чайных ложки (10 мл) сиропа или 1 таблетка (10 мг) 1 раз в день.
В случаях передозировки могут возникнуть тахикардия, сонливость и/или головные боли. При подобном развитии событий необходимо обратиться к врачу. Если факт передозировки установлен, то терапия включает в себя: промывание желудка, затем прием адсорбентов и симптоматических средств.
При беременности и в период лактации
Препарат беременным можно назначаться только врачом
Лекарственный препарат Кларитин может назначаться беременной женщине только врачом. Причем в инструкции к применению указано, что применять его нужно с осторожностью и только в случаях, когда предполагаемая польза терапевтического лечения для матери выше риска для будущего малыша.
Что касается периода грудного вскармливания. То это является прямым противопоказанием к применению Кларитина, так как клинические исследования показали проникновение действующего вещества в грудное молоко.
Кларитин для детей
Лечение аллергии у детей проводится только с разрешения педиатра и аллерголога. Использовать можно любую удобную форму – сироп или таблетки. Но стоит помнить, что маленьким детям сложно глотать таблетки, поэтому предпочтительнее использовать другую лекарственную форму.
Препарат можно только с разрешения педиатара или аллерголога
Дозировка для маленьких пациентов, которые не достигли 12 лет рассчитывается, исходя из веса пациента. Подробнее о дозировках и режиме приема можно прочитать в разделе Кларитин, инструкция по применению.
Взаимодействие с другими лекарствами
Судя по клиническим исследованиям, Кларитин хорошо сочетается с остальными лекарственными средствами. Так, при одновременном приеме Кетоконазола, Эритромицина или Циметидина может повыситься концентрация лоратадина в организме, но каких-то особенных проявлений не последует.
Кларитин и алкоголь
Злоупотреблять совместимостю алкоголя и кларитина не стоит
Можно ли одновременно принимать алкоголь и Кларитин? Этот антигистаминный препарат относится к современному, последнему III поколению. В инструкции к применению указано, что он не оказывает негативного влияния на центральную нервную систему, работу мозга, а также скорость психомоторных реакций. Считается, что сочетание препарата и алкоголя возможно, но злоупотреблять не стоит. Алкоголь не оказывает какого-то особого эффекта на эффективность лекарственного средства, но может повысить вероятность возникновения побочных эффектов таких, как сонливость, сильная головная боль, головокружение, тахикардия, повышение артериального давления. По этой причине рекомендуется воздержаться от одновременного приема Кларитина и спиртных напитков. Если пациент проходит курсовую медикаментозную терапию, то употреблять алкоголь не стоит, чтобы избежать осложнений.
Аналоги Кларитина
При назначении этого антигистаминного препарата возникает резонный вопрос, чем его можно заменить. Чаще всего в качестве аналогов предлагаются недорогие препараты, содержащие то же активное вещество или лекарства, относящиеся к тому же поколению. Большой популярностью пользуются аналоги Кларитина: Лоратадин, Ломилан, Кларидол и Кларотадин. Также подобным действием обладают: Эриус, Лотарен, Клаллергин, Кларисенс, Кларифарм, Кларифер, Кларфаст, Лорагексал, Алерприв, Кларготил и Эролин.
Аналоги
Кларитин или Эриус?
Оба препарата антигистамины нового поколения. Поэтому результативность и минимум побочных эффектов присущи каждому из этих препаратов. Но считается, что у Эриуса более широкий спектр действия.
Кларитин или Лоратадин?
Препараты содержат в своем составе один и тот же активный компонент, но отличия у них все же существуют.
Лоратадин – высокоэффективный противоаллергический препарат, второго поколения, а вот Кларитин относится уже к третьему поколению. Терапевтический эффект от его приема наступает быстрее, а эффект может держаться более 24 часов. А еще у него реже наблюдается возникновение побочных реакций.
Кларитин или Супрастин?
Если Супрастин сравнить с Кларитином, то оба антигистаминных препарата хорошо помогают при проявлении аллергии, имеют одинаковые показания для применения. Действуют быстро и эффективно. Несмотря на схожие характеристики, препараты различаются. Прежде всего составом и поколением. У этих лекарств разные действующие вещества. У Супрастина – хлоропирамин, а у Кларитина – лоратадин Супрастин относится к антигистаминам первого поколения, а Кларитин – третьего. Это значит, что Супрастин не такой избирательный в плане блокировки рецепторов и вызывает сонливость. Кларитин же не оказывает влияние на ЦНС и провоцирует появление седативного эффекта. Но Супрастин можно применять для грудных детей, начиная с первого месяца жизни. Кларитин же разрешен детям только с двух лет. При приеме последнего риск появления побочных реакций незначителен. К тому же применение Супрастина нежелательно при склонности к бронхоспазмам, так как затрудняется отхождение мокроты.
Кларитин действует пролонгировано, и достаточно одной таблетки в день, в отличие от 2-3 приемов Супрастина.
Считается, что Кларитин сильнее и лучше, но в некоторых случаях только Супрастин может помочь. Например, при острых приступах Супрастин в ампулах предпочтительнее. Тем более, одним из показаний к применению является отек Квинке и анафилактические реакции. При подобных состояниях Кларитин не спасет. Супрастин эффективен при сывороточной болезни, лихорадке после прививок. Выходит, что рассматриваемое ЛС действует мягче и способен снимать легкие и умеренные аллергические реакции.
Кларитин или Зодак?
В общем и целом Кларитин и Зодак мало чем отличаются. Кларитин – препарат третьего поколения, в отличие от Зодака (второе поколение). Например, Зодак часто предпочитают при лечении малышей, так как его можно принимать детям от года, чем не может похвастаться Кларитин. Но Зодак воздействует на центральную нервную систему, поэтому его не стоит принимать тем, чья работа связана с вождением, опасными механизмами, риском, повышенным вниманием и концентрацией. Здесь больше подойдет Кларитин.
Еще одно различие – это влияние Зодака на сердечно-сосудистую систему, в отличие от Кларитина. Поэтому длительный прием в этом случае не рекомендуется. Что касается продолжительного приема, то у Кларитина есть приятная особенность – он не вызывает привыкания. А значит его можно использовать как профилактику при хроническом течении аллергии, или постоянных ее проявлениях.
Также, Кларитин отличает пролонгированное действие. Он эффективный и быстрый. Зодак не хуже, но из-за того, что он относится ко второму поколению, есть свои нюансы. Например, он вызывает сонливость. Зато он дешевле.
Помните, что при выборе того или иного лекарства необходимо получить консультацию и одобрение лечащего врача. Препараты нельзя назначать себе самостоятельно. Это может быть опасно для здоровья!
Источник
Аллергическая реакция на антибиотики — Семейная клиника ОПОРА г. Екатеринбург
Главная » Аллергены » Лекарства
Аллергия на антибиотики развивается при неправильном применении противомикробных препаратов. Превышение суточной дозировки или рекомендуемой частоты приема медикаментов приводит к увеличению токсичности активного вещества, входящего в состав продукта. В результате из-за повышения концентрации антибиотика в организме иммунная система распознает лекарство как угрозу и начинает вырабатывать антитела.

Какие антибиотики вызывают аллергию?
В большинстве случаев неадекватная иммунная реакция возникает на противомикробные препараты из следующих групп:
- пенициллинового ряда (в т.ч. ампициллин);
- тетрациклинового ряда;
- макролидного ряда;
- фторхинолонового ряда;
- ряда цефалоспоринов.
Пенициллин является основным активным соединением, входящим в состав наиболее распространенных препаратов. Вещество, полученное из грибков, считается высокоаллергенным. При длительном и частом использовании препаратов на его основе повышается риск развития аллергии. Макролиды, наоборот, редко вызывают негативную реакцию иммунитета. Вероятность развития патологии зависит от состава препарата и способа его введения в организм.
Причины возникновения реакции
Аллергическая реакция на антибактериальные средства развивается в таких случаях:
- у людей с индивидуальной непереносимостью структурных компонентов лекарства, с наследственной предрасположенностью к развитию патологии;
- отравление организма: аллергия возникает как проявление передозировки;
- ферментативные и метаболические нарушения в организме.
Клиническая картина при сборе анамнеза и внешнего осмотра во всех случаях одинакова. Интоксикация на фоне передозировки и расстройство обмена веществ являются псевдоаллергиями, которые прогрессируют не из-за выброса гистамина. Для определения точного диагноза требуется проведение лабораторных тестов.
Индивидуальная непереносимость средств может быть вызвана следующими факторами:
- генетической предрасположенностью;
- длительной лекарственной терапией;
- желудочно-кишечными патологиями или бронхиальной астмой;
- наличием дерматита или хронического ринита;
- поражением грибковыми заболеваниями;
- приемом высокой дозы противомикробных препаратов, одновременным применением нескольких видов антибиотиков.

При развитии аллергии вырабатывается специфический иммуноглобулин E. Его также можно определить в плазме крови в результате биохимического анализа крови. Если это вещество отсутствует, значит развивается псевдоаллергия.
Как проявляется аллергия на антибиотики?
Негативная реакция иммунитета проходит системно, поэтому может затронуть любые мягкие ткани и внутренние органы. В результате исследований было выведено 2 типа аллергии:
- Внезапная. Признаки патологического процесса наблюдаются в течение 15-120 минут после выпитого лекарства.
- Медленная. Симптомы проявляются в течение суток после антибиотиков. Редко клиническая картина возникает по прошествии 2-3 недель с момента начала лечения.
В последнем случае происходит накопительный эффект – потенциальные аллергены скапливаются в крови. По мере увеличения их концентрации в плазме повышается токсичность активных веществ и сила неадекватного иммунного ответа. В результате развивается крапивница, ангионевротический отек глотки и кишечника, который прогрессирует в анафилактический шок. Развивается дыхательная недостаточность, связанная с бронхоспазмом, нарушения работы сердечно-сосудистой системы.
Дерматологические проявления
Наиболее распространенным симптомом в ответ на прием антибиотиков являются кожные высыпания. При этом внешне они выглядят по-разному:
- плотные узелки;
- красные точки;
- волдыри;
- папулы.
Сыпь сопровождается сильным жжением и зудом. Пузырчатые образования окрашены в бледно-серый цвет, на границе – покраснения. При развитии высыпаний в редких случаях повышается температура тела до +38…+39°C. Возможно проявление слабовыраженного отека Квинке: наблюдается воспаление лица, губ, шеи.
Респираторные расстройства
Нарушение работы дыхательной системы обусловлено развитием бронхоспазма и отеком гортани.
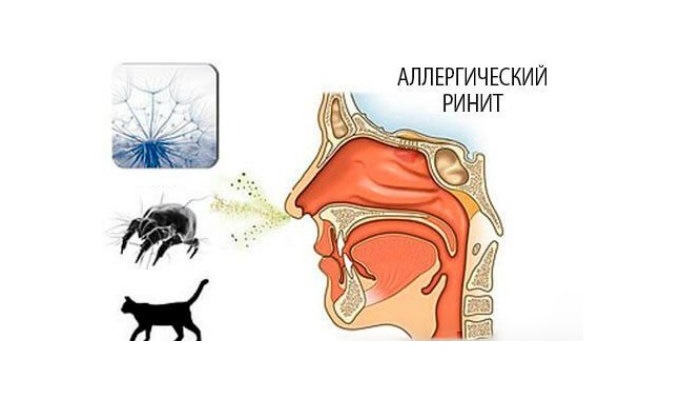
Помимо этих симптомов, наблюдается следующая клиническая картина:
- аллергический ринит, характеризующийся заложенностью или насморком с выделением прозрачной жидкости;
- частое чихание;
- чувство тревожности;
- повышение потоотделения;
- удушье;
- головокружения, головные боли;
- приступы кашля с хрипом и свистом, першение в горле;
- одышка.
При бронхоспазме и отеке глотки наблюдается осиплость голоса. Такой эффект обусловлен воспалением мягких тканей горла и сужением просвета дыхательных путей. На фоне респираторной недостаточности появляется цианоз кожи носогубного треугольника.
Синдром Стивенса-Джонсона
Характеризуется размытой клинической картиной, симптомы напоминают поражение инфекцией:
- появляется мышечная слабость;
- начинают болеть суставы;
- проявляется лихорадка;
- человек отказывается от приема пищи;
- после непродолжительной физической активности или сна возникает боль в мышцах;
- насморк.
По прошествии 2-4 часов появляется сыпь – преимущественно на слизистых оболочках. Ее форма может быть разной: от мелких гнойников до пятен и волдырей. На коже возникают геморрагии – сосудистые звездочки из-за небольших кровоизлияний в подкожно-жировой клетчатке. Через некоторое время на месте сыпи формируются пузыри до 1-2 см в диаметре, которые могут сливаться. Внутри них скапливается жидкость.
При разрыве сосудов или появлении гноя сыпь меняет свой цвет на розовый или желтый соответственно. Пузыри легко повредить, поэтому часто их содержимое вытекает наружу. На месте высыпаний возникают эрозии, покрытые бледной коркой. Помимо них, на коже появляются кольцевидные образования синего или красного цвета.
Синдром Стивенса-Джонсона сопровождается общей интоксикацией организма. Токсины присутствуют в крови около месяца. При отравлении наблюдается воспаление миокарда, развитие плеврита.
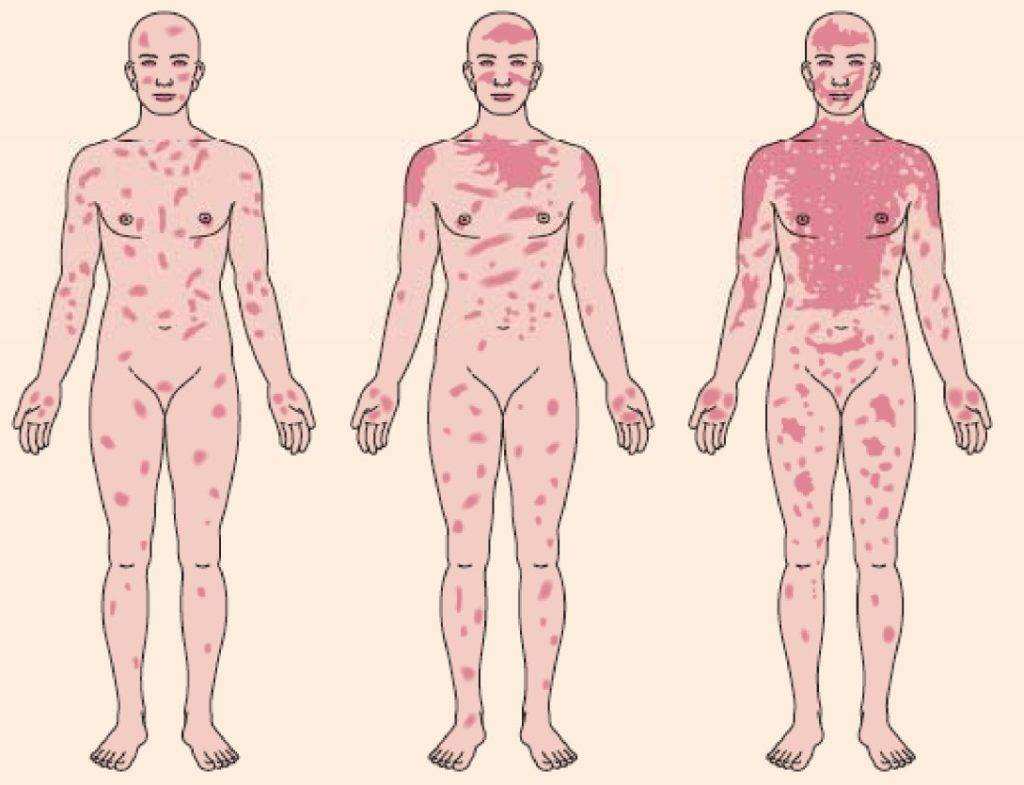
Синдром Лайелла
Альтернативное название – аллергический ожог, распространяющийся от поверхностных к глубоким слоям эпителиальной ткани. Из-за этого кожа отслаивается, наблюдаются следующие симптомы:
- сонливость;
- повышение температуры;
- резкое увеличение чувствительности кожного покрова, иногда сопровождающееся болезненностью и чувством жжения;
- в области очага поражения наблюдается покалывание, мурашки;
- обезвоживание;
- мышечная слабость.
На месте сыпи в виде пятен постепенно формируются пузыри. В первую очередь они появляются в ротовой полости, сливаются друг с другом, после чего на их месте возникают болезненные эрозии с отслаивающейся кожей насыщенного красного цвета. Пузыри легко лопаются, обнажая открытые раны. Они начинают кровоточить, поэтому в них легко попадает инфекция, начинается абсцесс, сепсис.
Другие симптомы
Возможны и другие клинические проявления:
| Внутренние органы и системы | Симптомы аллергии |
| Мочевыделительная система | Возникает нефрит, появляется мышечная слабость и боли в пояснице. Во время анализов наблюдается наличие белка, небольшого количества эритроцитов. |
| Клетки печени | Повышается билирубин, развивается желтуха, зуд кожи и слизистых. Увеличивается активность ферментов АЛТ и АСТ. |
| Желудочно-кишечный тракт | Пропадает аппетит из-за сильной рвоты и чувства тошноты. Возникает боль в эпигастральной области и расстройство стула. |
| Опорно-двигательный аппарат | Артралгия в симметрично расположенных суставах. |
| Сердечно-сосудистая система | Боль в грудной клетке, повышение температуры и дыхательная недостаточность. |
| Нервная система | Головные боли, головокружение, обмороки. |
Как подтвердить диагноз?
Чтобы определить наличие аллергии на антибиотик, используется комплексная диагностика. Провести ее в домашних условиях невозможно.
Оценка анамнестических данных
Методика представляет собой сбор анамнеза. Пациента опрашивают на предмет жалоб, когда и где появились первые симптомы. Больной должен сообщить врачу обо всех периодах возникновения аллергии на антибактериальные средства у себя или близких родственников. Можно составить список препаратов, которые применялись в течение 2-3 недель до обращения к аллергологу. Специалисту дополнительно сообщают о наличии аллергии на другие вещи:
- шерсть;
- пыль;
- продукты;
- средства бытовой химии.
Кожные и провокационные пробы
Пробы проводят 2 способами:
- Провокационный тест. 1-2 капли антибиотика наносят в виде раствора на язык, слизистые носа или глаз. После этого наблюдают за реакцией в течение 1 часа.
- Кожные аллергопробы. Врач осуществляет прокол или надрез на здоровом, предварительно дезинфицированном участке кожи. После наносит 2-3 капли антибиотика. Покраснения, высыпания и зуд свидетельствуют о наличии аллергии на препарат.
Тесты используются, чтобы определить, на какой препарат возникла аллергия. Пробы запрещено проводить людям с высоким риском развития анафилактического шока, синдрома Лайелла и в период лечения тяжелых инфекционных заболеваний.
Лабораторные тесты
Это безопасная методика, позволяющая установить вид аллергена без контакта больного с антибиотиком. Врач осуществляет забор крови, после чего отправляет ее на следующие анализы:
- уровень высвобождения интерлейкина-альфа;
- иммуноферментный;
- степень активации базофилов;
- РАСТ.

Тесты позволяют определить содержание эозинофилов в крови, которые являются первым признаком наличия аллергии.
Первая помощь при анафилактическом шоке
При дыхательной и сердечно-сосудистой недостаточности на фоне возможного развития анафилактического шока осуществляют следующие действия для помощи пострадавшему:
- Вызывают бригаду скорой помощи.
- Кладут человека так, чтобы ноги находились выше уровня туловища. Для предупреждения закупорки дыхательных путей рвотными массами голову поворачивают на бок.
- При возможности дают принять антигистаминный препарат.
- Каждые 3 минуты подсчитывают пульс, измеряют кровяное давление.
- Если рядом есть аптечка с адреналином, необходимо сделать внутримышечные инъекции. Дозировка определяется из расчета 0,01 мл активного вещества на 1 кг тела. Максимально допустимая норма составляет 0,5 мл.
- После прибытия медиков врачу сообщают о развившихся симптомах, препаратах, которые давались пострадавшему.
Как лечить аллергию на антибиотики?
При наличии аллергии на антибиотики необходимо прекратить прием любых противомикробных препаратов до обращения к врачу. После больному назначается лекарственная терапия и специфическая иммунотерапия.
Медикаментозные препараты
При аллергической реакции принимают следующие виды лекарств:
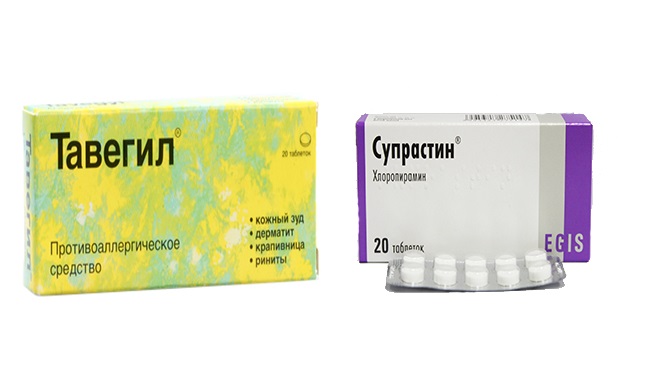
- Антигистамины: «Зодак», «Зиртек», «Супрастин» и «Тавегил». Они подавляют активность гистамина I, снимая воспаление, зуд, помогают избавиться от высыпаний.
- Глюкокортикостероиды: «Гидрокортизон», «Преднизолон». Назначаются при тяжелом отеке гортани, глотки, языка.
- Негормональные средства для наружного применения: «Фенистил гель». Устраняют сыпь, ускоряют заживление ран.
- Гормональные мази: «Тридерм», «Адвантан».
Если у ребенка возникает нарушение работы желудочно-кишечного тракта, необходим прием противорвотных и седативных средств.
Десенсибилизация организма
Специфическая иммунотерапия представляет собой ряд процедур, при которых больному вкалывают безопасное количество антибиотика. По мере привыкания организма к введению препарата дозировку постепенно увеличивают. В результате можно на длительное время обеспечить невосприимчивость иммунитета к потенциальным аллергенам. Иммунотерапия показана только взрослым.
Диета при аллергии
Диетотерапия позволяет восстановить естественную кишечную микрофлору, которая является частью иммунной системы. Во время приема антибиотиков часть микроорганизмов погибает, развивается дисбактериоз, который может спровоцировать развитие аллергии.
При неадекватной реакции иммунитета рекомендуется соблюдать следующие правила:
- Выпивать до 2 л жидкости в день. Это должна быть минеральная вода, которая позволит быстрее вывести аллергены из организма и поддержит водно-электролитный баланс.
- Введение в рацион кисломолочных продуктов.
- По прошествии недели следует включить в меню нежирные сорта рыбы и мяса. Яйца можно есть вареными 2 раза в неделю.
- Полностью исключить употребление жирной, копченой, соленой пищи. Запрещено использовать специи, пищевые добавки, соль, консервированные и маринованные продукты.
Профилактические меры
Чтобы предупредить развитие аллергии, необходимо придерживаться следующих принципов:
- соблюдать строгую дозировку препарата;
- не использовать альтернативные методы лечения и высокоаллергенные народные средства в период антибактериальной терапии;
- колоть и принимать противомикробные препараты строго по показаниям;
- комбинировать лекарства после врачебной консультации;
- применять новый препарат только после того, как врач скажет, каким антибиотиком заменить используемое средство.
При наличии аллергии на какой-либо вид антибиотиков потребуется тщательно изучать состав покупаемых препаратов, особенно из пенициллиновой группы.
Источник