Крапивница
Содержание статьи
Крапивница относится к широко распространенным в человеческой популяции заболеваниям. По разным данным эпизоды крапивницы наблюдались у 15-25% населения земного шара, причем у 25% из них заболевание носит хронический характер. Взрослые болеют чаще, чем дети. Среди заболевших крапивницей преобладают женщины. Нередко крапивница проявляется у людей, уже страдающих аллергическими заболеваниями.
Код крапивницы по МКБ-10
Крапивница по МКБ-10 включена в класс «Болезни кожи и подкожной клетчатки», имеет код L50 с 9 уточняющими диагноз 9 подрубриками.
Что такое крапивница
Крапивница — это несколько вариантов заболеваний, различающихся по этиологии, но объединенных ведущим симптомом — появлением на коже розовато-красных зудящих образований (волдырей) с четкими границами, разнообразных по форме и размерам, приподнятых над уровнем кожи.
Причины, провоцирующие крапвницу
Экзогенные:
- Физические: механические, температурные, химические.
- Продукты питания.
- Растительные вещества.
Эндогенные:
- Патологические изменения мочевыделительной системы, печени, кишечника, ротовой полости, носоглотки, половых органов, глистные инвазии.
- Поражение вегетативного отдела нервной системы.
Независимо от причины у разных видов крапивницы запускается одинаковый механизм развития патологических изменений. Главную роль в формировании ведущего симптома крапивницы — волдыря — играют тучные клетки, которые представляют собой одно из звеньев клеточного иммунитета. При попадании в организм чужеродного агента, тучные клетки активизируются и выбрасывают в кровь биологически активные реагенты — медиаторы. Основным медиатором, расширяющий капилляры, увеличивающий их проницаемость и обеспечивающий периваскулярный отек — является гистамин. В результате его действия происходит отек сосочкового слоя дермы, межклеточная жидкость накапливается, что заканчивается образованием волдырей.
Виды и типы крапивницы
Виды и типы крапивницы разделяют:
- По течению — острая <6 недель, хроническая >6 недель.
По механизму патологического процесса — иммунная, неиммунная
Иммунная крапивница:
Аллергическая
- Аутоиммунная
- Неиммунная крапивница:
Механическая — дермографическая, вибрационная, крапивница от давления и физического воздействия.
- Температурная — холодовая, тепловая.
- Солнечная.
- Контактная.
- Медикаментозная.
- Идиопатическая.
Диагностика крапивницы
Диагностика крапивницы строится на изучении истории болезни, данных осмотра, лабораторных анализах и инструментальных исследованиях.
История болезни: присутствие в прошлом эпизодов крапивницы или других аллергических реакций, наличие отягощенной наследственности по аллергическим заболеваниям: непереносимость некоторых видов продуктов, бытовой химии, лекарственных средств, парфюмерии.
Физикальные методы обследования:
- Характерный элемент сыпи — волдырь с плотной прозрачной оболочкой.
- Элементы рельефны, возвышаются над кожей.
- Волдыри различаются по форме и размерам.
- Цикличность появления элементов.
- Эффект от применения антигистаминных средств.
- Исследования, проводимые на амбулаторном уровне:
- Общий анализ крови и мочи.
- Исследование кала на гельминты и простейшие.
- Установление Ig Е в сыворотке крови методом ИФА.
Дополнительные методы:
- Биохимия крови.
- Микроскопия соскоба кожи
- Изучение биологических материалов организма: фекалий, дуоденальное содержимое, мазки из носовой и ротовой полости.
- ЭФГДС.
- Бактериологический посев желчи.
- Аллерготесты в период ремиссии.
- Нахождение специфических иммуноглобулинов к паразитам методом ИФА.
Симптомы крапивницы
Симптомы крапивницы представлены мономорфной сыпью, элементом которой служит волдырь. Отличительная черта сыпи при крапивнице — это моментальное образование и скорое пропадание высыпаний за 24 часа.
У многих крапивница сопровождается ангиоотеком подкожной клетчатки, подслизистой оболочки ЖКТ, мочевых путей, гениталий, респираторного тракта. Отек вызывает чувство распирания и болезненности в местах наибольшего распространения. Полностью пропадает через 3 суток. Излюбленное расположение отеков — зоны со слабо развитой соединительной тканью: веки, губы, ушные раковины, кисти, стопы, гениталии.
Осложнения при крапивнице
Осложнения при крапивнице обусловлены диффузией ангионевротического отека в глубоколежащие слои дермы, подкожную клетчатку, слизистые дыхательных путей и пищеварительной системы.
Отек Квинке
Серьезную опасность представляют отек слизистых респираторного тракта. Быстро развивается дыхательная недостаточность: затрудненное дыхание, кашель, цианоз носогубного треугольника. Без оказания неотложной медицинской помощи это состояние может закончиться летальным исходом.
Причины крапивницы
Причины крапивницы — аллергической и неаллергической природы.
Аллергены:
- Продукты питания: орехи, морепродукты, цитрусовые, фрукты, яйца, мед и многое другое.
- Токсины растений.
- Яды насекомых.
- Глистные инвазии.
Неаллергические причины:
- Инфекционные болезни.
Физические факторы:
солнечное облучение,
охлаждение, нагревание,
механическое воздействие
Стресс.
Крапивница у детей
Крапивница у детей возникает неожиданно с появления мучительного зуда на коже, затем выступают на гиперемированном фоне плотные бескамерные волдыри. У малышей провокатором крапивницы является пищевая аллергия: непереносимость молока, яиц, рыбы, шоколада и других. У детей постарше вызвать крапивницу может перенесенная вирусная инфекция (герпес, цитомегаловирус, аденовирус),
Высыпания нередко сочетаются с ухудшением состояния ребенка: температура повышается до 38-39 градусов, открывается рвота и понос. Сыпь на теле присутствует 2-3 часа, затем пропадает без следов.
Крапивница у взрослых
Пик заболеваемости крапивницей у взрослых приходится на возрастной период с 30 до 50 лет. В более, чем в половине случаев причинный фактор, вызывающий патологию, остается невыясненным. Острые формы проходят быстро, но, если развивается хроническая форма, болезнь может продлиться до 10 и более лет.
Лекарственная крапивница
Доказано, что послужить активатором аллергической реакции может любое лекарственное средство. Но нередко способствуют инициации тучных клеток с выходом из них гистамина и других биологически активных реагентов:
- Антибиотики: пенициллины, аминогликозиды, цефалоспорины.
- Противовоспалительные препараты нестероидной группы: Индометацин, Аспирин.
- Антикоагулянты.
- Витамины.
Вакцины, сыворотки.
Контактная крапивница
Контактная крапивница, начальные признаки — зуд, гиперемия кожи, волдыри проявляются буквально через несколько минут после соприкосновения с причинными антигенами, по типу аллергической реакции немедленного типа. Причиной контактной крапивницы становятся разнообразные чужеродные вещества: шерсть животных, растения (кактус, крапива), косметические средства (шампуни, гели, кремы), медикаменты в виде мази и растворов, одежда из синтетических материалов, некоторые металлы (никель).
Холодовая крапивница
Холодовая крапивница появляется при действии низких температур на кожные покровы. Ее возникновение объясняют выработкой под влиянием холода особых белков — криоглобулинов, которые обладают свойствами антител. Помимо кожных типичных розовато-красных зудящих волдырей наблюдаются значительные отеки мягких тканей и слизистых. Сыпь сохраняется от 2 часов до суток, затем исчезает, не оставляя пигментации.
Солнечная крапивница
Солнечная крапивница — один из видов фотодерматозов. Появляется при влиянии на кожу ультрафиолетового облучения при нахождении на солнце или в солярии. Поражает больше всего женщин, имеющих патологию печени и обостренную фоточувствительность к ультрафиолету. Наблюдается обильное высыпание розоватых волдырей причудливой формы на открытых участках тела, что сочетается с мучительным зудом. Многочасовое нахождение на палящем солнце чревато появлением симптомов солнечного удара: головная боль, падение давления, обморок.
Острая крапивница
Острой крапивнице свойственно спонтанное возникновение сыпи на коже и слизистых оболочках. Причем главные элементы сыпи — волдыри различаются многообразием форм и размеров. Если они охватывают обширные площади тела, сливаются — это ведет к расстройству состояния здоровья: плохое самочувствие, боли в суставах, лихорадка. Данный тип крапивницы обычно сопутствует пищевой или медикаментозной аллергии, особенно при парентеральном вливании лекарств, сывороток, крови.
Хроническая крапивница
Хроническая крапивница как диагноз ставится, когда патологический процесс с характерной сыпью длится более 6 недель. Приступ начинается с интенсивного зуда разных участков кожного покрова. Зуд настолько сильный, что больные расчесывают кожу до крови, при инфицировании ранок формируются гнойники разной степени выраженности.
Хроническая рецидивирующая крапивница
Хроническая рецидивирующая крапивница устанавливается в сенсибилизированном организме, в котором продолжительное время присутствуют источники хронической инфекции: фарингит, тонзиллит, холецистит, аднексит и другие; функциональные или органические поражения ЖКТ и органов, участвующих в процессе пищеварения (печень, желчный пузырь, поджелудочная железа). Заболевание протекает циклически: рецидивы чередуются с периодами относительного благополучия — ремиссиями. При рецидивах присутствуют признаки интоксикация: головные боли, лихорадка, арталгии. При массивных отеках подслизистой оболочки ЖКТ — тошнота, рвота, диарея. Постоянный зуд ведет к бессоннице, повышенной утомляемости, раздражительности.
Лечение крапивницы
Лечение крапивницы — комплексное и включает нелекарственные методы (диета, образ жизни) и медикаментозные.
Немедикаментозная терапия:
- По возможности устранить причинный фактор, вызывающий крапивницу.
Нормализация образа жизни пациента: исключить перегревание, переохлаждение, физическое перенапряжение.
Избегание стрессов.
Сбалансированное питание с исключением возможных аллергенов (морепродукты, яйца, мед и другие).
Прием медикаментов исключительно с разрешения врача.
Антигистаминные препараты — основа базисной терапии при хронических формах крапивницы.
При тенденции к затяжному течению процесса и неэффективности лечения применяют системные глюкокортикоиды.
Препараты от крапивницы
Препараты — стабилизаторы тучных клеток:
Кетотифен
.
Народные средства от крапивницы
Народные средства от крапивницы опасно использовать в период обострения болезни. Патогенез крапивницы обусловлен аллергическими реакциями, некоторые из которых отличаются молниеносным течением, например анафилактический шок. Все растения, рекомендованные народными целителями для приготовления отваров и настоев, — это потенциальные аллергены, которые вместо облегчения вызовут осложнения и переход острой патологии в хроническую.
Как снять зуд от крапивницы
Для снятия зуда от крапивницы используют местные средства в виде мазей или растворов, которые на некоторое время снимают выраженность симптома.
Препараты с охлаждающим действием: 1% ментол, 0,5-1% раствор лимонной кислоты.
- Мази, содержащие в составе антигистаминные средства: Фенистил гель, Элидел.
В тяжелых случаях назначают мази с глюкокортикоидами, которые оказывают быстрое действие:
Фторокорт, Элоком
.
Вопрос-ответ
Можно ли мыться при крапивнице
Заболевание не является противопоказанием для мытья тела, однако существуют некоторые ограничения: Мыться лучше под душем теплой водой, не допуская резких перепадов температуры воды. Принятие ванны нежелательно, так как длительное воздействие воды на кожу приводит к размягчению верхнего рогового слоя кожи и усилению отека. Нельзя применять при мытье синтетические жесткие мочалки, шампуни, гели. Разрешено использовать гипоаллергенные моющие средства или детское мыло без отдушек.
Можно ли пить при крапивнице
Любой вид алкоголя при явных признаках крапивницы строго противопоказан, так как может вызвать такое грозное осложнение, как отек Квинке.
Можно ли купаться при крапивнице
Купание в бассейне и открытых водоемах не разрешается при обострениях крапивницы. В бассейн добавляют различные реагенты для очищения воды, которые вызовут усиление симптомов.
Можно ли супрастин при крапивнице
Супрастин назначают при крапивнице, так как он относится к антигистаминным препаратам 1 поколения. Из-за побочных эффектов он противопоказан при беременности и кормящим женщинам. Кроме того, он оказывает тормозящее действие на ЦНС (нарушение координации движений, сонливость), поэтому с осторожностью применяется у людей, которым необходима быстрая реакция: вождение автомобиля, работа на производстве.
Можно ли хурму при крапивнице
Нет, нельзя. Хурма относится к продуктам с высокой степенью аллергенности, и сама может спровоцировать аллергическую реакцию.
Можно ли в баню при крапивнице
Резкие перепады температур отрицательно влияют на пораженную при крапивнице кожу. Поэтому посещение бань и саун при данном заболевании не рекомендовано.
Можно ли тыкву при крапивнице
Тыква не обладает выраженной аллергенностью, но учитывая, что при крапивнице отмечается повышенная чувствительность ко многим пищевым компонентам, в период обострения нежелательно использовать этот овощ в питании больного.
Итоги
Крапивница — одна из самых сложных задач современной практической медицины. Заболевание крайне негативно влияет на качество жизни людей: значительный кожный зуд, косметические дефекты снижают социальную активность человека, приводят к расстройствам в психоэмоциональной сфере. Апатия, депрессия, снижение работоспособности — спутники этого заболевания. Лечение хронических форм не всегда является эффективным, поэтому ученые всего мира продолжают поиск лекарств, способных решить эту проблему.
Источник
Лечение экземы на локтях
Дата публикации: 09.03.2019
Дата обновления: 12.11.2020
Высыпания на коже в области локтевых суставов — одно из характерных проявлений экземы. После проведенного лечения они исчезают, а затем появляются вновь после стрессов или нарушения диеты. Экзема на локтях требует своевременного лечения, иначе сыпь распространится на другие участки тела и течение примет неуправляемый характер. Очень важно вовремя обращаться к специалисту, который назначит лечение и предупредит распространение патологического процесса. Специалисты московской клиники Парамита знают, как это делать.
Причины экземы на локтях
Экзема — это аллергическое заболевание с острым, подострым или хроническим течением. Основными проявлениями ее являются разнообразные кожные высыпания воспалительного характера, сопровождающиеся сильным зудом и жжением. Название болезни произошло от греческого слова еkzeо — вскипаю, так как самыми частыми элементами сыпи являются пузырьки с прозрачным содержимым.
В основе экземы на локтях лежат разные причины, поэтому и лечение требуется подбирать индивидуально. Главную роль играет наследственная предрасположенность, выраженная в особенностях работы нервной, эндокринной и иммунной систем. Это приводит к повышению чувствительности организма к воздействию различных внешних и внутренних пусковых факторов — триггеров. В результате развивается аллергическая реакция в виде воспаления кожи.
Внешние (экзогенные) причины
- длительное механическое воздействие — раздражение кожи;
- воздействие ультрафиолетовых лучей;
- поражение химическими веществами — средствами бытовой химии, химическими и биологическими веществами на работе;
- аллергенные кремы, гели для ухода за телом;
- укусы насекомых;
- ношение синтетических тканей;
- грибковые и бактериальные кожные инфекции;
- открытые травмы кожи;
- лекарственные препараты;
- пищевые аллергены;
- шерсть животных.
Внутренние (эндогенные) причины
- токсины и антитела, образующиеся на фоне хронических заболеваний и очагов инфекции;
- особенно часто причиной становятся гормональные сбои, сахарный диабет и заболевания органов пищеварения.
Основные виды локтевой экземы и первые признаки
Экзема на локтях может быть истинной, микробной или профессиональной. Каждый вид имеет свои проявления и формы.
Истинная экзема

Заболевание может проявляться в виде симметричных высыпаний на тыльной поверхности локтей. Начинается остро, часто без видимой причины, поэтому называется идиопатическим (с неустановленной причиной). Течение быстро принимает подострый и хронический характер.
Сначала на тыльной поверхности кожных покровов рук в области локтевых суставов возникает участок покрасневшей отечной зудящей кожи. Затем на нем появляется пузырьковая сыпь. Пузырьки лопаются, появляются мелкие точечные эрозии с каплями серозного вещества на поверхности (серозные колодцы), поверхность мокнет, начинается развитие мокнущей экземы.

Через некоторое время острый воспалительный процесс стихает, часть пораженного участка покрывается корочками, соседствуя с пузырьками и эрозиями. Затем мокнутие прекращается, кожа покрывается корочками, начинает шелушиться. Переход в подострую и хроническую фазу сопровождается утолщением кожи с одновременным усилением ее рисунка — лихенизацией. Пораженные участи приобретают синюшный цвет, на них периодически появляются пузырьки, что говорит об обострении процесса. Течение может осложниться присоединением гнойной инфекции.
Одной из форм истинной экземы на локтях является пруригинозная экзема. Она характеризуется утолщением кожи в области локтей, появлением на ее поверхности мелких папул и пузырьков (везикул), которые не вскрываются и не образуют корочек. Эта форма заболевания протекает изначально хронически, часто рецидивирует, сопровождается лихенизацией и сильным зудом.
Микробная экзема
Заболевание развивается на фоне бактериальных (стрептококковых) или грибковых поражений кожи, ран, трещин и т.д. К инфекционному процессу присоединяется аллергический и аутоиммунный (аллергия на собственные ткани). В результате течение принимает длительный рецидивирующий характер. Микробная экзема на локтях изначально располагается асимметрично, но со временем аналогичные проявления появляются и на симметричных участках тела. Может иметь следующие формы:
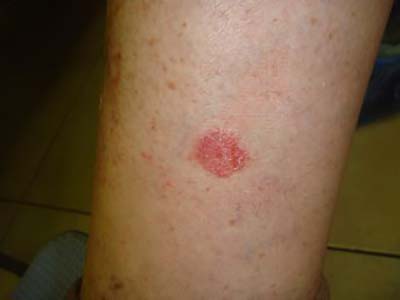
- Монетовидную (нуммулярную). Проявляется в виде круглых или овальных участков поражения, на покрасневшей отечной поверхности которых появляются папулы, везикулы, мокнутие и корочки — все симптомы, характерные для истинной экземы.
- Паратравматическая. Эта форма может поразить края ран, ожогов и трещин на коже локтей. Протекает остро, с мокнутием и сильным зудом. При отсутствии правильной терапии течение переходит в хроническое.
Красные пятна на коже после стресса
Диагностика кожных заболевания
Профессиональная экзема
Профессиональная форма развивается при постоянном контакте пораженных участков кожи с веществами, вызывающими аллергию. Протекает так же, как истинная, поражаются симметричные участки тела. Развивается у лиц, имеющих генетическую предрасположенность. Часто после устранения действия аллергена все симптомы исчезают. Но иногда развиваются рецидивы и заболевания приобретает хроническое течение.
Стадии протекания экземы на локтях
Болезнь может протекать в виде следующих стадий:
- Острая. Она в свою очередь подразделяется на:
- эритематозную — покраснение и отек пораженного участка кожи;
- папулезную — появление папулезных высыпаний;
- везикулезную — появление на поверхности папул пузырьков;
- мокнущую — образование эрозий и выделение серозной жидкости;
- корковую — засыхание везикул и покрытие их корочками.
- Подострая — кожа утолщается, усиливается рисунок, появляется шелушение.
- Хроническая — кожа становится синюшной, лихенизируется, шелушится, появляются пигментные пятна. Периодически развивающиеся рецидивы характеризуются появлением небольшого количества пузырьков.
Методы лечения экземы на локтях
Лечение экземы на локтях проводится после всестороннего обследования больного, выявления и устранения причин болезни. Только после этого назначается индивидуально подобранная комплексная терапия, в состав которой входят:
- соблюдение диеты;
- медикаментозная терапия;
- современные европейские и традиционные восточные методики;
- народные методы.
Медикаментозная терапия
Чем лечить экзему на локтях? При этом заболевании специалисты назначают:
- антигистаминные средства 2-го поколения (Кларитин, Левоцетиризин) в виде инъекций или препаратов для приема внутрь, снимающие воспаление и зуд; если зуд особенно беспокоит по ночам, лечить следует препаратами 1-го поколения (Супрастин, Тавегил), оказывающими не только противозудный, но и снотворный эффект;
- наружные противовоспалительные и антисептические средства — зеленка, фукорцин, водный раствор метиленового синего, хлоргексидин, мирамистин;
- при остром течении — растворы, кремы, мази с кортикостероидными средствами.
Лечение экземы на локтях в клинике Парамита
Наша клиника специализируется на пациентах, страдающих хроническими кожными заболеваниями. Врачи проходили подготовку в лучших мировых медицинских центрах. Они владеют:
- всеми видами медикаментозной терапии;
- современными западными терапевтическими методиками;
- традиционными восточными методиками — все они прошли подготовку по этим методам в Китае и Тибете.
Отличительными особенностями клиники являются индивидуальный подход к лечению каждого пациента, комфортные условия и доброжелательное отношение персонала. От экземы на локтях специалисты клиники избавляют пациентов надолго. А при проведении регулярного поддерживающего лечения пациенты забывают о своей болезни навсегда.
Для полного устранения причин и симптомов экземы у нас применяются не только кремы, мази и таблетки, но также современные европейские и традиционные восточные методы:
- PRP-терапия — метод, позволяющий активизировать защитные силы организма. Основан на способности тромбоцитов восстанавливать пораженные ткани. Пациенту вводится его же плазма крови, обогащенная тромбоцитами.
- Аутогемотерапия — стимуляция иммунитета путем внутримышечного введения крови, взятой из вены пациента;
- Рефлексотерапия:
- иглоукалывание — иглы вводятся в особые акупунктурные точки (АТ) на теле пациента;
- моксотерапия — прогревание АТ полынными сигаретами;
- точечный массаж.
- Фитотерапия — назначение лекарственных препаратов растительного происхождения; подбор лекарств проводится индивидуально.
«Вы задумались о собственном здоровье и обратились к нам — этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья Грачев
Главный врач клиники
Мы всегда рады помочь, ждем ваших звонков
+7 (495) 198-06-06
Что делать при обострении?
При обострении болезни нужно обращаться к врачу. Обострение характеризуется выраженным отеком кожи и зудом. При этом на коже может быть, как выраженное мокнутие, так и, напротив, сухость. Это требует разного подхода к назначению лечебных процедур, поэтому лучше не рисковать, не занимаясь самолечением, а отдать себя в руки специалиста.
Применение народных средств в домашних условиях
В домашних условиях лечить экзему можно только после консультации врача. Есть много народных методов лечения этого заболевания. При выраженном мокнутии можно делать аппликации с холодным отваром коры дуба.
- взять 4 столовых ложки коры, залить горячей водой, варить 15 минут на медленном огне, остудить, процедить, долить кипяченой водой до исходного уровня;
- поместить отвар в холодильник и делать ежедневные аппликации, накладывая смоченную отваром салфетку на пораженные участки кожи.
При сухой экземе к локтям можно прикладывать разрезанный лист алоэ (внутренней стороной) — это хорошо смягчает кожу и снимает зуд.
Профилактика экземы на локтях
Лицам, страдающим экземой или имеющим близких родственников с этим заболеванием, для профилактики рецидивов следует соблюдать следующие правила:
- придерживаться диеты;
- избегать затяжных стрессов и высоких нагрузок;
- своевременно лечить хронические заболевания и очаги инфекции;
- отказаться от использования одежды из синтетических тканей;
- не перегреваться и не переохлаждаться, избегать длительного пребывания на солнце;
- избегать контакта с возможными аллергенами;
- гигиенические процедуры проводить с использованием гипоаллергенных гелей и шампуней; стирать белье — с использованием нейтральных моющих средств.
Диета при локтевой экземе
Из пищевого рациона больного должны быть исключены:
- крепкие бульоны, острые приправы, молоко, майонез, яйца, мясо птицы, морепродукты, жирная рыба;
- бобовые, грибы, помидоры, шпинат, луки чеснок в сыром виде, редис, цитрусовые, орехи;
- газированные напитки, крепкий чай и кофе, какао, шоколад.
Следует также ограничить сладости и кондитерские изделия. Рекомендуется избегать стрессов и высоких нервно-психических нагрузок.
Источник