Кровь в стуле при аллергии на коровий белок
Содержание статьи
23 сентября 2017
Решила я рассказать нашу историю, как с нами случилась аллергия на коровий белок. В принципе, про такое проявление аллергии на коровий белок мне было известно давно из одного поста на этом же форуме. Пост меня впечатлил, в памяти осталось. Но я сама не люблю молочные продукты, употребляю их редко и в крайне небольшом количестве, поэтому не думала, что с нами такое может случиться. На цельное молоко и сливочное масло у меня рвотный рефлекс. После других молочных продуктов, в том числе и после мороженого, меня тошнит. Так что молочное было в моем рационе в виде одной столовой ложки сметаны в супе, творожка раз в неделю, сыра в бутербродах, курица, маринованная в сметане и т.п. Также, были блины на молочной смеси, на которую я хотела перевести дочку, но она от нее отказалась, ну, и всякие магазинные печеньки. И вот как-то в её почти 8 месяцев у неё начался жидкий стул, после каждого кормления. Ребёнок весёлый, бодрый, температуры нет. Мы почти полностью на ГВ, т.к. прикорм у нас не шёл. Ну, думаю, на зубы, слюни текут ручьем. Два дня жидкий стул, потом два дня не было, потом снова жидкий стул два дня и вот на третий день меняю подгузник, а там кровь, точнее такие огромные кровяные прожилки внутри прозрачной слизи. Пока я решала, что делать, дочка сходила ещё раз и опять с кровью. Я в слезы, скорее не от беспокойства (интуиция), а от ужаса от того, через что придётся пройти, вызываю скорую. Приезжает парнишка и девушка из какой-то близлежащей республики. Сказали, что это острая кишечная инфекция, едем в больницу. Приезжаем в больницу, у дочки берут мазок. Потом приходит врач, осматривает её с сомнением, ребёнок весёлый и бодрый. Но, посмотрев подгузник, который я взяла с собой, сразу заявила, что это острая кишечная инфекция, нужно госпитализироваться… Спрашиваю, какие планы по обследованию. Врач говорит, мы взяли мазок на бак-посев, анализ будет готов через 4 дня, пока что колим антибиотики, пьём смекту. Спрашиваю, погодите, а что, анализ ждать не будем??? Может это не инфекция. Но врач сказала, что при такой крови никаких вариантов. Я сказала, что против антибиотиков, врач такая, ок, пишите отказ, но в таком случае мы не несем ответственности за жизнь и здоровье вашего ребёнка. Будете пить смекту. Она ушла, а я сижу и вспоминаю, как месяц назад мне стукнуло в голову выпить стакан кефира, а на утро весь подгузник был в мелких кровяных прожилках. Я тогда подумала, что ну бывает, реакция на молочку, и не забила тревогу, а продолжила питаться, как раньше. И вот я сижу в приёмном покое инфекционного отделения детской городской больницы и думаю, а хочу ли я ложиться в инфекционку, чтобы пить смекту от возможно очень сильной аллергии на коровий белок??? Ведь с утра я съела много блинов на молочной смеси. Муж начал ругаться и требовать, чтобы я согласилась, но я сидела и писала отказ. Пришла врач, начала давить, мол, знаете ли вы, что такое обезвозживание, желудочное кровоточение и всякие другие страшные слова. Мы вышли из приемного отделения, муж злой, я ему говорю последний свой аргумент «Просто поверь мне! Просто потому что Я ТАК ЧУВСТВУЮ! я мама, я не хочу своему ребёнку нанести вред». В тот же вечер мы сходили на приём в платную клинику к педиатру — аллергологу, на утро сдали клинический анализ крови, кровь на аллергены, кал (копрограмму и копроцитограмму), мочу, мазок на бак-посев. Через 2 недели пошли к аллергологу, которая по всем нашим анализам подтвердила, что аллергия есть. При том, что анализы на аллергены оказались нулевыми. Врач сказала, что у детей до 3 лет они не информативны. Бак-посев, как я и думала, был чистый. В кале были повышены лейкоциты и эозинофилы. А клинический анализ крови был в полном порядке, даже лейкоциты не повышены. Оказывается, что жидкий стул тоже может быть признаком аллергии. Кровяные прожилки встречаются не часто при аллергии на БКМ, но бывает и она очень удивилась, что в больнице об этом не знают. Вот такая наша история. Сейчас мы на строжайшей безмолочной диете. Врачи крайне не рекомендуют в нашем случае никаких экспериментов со смесями. Я намерена сохранить ГВ. Аллерголог сказала, что к 2м, максимум к 3м годам детки эту аллергию перерастают и, цитата врача «Пожалуйста, не испортите мне ребенка»))) это к тому, чтобы я ещё минимум год не проводила экспериментов с продуктами и смесями и дала организму перерасти эту аллергию. Любой неудачный эксперимент сильно отбросит нас назад.
Комментарии
Посмотреть комментарии
Комментарии
Источник
Про аллергию на белок коровьего молока. Кровь в стуле младенца.
Статья Барской Лины
Аллергия на белок коровьего молока (АБКМ)- один из частых спекулятивных диагнозов, как и непереносимость лактозы, популярный у педиатров и у производителей смесей. Ибо это повод в очередной раз напугать маму и заставить ее перейти на смесь.
Аллергия на коровье молоко может быть классифицирована как IgE-опосредованная с немедленным началом и не IgE-опосредованная отсроченное началом. Тут пойдет речь об не IgE-опосредованной ситуации.
Встречается эта особенность у 1,8% — 7,5% младенцев в течение первого года жизни и к 6 -12 месяцам постепенно проходит.
Самый частый вариант проявления АБКМ — это явления связанные с присутствием в стуле примеси крови, при этом малыш совершенно здоров и прекрасно набирает в весе. Аллергический проктоколит, вызванный пищевыми белками, ранее известный как аллергический или эозинофильный проктоколит, или «непереносимость белка»), является частой причиной ректального кровотечения у здорового малыша. Это заболевание обычно начинается в первые недели жизни и в большинстве случаев проходит к концу младенчества. Он характеризуется воспалением дистального отдела толстой кишки в ответ на один или несколько пищевых белков по механизму, в котором не задействован иммуноглобулин Е (IgE). Коровье молоко и соевый белок в рационе мамы или присутствие их в смеси являются наиболее распространенными провокаторами. Связь симптомов с пищевыми белковыми антигенами подтверждается объективным улучшением после отмены подозреваемого пищевого антигена и, в некоторых случаях, рецидива после последующего орального введения вновь.
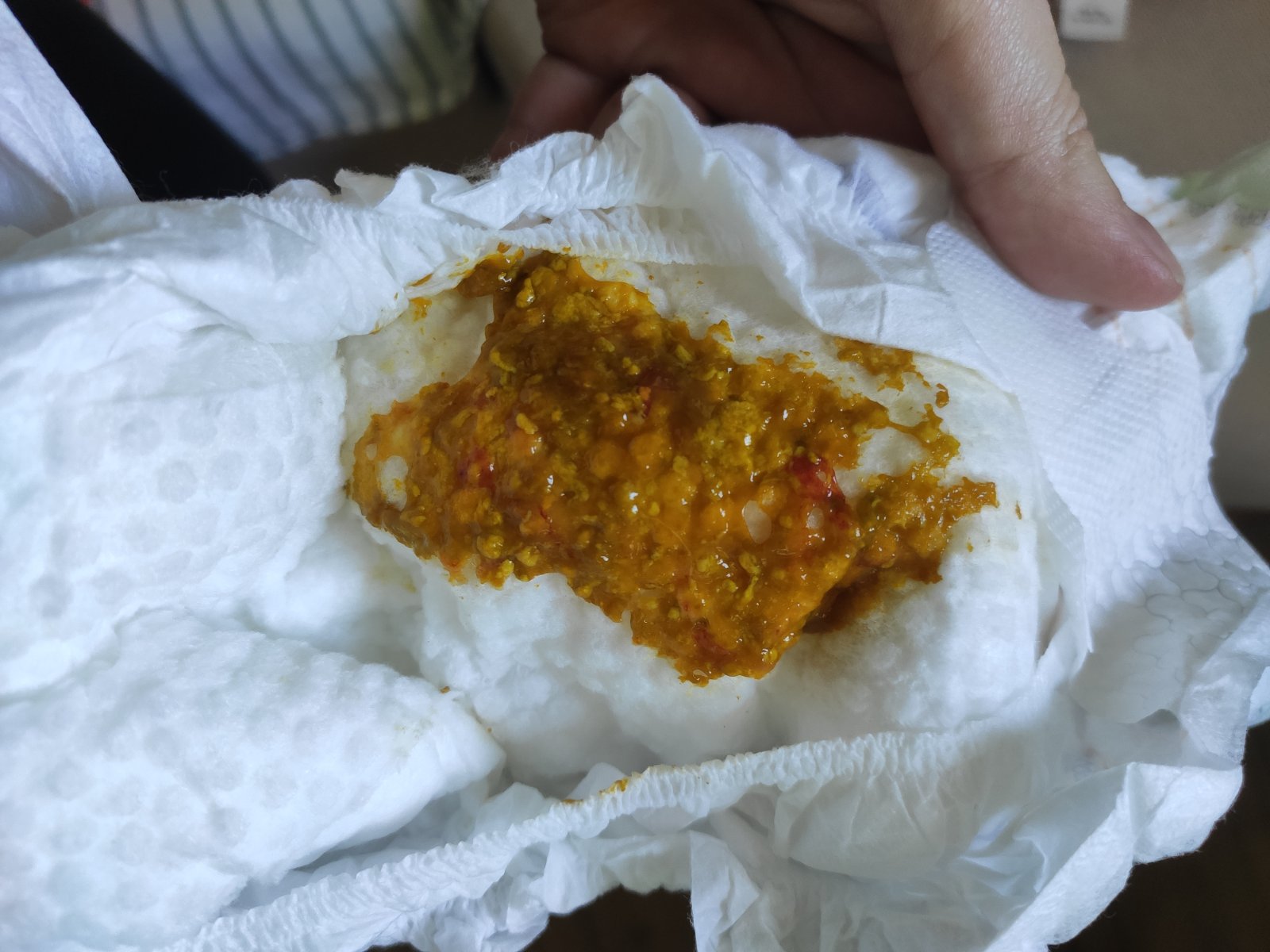 Прожилки крови в стуле младенца
Прожилки крови в стуле младенца
Еще одно состояние, но более страшное и опасное- синдром пищевого протеин-индуцированного энтероколита (FPIES) — это пищевая гиперчувствительность желудочно-кишечного тракта, не связанная с иммуноглобулином Е (IgE), которая проявляется в виде обильной, повторяющейся рвоты, иногда с диареей, приводящей к дегидратации и вялости, или хронической водянистой диарее с перемежающейся рвотой, приводящей к потере веса, нарушению развития, дегидратации и метаболическим нарушениям. Эта болезнь в первую очередь поражает младенцев и чаще всего вызвана непосредственно коровьим молоком (CM) или соевым белком, хотя другие продукты могут быть триггерами. Именно по этой причине цельное коровье молоко в составе прикорма раньше 1 года не приветствуется. Ребенок обычно в тяжелом состоянии и требует интенсивной терапии.
FPIES может также быть вызван твердой пищей, включая зерновые (рис, овес, ячмень, кукуруза, пшеница); мясо и птица (говядина, курица, индейка); яйца (яичный белок); овощи и фрукты (белый картофель, сладкий картофель, тыква, фасоль, грибы, бананы, яблоки, помидоры); бобовые (арахис, зеленый горошек, чечевица); морепродукты (рыба, ракообразные, моллюски); семена (кунжут); и пробиотиком на основе Saccharomyces boulardii. Но тем не менее это не значит, что всем детям надо эти продукты не давать. Даже наоборот. Современная позиция по прикорму предполагает более раннее введение так называемых облигатных аллергенов.
Что радует, FPIES у детей, находящихся исключительно на грудном вскармливании, встречается редко, что свидетельствует о защитной роли грудного вскармливания, которая может быть связана с предварительно переваренными и частично обработанными пищевыми аллергенами, а также с наличием TGF-бета и IgA в материнском молоке. В литературе сообщалось только о нескольких случаях такого состояния у детей на исключительно грудном вскармливании, и в литературе нет сообщений о соевом FPIES у детей на исключительно ГВ. О FPIES к козьему молоку сообщалось не раз.
Что в таких случаях предлагает UP-to- и авторитетные руководства большинства педиатрических ассоциаций в качестве последующей тактики:
- Грудное вскармливание не прекращается
- маме предлагается элиминационная диета с исключением продуктов из молока и говядины. через 1 -2 месяца мама может попробовать потихоньку вернуть себе полноценное питание. во время соблюдения диеты очень важно получать полноценный рацион по кальцию и фосфору.
- дети на искусственном вскармливании могут быть переведены на высокогидролизированные смеси. Редко необходимы смеси на базе аминокислот.
- никаких смесей на базе козьего молока в рекомендациях иностранных ассоциаций педиатров (Американской, Австралийской, Европейской и др.) нет и в помине.
статья подготовлена на базе материалов Up-to- и не ставит целью научить родителей лечить и диагностировать, нет задачи обсудить смеси, мало того комментарии с конкретными марками смесей будут удалены. Задача научить отличить верную тактику от лживой. вот и все.
Растите здоровенькими!
Источник
Кровь в стуле грудничка
анонимно, Женщина
Здравствуйте! Ребёнок — девочка. Родилась ровно в 40 недель, КС (из-за симфизита у меня). 8/9 по ангар, 53 см 4330 гр. Один раз, пока я была в реанимации, давали ребёнку смесь, потом полное ГВ. При выписке детей почему то не взвешивали, поэтому не знаю, сколько прибавили в 1 месяц от нижней границы. На взвешивании в 1 месяц было +200 от веса при рождении. Стала кормить чаще, сцеживаться и т.д. в итоге за последний месяц прибавка 590гр и 5 см роста. С рождения была такая особенность: ребёнок лежит и как будто молоко поднимается по пищеводу, как при рвоте, доходит до горла и она начинает булькая и слегка давясь это все заглатывать обратно. Так сохраняется до сих пор. Во время кормления всегда заглатывают очень много воздуха и беспокоится у груди, пока не отрыгнешь её. И воздуха вообще всегда много внутри, постоянно нужно носить столбиком. Месяц назад (через 5 недель от рождения) в кале увидела прожилки крови. До этого переболела вирусом (температура до 38 поднималась разово и насморк) на второй день вируса сдавали кровь. Фото прилагаю. Кровь была как ниточки 3-4 мм. И миллиметровые точки крови. Сдали копрограмму: Кал на углеводы 0.55 при норме 0-0.25 Неоформленный, жидкий, жёлтый, слегка кислый запах, слизь — немного. РН 6.0 при норме до 5.8. Скрытая кровь не обнаружена. Реакция на билирубин положительная, стеркобилин и белок — отрицательно. Мышечные волокна, соединительная ткань, жирные кислоты, нейтральный жир, соли жирных кислот, растительная клетчатка, крахмал, цилиндрический эпителий, эритроциты- не обнаружены. Лейкоциты — 5-6. Йодофильная флора, амёбы, гельминты не обнаружены. Вызвали педиатра. Она сказала, что это проявление пищевой аллергии на то, что я съела. ФАК про проктит БКМ читала. Но дело в том, что я молочку не ела после выхода из роддома, где не было безмолочной еды. Ела только топлёное масло, так как вроде бы в нем только жир, без белка. Но убрала и его. Говядину не ела. С тех пор прошёл месяц, кровь то есть точками, то иногда прям тяжи крови, преимуществмногов слизи. Кал иногда горчичный и без слизи почти, иногда зелёный и слизи много. По ощущениям, за этот месяц крови стало больше. Сходили к гастроэнтерологу. Диагноз на основании анализов вышеприведённых и анализа на дисбактериоз- аллергический энтероколит. ФАК про дисбактериоз читала, но сдала на всякий случай. Из не нормы — клебсиелла 10в9 степени, при норме 10в4. Я полностью согласна, что лечить анализы не нужно, но тут явно есть жалобы и кровь. При том, что месяц никакой молочко нет в меню. Насколько я прочла, клебсиелла может давать кровь в кале. Назначили 2 недели сорбентов и мне и дочке и потом, если не будет улучшений на диете гипоалергенной ( а я её и так соблюдала после выхода из роддома, так как старшая дочь атопик и явно реагирует на молочное), то клебсиеллезный бактериофаг в возрастной дозировке 10 дней. К нему определена чувствительность по анализу. Хирург давит, что месяц кровь в кале уже, нужно спасать ребёнка и делать колоноскопию, смотреть полипы, есть ли проблемы с артериями и капилярами и т.д. Я прочла все на эту тему здесь на форуме. В статье об аллергии на БКМ написано, что если эллиминационная диета не даёт эффект, то рекомендуется колоноскопия. Сколько надо ждать времени, прежде чем определить эффективность диеты? Неделю назад на основании той же статьи ещё убрала глютен и кукурузу. Четыре дня назад заметила, что нащечке красное явно аллергичное пятно. Одновременно с этим в стуле стало много слизи зелёной и прожилки крови значительно. Проанализировали питание: за два дня до этого ела два дня много гречки и яблок. Убрала и гречку и яблоки. Пятно стало бледнеть, сейчас почти прошло. Слизь и зелень ушли из стула почти. Крови не было 2 дня, но на третий снова появилась. Сейчас пока ем только рис, картошку и индейку. В целом ребёнок вполне здоровым и веселым выглядит. Беспокоится и покрикивает, когда наглотается воздух и надо срыгнуть. Когда какает, натуживается и рычит от усилий. Кал последние 2 дня жидкий, горчичный, слизь пропала вроде. Но крови есть включения. Щечка побледнела, но не до конца. Сделали УЗИ внутренних органов. Везде норма В связи с этим всем вопросы: 1. Сколько времени должно пройти на элиминационной диете, чтобы сделать какой то вывод об аллергичной природе крови в стуле или её отсутствии? Правильно ли я понимаю, что аллергия может быть не только на белок мяса или молока, но и на белок гречки или яблока? 2. Стоит ли мне или дочке сдать кровь на IgG или IgE пищевые панели или ещё какой то анализ на аллергию? 2. Через какое время нужно делать колоноскопию, если диета не будет помогать? И стоит ли её делать в нашем случае? Может быть есть какие то анализы, которые стоит сделать сначала? Я лично очень боюсь, что это НЯК или болезнь Крона(( как их можно опосредованно продиагностировать без колоноскопии? 3. В чем опасность колоноскопии и наркоза для грудничка? И педиатр и гастроэнтеролог отговаривают её делать, мотивируя осложнениями. Какими толком не говорят. Хирург же пугает, что можем потерять время на лечение, если это не аллергия. 4. Можете ли вы порекомендовать учреждение или лучше конкретного врача в Москве, который мог бы помочь в данной ситуации? 5. Если это не аллергия, то какие варианты стоит проверять? Полипы НЯК, болезнь Крона Что ещё? И вот свежая копрограмма пришла, делали вчера: МАКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ КАЛА Форма неоформленный Смотри текст Дети: грудное вскармливание — неоформленный искусственное вскармливание — неоформленный Консистенция жидкая Смотри текст Дети: грудное вскармливание — клейкая, вязкая искусственное вскармливание — замазкообразная Цвет желто-зеленый Смотри текст Дети: грудное вскармливание — золотисто-желтый, желто-зеленый искусственное вскармливание — желто-коричневый Запах слегка кислый Дети: грудное вскармливание — слегка кислый искусственное вскармливание — гнилостный Слизь немного Смотри текст грудное вскармливание -не обнаружена или немного искусственное вскармливание — не обнаружена или немного Остатки непереваренной пищи отсутствуют ХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ КАЛА Реакция pH 6.0 Смотри текст Дети: грудное вскармливание — 4.8-5.8 искусственное вскармливание — 6.8-7.5 Реакция на скрытую кровь не обнаружена не обнаружена Реакция на билирубин положительная отрицательная (Смотри текст) Дети: грудное вскармливание — положительная искусственное вскармливание — положительная Реакция на стеркобилин отрицательная отрицательная Реакция на белок отрицательная отрицательная МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ КАЛА Мышечные волокна с исчерченностью не обнаружены не обнаружены МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ КАЛА Мышечные волокна без исчерченности не обнаружены Смотри текст грудное вскармливание -не обнаружены искусственное вскармливание — не обнаружены или немного Соединительная ткань не обнаружена не обнаружена Жирные кислоты немного Смотри текст грудное вскармливание — кристаллы жирных кислот в небольшом количестве искусственное вскармливание — кристаллы жирных кислот в небольшом количестве Жир нейтральный не обнаружен Смотри текст грудное вскармливание — капли искусственное вскармливание — немного Соли жирных кислот (мыла) немного немного Растительная клетчатка неперевариваемая не обнаружена допускается Растительная клетчатка перевариваемая не обнаружена Смотри текст Дети: грудное вскармливание — не обнаружена искусственное вскармливание — не обнаружена Крахмал внеклеточный не обнаружен не обнаружен Крахмал внутриклеточный не обнаружен не обнаружен ЭЛЕМЕНТЫ СЛИЗИСТОЙ ОБОЛОЧКИ КИШЕЧНИКА Цилиндрический эпителий не обнаружен не обнаружен Лейкоциты по слизи 4-8 Смотри текст грудное вскармливание — единичные искусственное вскармливание — единичные Эритроциты по слизи 0-1 не обнаружены КРИСТАЛЛЫ Кристаллы Шарко-Лейдена не обнаружены не обнаружены Кристаллы гематоидина не обнаружены не обнаружены Кристаллы солей (другие) не обнаружены не обнаружены МИКРОФЛОРА, ПРОСТЕЙШИЕ, ЯЙЦА ГЕЛЬМИНТОВ Йодофильная флора нормальная немного не обнаружена или немного Йодофильная флора патологическая умеренно не обнаружена Дрожжевые грибы не обнаружены не обнаружены Blastocystis hominis (непат. споровик) не обнаружен не обнаружен Chilomastix mesnill не обнаружены может присутствовать Entamoeba coli (кишечная амеба) не обнаружена не обнаружена Endolimax nana (карликовая амеба) не обнаружена не обнаружена Jodamoeba butschlii (йодамеба Бючли) не обнаружена не обнаружена Яйца гельминтов не обнаружены не обнаружены В данный момент 5ый день принимаем клебсиеллезный бактериофаг
Источник
Гастроинтестинальная аллергия у детей
 Гастроинтестинальная аллергия — это поражение желудочно-кишечного тракта аллергической природы, которое занимает второе место среди патологии, связанной с пищевой аллергией [1, 2].
Гастроинтестинальная аллергия — это поражение желудочно-кишечного тракта аллергической природы, которое занимает второе место среди патологии, связанной с пищевой аллергией [1, 2].
Гастроинтестинальную аллергию вызывают пищевые аллергены.
На первом месте стоит аллергия к белкам коровьего молока, которое содержит до 15 антигенов, из них наиболее активны αS1-казеин, γ-казеин. На втором месте — белок куриного яйца. На третьем месте — рыба и морепродукты.
Из пищевых волокон растительного происхождения играют роль такие злаки, как пшеница, рожь, овес, греча. В настоящее время много реакций на рис и сою. Аллергические реакции могут вызывать фрукты (цитрусовые, яблоки, бананы и др.), ягоды (малина, смородина и др.), овощи (помидоры, морковь, свекла).
Факторы риска развития гастроинтестинальной аллергии
К факторам риска по развитию гастроинтестинальной аллергии относят:
- генетические факторы — повышенная частота антигенов HLA-B8 и DW3;
- антенатальные факторы, приводящие к внутриутробной сенсибилизации плода: злоупотребление беременной облигатными аллергенами, ОРВИ, применение антибиотиков, профессиональные вредности и др.;
- роды путем кесарева сечения, что приводит к нарушению микрофлоры кишечника;
- раннее искусственное вскармливание;
- гигиенические факторы: снижение антигенной микробной нагрузки в связи с малочисленностью семьи и улучшением жизненных условий.
В основе развития гастроинтестинальной пищевой аллергии лежит:
- снижение оральной толерантности к пищевым аллергенам;
- аллергическая реакция в желудочно-кишечном тракте;
- развитие аллергического воспаления в слизистой оболочке желудочно-кишечного тракта.
Причины снижения оральной толерантности к пищевым аллергенам:
У детей раннего возраста:
- функциональная незрелость, в том числе ферментативная недостаточность;
- недостаточность секреторного IgA;
- избыточный кишечный антигенный контакт;
- иммуносупрессивное воздействие перенесенных вирусных инфекций.
У детей старшего возраста:
- следствие воздействия кишечных ирритантов, гельминтов, кишечного кандидоза.
Типы аллергических реакций, вызывающих гастроинтестинальную аллергию:
- IgE-опосредованные;
- не-IgE-опосредованные;
- иммунокомплексные и клеточно-опосредованные.
В ответ на аллерген происходит активация Т-хелперов 2-го типа — Th2-клеток, которые выделяют интерлейкины IL4, IL5 и IL13, переключающие В-лимфоцит на гиперпродукцию IgE. IgE фиксируется на клетках-мишенях: тучных клетках, базофилах. При повторном поступлении аллергена происходит реакция антиген-антитело, выделение преформированных медиаторов (гистамин и др.) и синтез новых (лейкотриены, простагландины), которые вызывают раннюю и позднюю фазы аллергической реакции. В раннюю фазу аллергической реакции происходит действие медиаторов на слизистую оболочек желудочно-кишечного тракта, которая является в данном случае шоковым органом. Медиаторы вызывают спазм гладкой мускулатуры (кишечные колики, боли в животе), гиперсекрецию слизи (рвота, диарея) и отек слизистой оболочки желудочно-кишечного тракта. В позднюю фазу аллергической реакции отмечается миграция в очаг воспаления эозинофилов, активированных Т-лифмоцитов, выработка провоспалительных цитокинов, что поддерживает хроническое аллергическое воспаление в слизистой оболочке желудочно-кишечного тракта [3-6].
Реже в патогенезе гастроинтестинальной аллергии могут иметь место не-IgE-опосредованные аллергические реакции:
- Иммунокомплексные реакции — в ответ на аллерген синтезируются IgG, IgM, образуются иммунные комплексы, активируется комплемент, что приводит к выделению медиаторов аллергии, развитию иммунного воспаления в ЖКТ.
- Клеточно-опосредованные реакции — образуются сенсибилизированные Т-лимфоциты, выделяющие цитокины, приводящие к аллергическому воспалению.
По не-IgE-опосредованному типу развиваются: энтероколит на пищевой белок, проктит.
Имеется зависимость клинических проявления гастроинтестинальной аллергии от уровня сенсибилизации и возраста ребенка.
Формы гастроинтестинальной аллергии
В зависимости от уровня сенсибилизации выделяют следующие формы гастроинтестинальной аллергии:
Оральный аллергический синдром
- аллергический эзофагит;
- аллергичеcкий гастрит;
- кишечная колика;
- аллергическая энтеропатия;
- аллергический колит;
- признаки хейлита, гингивита, глоссита: отечность губ, слизистой оболочки полости рта, языка;
- рецидивирующего афтозного стоматита.
Аллергический эзофагит
У детей раннего возраста:
- напоминает клинику пилороспазма: рвота в течение одного часа после кормления;
- выраженный болевой синдром во время приема пищи.
У детей старшего возраста:
- ощущение онемения, жжения по ходу пищевода;
- боли в горле и за грудиной;
- затруднение глотания из-за дискинезии и отека пищевода.
Аллергический гастрит
При аллергическом гастрите через несколько минут после приема аллергена:
- схваткообразные боли в эпигастрии;
- рецидивирующая рвота.
Аллергическая энтеропатия
Рецидивирующая диарея, возникающая после приема пищевого аллергена.
Кишечная колика
- начало приступа после кормления пищевым аллергеном;
- громкий пронзительный крик;
- покраснение лица, бледность носогубного треугольника;
- живот вздут и напряжен, ноги подтянуты к животу, стопы холодные;
- руки прижаты к туловищу.
Аллергический колит
- боли в животе через 12-36 ч после приема пищи;
- наличие в стуле стекловидной слизи;
- ректальное кровотечение — гемоколит.
Тяжелые формы гастроинтестинальной аллергии
К тяжелым формам гастроинтестинальной аллергии относят аллергический гастроэнтероколит с такими клиническими симптомами, как:
- многократная рвота;
- вздутие живота;
- частый жидкий стул;
- большое количество слизи и крови;
У детей старшего возраста длительное антигенное раздражение слизистой оболочки желудочно-кишечного тракта может приводить к формированию язв.
Особенности гастроинтестинальной аллергии
Особенностями гастроинтестинальной аллергии у детей являются:
У детей до 3 лет:
- боли в животе (у детей грудного возраста чаще кишечные колики);
- метеоризм;
- неустойчивый стул (до 5-6 раз в сутки, разжижен с примесью слизи, иногда крови);
- срыгивания, рвота;
- явные и скрытые кишечные кровотечения, приводящие к анемии;
- симптомы связаны с приемом пищевых аллергенов и исчезают после устранения их из рациона питания.
У детей от 3 до 6 лет:
- более выражены симптомы желудочной диспепсии: изжога, тошнота, рвота;
- реже, чем в раннем возрасте, возникают симптомы кишечной диспепсии: метеоризм и диарея;
- абдоминальные боли менее интенсивные, чем у детей грудного возраста;
- симптомы связаны с приемом пищевых аллергенов и исчезают после устранения их из рациона питания.
У детей школьного возраста:
- клиническая картина имеет более стертый характер;
- наиболее часто наблюдаются абдоминальные боли;
- проявления желудочной диспепсии (отрыжка, изжога, тошнота);
- проявления кишечной диспепсии (запоры);
- снижение аппетита и полное отвращение к продукту, вызвавшему аллергический процесс.
Диагностика гастроинтестинальной аллергии
При диагностике гастроинтестинальной [7, 8] аллергии необходимы:
1. Сбор аллергологического анамнеза:
- наследственная отягощенность по аллергии;
- наличие у ребенка кожных или респираторных форм аллергии.
2. Определение клинических особенностей:
- связь заболевания с пищевыми аллергенами;
- абдоминальные боли, кишечные колики;
- диспептические явления (рвота, жидкий стул с прозрачной слизью и кровью);
- нормальная температура тела, отсутствие интоксикации;
- положительная динамика после элиминации аллергена и назначения антигистаминных препаратов.
3. Лабораторные методы исследования включают:
- общий анализ крови — эозинофилия;
- копрограмма — в кале светлая слизь и эритроциты;
- эндоскопия: пищевод, желудок, двенадцатиперстная кишка — бледная слизистая оболочка, слизь, симптом манной крупы, линейные бороздки;
- гистология ≥ 20 эозинофилов в поле зрения.
4. Специфическое аллергологическое обследование:
- кожные тесты с пищевыми аллергенами (скарификационные, prik-test);
- определение общего IgE;
- определение аллергенспецифических IgE и IgG4.
Лечение гастроинтестинальной аллергии
Лечение гастроинтестинальной аллергии включает:
- диетотерапию с элиминацией причинно-значимых аллергенов (исключаются высокосенсибилизирующие и индивидуально непереносимые продукты);
- фармакотерапию:
- антигистаминные средства;
- мембраностабилизаторы;
- энтеросорбенты;
- ферменты.
Диетотерапия в грудном возрасте
При естественном вскармливании: строгая гипоаллергенная диета матери. Из рациона питания исключаются продукты с высокой сенсибилизирующей активностью и индивидуально непереносимые продукты.
При искусственном вскармливании назначаются только лечебные смеси:
- белковые гидролизаты: полные — сывороточные и казеиновые;
- соевые смеси используют у детей старше 6 месяцев. Их применение ограничено, поскольку к ним быстро развивается сенсибилизация;
- смеси на основе новозеландского козьего молока: Нэнни классика с рождения до 1 года, Нэнни 1 с пребиотиками для детей от 0 до 6 месяцев, Нэнни 2 с пребиотиками для детей от 6 месяцев до 1 года, Нэнни 3 — для детей старше 1 года.
Имеются отличия белкового состава новозеландского козьего молока от коровьего молока. В нем практически отсутствует αS1-казеин, основным казеиновым белком является β-казеин. Такая пропорция близка к составу женского молока. В желудке образуется менее плотный сгусток. Его переваривание значительно облегчается. Формирование мягкого казеинового сгустка ускоряет расщепление сывороточных белков. Полное переваривание белков козьего молока объясняет низкий риск развития аллергических реакций при употреблении новозеландского козьего молока.
Преимущества смесей новозеландского козьего молока:
- практически отсутствует αS1-казеин, являющийся основным белком коровьего молока, вызывающим аллергические реакции;
- не содержит сахарозы и глюкозы;
- не содержит вкусовых добавок и красителей;
- по составу смеси Нэнни для детей с рождения максимально приближены к женскому молоку.
Противопоказания к назначению смесей Нэнни:
- лактазная недостаточность;
- аллергия на козье молоко;
- при иммунологическом обследовании диагностированная сенсибилизация к белкам козьего молока.
Особенности введения прикорма детям с гастроинтестинальной аллергией
Особенности введения прикорма детям с гастроинтестинальной аллергией:
- прикорм вводится не ранее 5 месяцев;
- овощное пюре только монокомпонентное;
- каши безмолочные гипоаллергенные, например гречневая, рисовая, кукурузная. При отсутствии аллергии на белки козьего молока рекомендуются гречневая и рисовая Бибикаши на основе новозеланского козьего молока;
- мясо кролика, конины, индейки, свинины, баранины, говядины.
Примерное меню ребенка 7 месяцев, больного пищевой аллергией, находящегося на искусственном вскармливании:
- 6 ч. Смесь Нэнни 2 с пребиотиками 200 мл.
- 10 ч. Гречневая Бибикаша 200 мл.
- 14 ч. Овощное пюре из кабачков 150 мл, мясное пюре (мясо кролика) 50 г.
- 18 ч. Смесь Нэнни 2 с пребиотиками 200 мл.
- 22 ч. Смесь Нэнни 2 с пребиотиками 200 мл.
Детям грудного возраста не рекомендуется цельное козье молоко. Это неадаптированный продукт. В нем слишком высокий уровень минеральных веществ, что является повышенной нагрузкой на пищеварительную систему и почки ребенка, и недостаточное количество витаминов и особенно фолиевой кислоты, что может быть причиной развития мегалобластной анемии.
Фармакотерапия
Антигистаминные препараты: с 1-месячного возраста — Фенистил (капли), Супрастин (таблетки) 2-3 раза в день, с 6 месяцев — Зиртек (капли) — 1 раз в день, с 1 года — Эриус (сироп) 1 раз в день. Курс лечения 2-3 недели.
Мембраностабилизаторы в периоде ремиссии — Кетотифен 2 раза в день, Налкром 3-4 раза в день. Курс лечения 2-3 месяца.
Энтеросорбенты. В периоде обострении 10-14 дней — Энтеросгель (паста, гель) 2-3 раза в день, Смекта, Фильтрум, Лактофильтрум.
Ферменты — Креон, Мезим форте, Панцитрат 2-3 недели.
Симптоматическая терапия: при рвоте — Мотилиум, при метеоризме, кишечных коликах — Эспумизан, Саб симплекс.
Профилактика гастроинтестинальной аллергии
В группах риска по развитию пищевой аллергии, в которую включаются дети, имеющие семейную отягощенность по аллергическим заболеваниям, рекомендуется:
- соблюдение беременной и во время лактации рациональной диеты. При наличии у беременной аллергической реакции из диеты исключают высокоаллергенные продукты;
- устранение профессиональной вредности;
- прекращение курения;
- грудное вскармливание как минимум до 4-6 месяцев жизни;
- не рекомендуется раннее (до 4 месяцев жизни) введение прикорма;
- при невозможности грудного вскармливания детям из группы риска по развитию аллергических заболеваний рекомендуется использовать частичные гидролизаты белка или смеси Нэнни на основе козьего молока: Нэнни классика, Нэнни 1 с пребиотиками, Нэнни 2 с пребиотиками, Нэнни 3;
- формирование толерантности ребенка к действию распространенных аллергенов.
Литература
- Баранов А. А., Балаболкин И. И., Субботина О. А. Гастроинтестинальная пищевая аллергия у детей. М.: Издательский дом «Династия». 2002. 180 с.
- Хаитов Р. М., Пинегин Б. В. Оценка иммунного статуса человека в норме и при патологии // Иммунология. 2001. № 4. С. 4-6.
- Gómez-Llorente C., Muñoz S., Gil A. Role of Toll-like receptors in the development of immunotolerance ted by probiotics // Proc Nutr Soc. 2010, Aug; 69 (3): 381-389. Epub 2010 Apr 23.
- Shanahan F. Nutrient tasting and aling mechanisms in the gut V. Mechanisms of immunologic sensation of intestinal contents // Am J Physiol Gastrointest Liver Physiol. 2000, Feb; 278 (2): G191-196.
- Van der Sluys Veer A., Biemond I., Verspaget H. W. et al. Faecal parameters in the assessment of activity in inflammatory bowel disease // Scand J Gastroenterol. 1999; 34 (Suppl 230): 106-110.
- Mantis N. J., Forbes S. J. Secretory IgA: arresting microbial pathogens at epithelial borders // Immunol Invest. 2010; 39 (4-5): 383-406. Review.
- Brandtzaeg P. Up on mucosal immunoglobulin A in gastrointestinal disease // Curr Opin Gastroenterol. 2010, Nov; 26 (6): 554-563.
- Chahine B. G., Bahna S. L. The role of the gut mucosal immunity in the development of tolerance versus development of allergy to food // Curr Opin Allergy Clin Immunol. 2010, Aug; 10 (4): 394-399.
Т. Г. Маланичева*, 1, доктор медицинских наук, профессор
Н. В. Зиатдинова*, кандидат медицинских наук
С. Н. Денисова**, доктор медицинских наук
* ГБОУ ВПО КГМУ МЗ РФ, Казань
** ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
1 Контактная информация: tgmal@mail.ru
Источник