Лечение аллергии у детей
Содержание статьи
Современная ситуация в мире характеризуется значительным ростом заболеваемости аллергической патологией. За последнее десятилетие количество детей с аллергической патологией стало в 2 раза больше. Помимо этого, увеличилось количество больных с тяжелыми формами аллергии. Это диктует необходимость более усовершенствованного подхода к диагностике и лечению аллергии в детском возрасте.
Аллергия — это чрезмерная, повышенная реакция иммунной системы на аллерген. Стоит отметить, что такая чрезмерная реакция развивается при повторных контактах с аллергеном. Аллергия зачастую развивается у лиц с наследственной предрасположенностью, то есть передается по наследству.
Характерной особенностью аллергии в детском возрасте является стадийность развития аллергической патологии. Существует такое понятие, как «атопический марш». Атопический марш — это естественное развитие атопических (аллергических) заболеваний, когда более легкая аллергическая патология переходит в более тяжелую. Как правило, развитие атопического марша начинается с пищевой аллергии и проявлений атопического дерматита. В дальнейшем у детей может развиться аллергический ринит и бронхиальная астма. Поэтому очень важно обращать внимание родителей на проявления аллергии у детей раннего возраста, что поможет более раннему выявлению патологии, адекватному лечению и профилактике развития более серьезных патологий.
Помимо атопического дерматита, аллергического ринита, бронхиальной астмы у детей довольно часто встречается крапивница и отек Квинке. Наиболее страшным, жизнеугрожающим состоянием при аллергии является анафилактический шок. Далее рассмотрим клинические проявления каждой из форм аллергии, а также разберем основные методы лечения указанных заболеваний.
То, как будет проявляться и развиваться аллергия зависит от возрастной категории ребенка.
Симптомы аллергии у детей
Для каждой формы аллергии характерны определенные симптомы. Как выглядит аллергия у детей разной возрастной категории рассмотрит ниже.
Для атопического дерматита характерно:
- Зуд.
- Типичная сыпь: для детей раннего возраста — покраснение, узелки, пузырьки с локализацией на лице и разгибательных поверхностях конечностей. Для детей старшего возраста — узелки, сухость кожи на симметричных участках сгибательных поверхностях конечностей.
- Хроническое рецидивирующее течение.
- Начало заболевания в раннем возрасте (как правило, до 2-х лет)
- Отягощенность по аллергии в семье.
Также могут встречаться такие проявления, как:
- Сухость кожи.
- Склонность к инфицированию кожи.
- Локализация воспаления на кистях и стопах.
- Воспаление глаз (конъюнктивит).
- Темные круги вокруг глаз.
- Зуд при потоотделении и др.
Для аллергического ринита типичны такие симптомы, как:
- Зуд носа.
- Чихание.
- Отделяемое из носа.
- Дети постоянно чешут нос, морщат его.
- Темные круги вокруг глаз.
- Может быть зуд век, слезотечение.
- Повышенная чувствительность к охлаждению, пыли, резким запахам.
Бронхиальная астма у детей проявляется такими симптомами, как:
- Периодически повторяющиеся приступы удушья. Приступ чаще всего развивается ночью. Ребенок испытывает затруднения при дыхании (тяжело сделать выдох). Малыш принимает вынужденное положение в кровати — сидя с опорой руками. Также характерно шумное свистящее дыхание.
- У детей раннего возраста основным проявлением, может быть, свистящий удлиненный выдох, а также влажный приступообразный кашель с неоткашливаемой мокротой.
Развитие крапивницы и отека Квинке сопровождается развитием таких симптомов, как:
- Чувство жара.
- Кожный зуд.
- Изменения кожи, как после ожога крапивой. Размеры сыпи могут быть разных размеров, иметь разнообразную форму, нередко сливаются между собой. Цвет сыпи от бледно-розового до красного. Высыпания могут располагаться на любых участках тела и слизистых оболочках. Чаще всего на животе, спине, груди, бедрах.
- Лихорадка, повышенная возбудимость малыша.
- При развитии отека Квинке характерно появление ограниченного отека в области губ, ушных раковин, шеи, кистей, стоп, верхних дыхательных путей.
Крапивница и отек Квинке представляют собой опасные и серьезные состояния.
Разобрав основные клинические проявления аллергии у детей, перейдем к рассмотрению лечения данных патологических состояний.
Лечение аллергии у детей
Лечение аллергии у детей имеет ряд общих особенностей. Дело в том, что препараты, применяющиеся для лечения аллергии у детей, относятся к одним и тем же группам. Родители часто задают вопрос: «Чем лечить аллергию у ребенка?». Далее рассмотрим лечение аллергии у новорожденного ребенка, ребенка грудного возраста и детей более старшего возраста. Наиболее распространенными группами для лечения аллергии являются:
- Гормоны. Имеется в виду использование глюкокортикостероидов, которые обладают наиболее выраженным противоаллергическим эффектом. Они выпускаются в виде мазей, спреев, ингаляторов, растворов для ингаляций, таблеток, ампул для внутримышечного и внутривенного введения.
При атопическом дерматите применяют местные глюкокортикостероиды в виде мазей и кремов. К ним относятся: элоком, целестодерм, локоид, кутивейт, дермовейт. При аллергическом рините предпочтение отдается местным ингаляционным глюкокортикостероидам: назонекс, авамис. Оказывают хороший эффект при лечении сезонной аллергии у детей на цветение растений. При развитии бронхиальной астмы для постоянного базисного лечения используют ингаляционные глюкокортикостероиды (ИГКС): флутиказон, пульмикорт. Могут использоваться системные гормоны — преднизолон.
Стоит отметить, что помимо лечения гормонами, при бронхиальной астме в ряде случаев возможно применение кромонов (тайлед, интал) и модификаторов лейкотриенов (акалат, монтелукаст). Они также обладают противоаллергическим действием и позволяют профилактировать развитие приступов у детей с астмой.
При крапивнице и отеке Квинке гормоны вводят незамедлительно путем внутримышечных и внутривенных инъекций. Предпочтение отдается 3% раствору преднизолона, также можно использовать дексаметазон.
- Антигистаминные препараты. Обладают менее выраженным эффектом, но имеют меньше побочных эффектов и противопоказаний. Суть действия данных препаратов заключается в блокировании рецепторов гистамина. Тем самым устраняют действие гистамина. Гистамин является медиатором воспаления, то есть веществом, которое приводит в действие аллергию. Они существуют различных поколений.
К препаратам первого поколения относятся: димедрол, тавегил, диазолин, супрастин и др. Обладают побочным действием — седативным (снотворным, успокаивающим). Стоит выделить супрастин. Один из наиболее распространенных препаратов данной группы. Обладает выраженным антигистаминным действием. Выпускается как в таблетированной форме, так и в виде раствора для инъекций, что позволяет его использовать для купирования острых аллергических реакций. К препаратам второго поколения относятся: фенистил, аллергодил, лоратадин и др. Среди препаратов третьего поколения стоит выделить: зиртек, телфаст.
Антигистаминные препараты выпускаются в различных формах: таблетки, сиропы, растворы для инъекций. При атопическом дерматите, аллергическом рините часто используют таблетки. У детей раннего возраста возможно применение в виде сиропа. При острых аллергических реакций (крапивница, отек Квинке) используют растворы для инъекций. Стоит отметить, что указанная группа препаратов применяется для лечения аллергии даже у месячного ребенка.
- Сорбенты. Не обладают прямым противоаллергическим эффектом, но косвенно обладают этим эффектом. Позволяют вывести из кишечника аллергены, которые вызывают аллергию. Данные препараты очень важно применять в определенное время по отношению к другим препаратам, так как они могут нарушать их всасывание и, следовательно, снижать концентрацию указанных препаратов в крови. Среди препаратов данной группы стоит отметить: энтеросгель, атоксил, полисорб, сорбекс, лактофильтрум.
Чтобы правильно подобрать тактику лечения — обратитесь к врачу.
Профилактика и прогноз развития аллергии у детей
К сожалению, не существует методов полного излечения от аллергических заболеваний. Если речь идет о «выздоровлении», вероятнее всего, имеет место длительная клиническая ремиссия. Успех лечения таких детей во многом зависит от ранней диагностики патологического состояния и адекватного лечения. Согласно данным эпидемиологического исследования ISAAC (International Study of Asthma and Allergy in Childhood — Международное исследование астмы и аллергии у детей) около 10% населения земного шара страдает аллергическими заболеваниями. Учитывая такую высокую распространенность данной патологии, неуклонный рост и прогрессирование данной патологии, внимание родителей всегда должно быть повышено. Не занимайтесь самолечением, при первых проявлениях аллергии у ребенка обращайтесь к врачу, который поможет справиться с вашим недугом.
Источник
Что такое аллергия?
Аллергия у ребенка. Можно ли вылечить аллергию? Купирование симптомов. Предотвращение обострений.
Что такое аллергия? — Это особое состояние организма, в основе которого лежит измененная ответная реакция на различные вещества окружающей среды. Понятие аллергия введено австрийским ученым Клеменом Пирке в 1906 году. Греческие слова аллос — другой, иной и эргон — делаю, что означает — делаю по-другому.
Атопия — это аллергия, имеющая наследственную предрасположенность. Практически атопия определяется, как способность организма к выработке повышенного количества IgE в ответ на воздействие аллергенов.
Почему в настоящее время уделяется такое большое внимание атопическим (аллергическим) заболеваниям? Это связано с их широкой распространенностью (поражают до 1/3 населения земного шара), они существенно снижают качество жизни больных, обусловливают значительные экономические потери в связи с утратой трудоспособности и высоким уровнем затрат на лечение.
В настоящее время риск рождения в семье ребенка с аллергией велик даже в том случае, если никто из родителей аллергией не страдал. Такой риск составляет 10-20%.
Если у матери были аллергические заболевания, то риск рождения ребенка с аллергией составляет 60-70%, если болел отец — около 20%, если оба родителя — 60-80%.
Согласно современной концепции клиническими проявлениями аллергии являются следующие заболевания: атопический дерматит, аллергический ринит, бронхиальная астма. Бронхиальная астма является наиболее тяжелым проявлением аллергии. Атопический дерматит и аллергический ринит являются факторами риска формирования бронхиальной астмы.
Аллергены — вещества, вызывающие у чувствительных к ним людей аллергическую реакцию. При первичном попадании аллергена в организм человека не всегда развивается реакция, однако это не означает, что организм не отреагировал на данный аллерген. После первой встречи с аллергеном в организме происходят определенные перестройки, формирующие повышенную чувствительность к данному веществу — происходит сенсибилизация. При повторной встрече сенсибилизированного организма с аллергеном (антигеном) иммунная система реагирует ответной реакцией, которая заключается в выработке специфических антител (белков) для его нейтрализации. При последующих контактах антиген уже распознается и атакуется специфическими антителами, что сопровождается выбросом биологически активных веществ (медиаторов воспаления — гистамина и др.) — происходит аллергическая реакция.
В основе любой аллергической реакции лежит воспаление — аллергическое, асептическое, т.е. неинфекционное воспаление, характеризующееся отеком, гиперемией (покраснением) — кожи или слизистых оболочек, раздражением нервных окончаний (зудом при АД, спазмом мышц при БА).
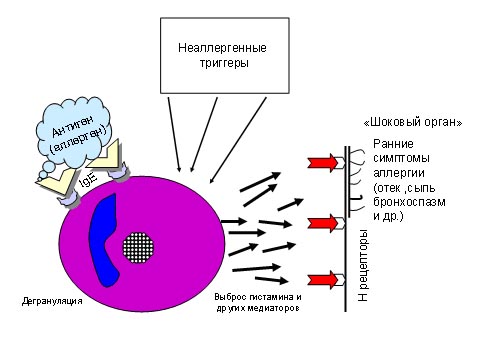
Для обозначения причин, вызывающих появление и обострение аллергических заболеваний, в последнее время широко распространился термин триггер — в буквальном переводе это означает «пустить в ход», «привести в движение», а применительно к аллергическим заболеваниям — фактор, вызывающий обострение болезни.
В роли триггеров часто выступают аллергены, но существуют вещества, не являющиеся аллергенами, не вызывающие аллергическую реакцию, но вызывающие обострение аллергических заболеваний — они вызывают выброс биологически активных веществ напрямую, не используя иммунный механизм. Эти вещества принято называть неаллергенными триггерами.
В качестве примера типично аллергенного воздействия можно привести появление крапивницы или приступа бронхиальной астмы при контакте ребенка с животным. В качестве типично неаллергенного воздействия может быть обострение атопического дерматита при купании, потении, раздражении кожи соками фруктов, слюной. Однако ряд веществ могут быть как аллергенными, так и неаллергенными триггерами, провоцирующими обострение. Чаще — это пищевые продукты — фрукты и ягоды (клубника, цитрусовые и др.).
Диагностика аллергии состоит из нескольких этапов. Наибольшее значение имеет анамнез — история развития заболевания (появление первых симптомов, развитие их, время возникновения обострений и улучшения). Важное значение имеет семейный анамнез, который позволяет оценить наследственную предрасположенность. Различные виды аллергологического обследования (аллерготипирование и кожные пробы) имеют второстепенное значение, но часто позволяют уточнить, какой именно аллерген способствует обострению. Различные другие методы исследования — изучение иммунного статуса, проведение УЗИ внутренних органов, исследование кала на дисбактериоз — не являются необходимыми для диагностики аллергических заболеваний. Они назначаются лечащим врачом при выявлении каких-либо сопутствующих заболеваний и оцениваться также должны врачом.
Атопический дерматит — одно из самых распространенных заболеваний у детей. В большинстве случаев заболевание начинается в раннем возрасте — у 60-70% на первом году жизни. АД — хроническое аллергическое воспаление кожи, сопровождающееся кожным зудом и сыпью. В представлении большинства людей АД всегда ассоциируется с пищевой аллергией. Это не совсем так. Просто ребенок в первые месяцы жизни наиболее часто контактируют именно с пищевыми аллергенными триггерами. С возрастом процент детей, имеющих аллергию к пищевым антигенам, постепенно, но значительно уменьшается, и в спектре аллергенов ведущими становятся ингаляционные: аллергены клещей домашней пыли, пыльцевые, грибковые, эпидермальные. Пищевая аллергия, конечно, не «проходит», готовность к аллергической реакции сохраняется, но спектр сенсибилизации меняется в связи с появлением толерантности к большинству причинно-значимых аллергенов, хотя у части детей и в старшем возрасте пищевая аллергия продолжает играть существенную роль.
В возникновении и развитии атопического дерматита имеют значение не только пищевые аллергенные триггеры, но и ингаляционные, правда они приобретают основное значение, как правило, у детей старше 3 лет. У детей, имеющих наследственную аллергическую предрасположенность по обеим линиям родословной, выявление гиперчувствительности к ингаляционным аллергенам отмечается в более раннем возрасте — в 2 года, а иногда и раньше. Аллергия к клещам домашней пыли выявляется с помощью аллергологического обследования уже в раннем возрасте, но чаще остается латентной, то есть клинически незначимой, до 3-5 лет. Аллергия к плесневым грибам и перхоти животных также может иметь значение в провоцировании и поддержании обострений АД.
Неаллергенные триггеры выступают часто как причина поддержания симптомов дерматита и его обострений, но могут быть и пусковым фактором в развитии дерматита. К ним относятся: климат (холодная сухая погода, так же жаркая и влажная, избыток УФ лучей), химические раздражающие вещества (средства для стирки, мыла, кремы и лосьоны с отдушкой), физические раздражающие факторы (расчесывание, потение, синтетическая и шерстяная одежда), пища, оказывающая раздражающий эффект (острая, кислая, красно-оранжевые), инфекция, стрессы.
Лечение атопического дерматита базируется на 3 основных позициях: удаление причины — аллергенных и неаллергенных триггеров, лечебно-косметический уход за кожей и использование специальных наружных лечебных средств (противовоспалительные кремы гормональные и негормональные).
Особо важным аспектом является предотвращение как развития тяжелых форм атопического дерматита, его рецидивирования, так и прогрессирования атопического марша, т.е. возникновения АР и БА.
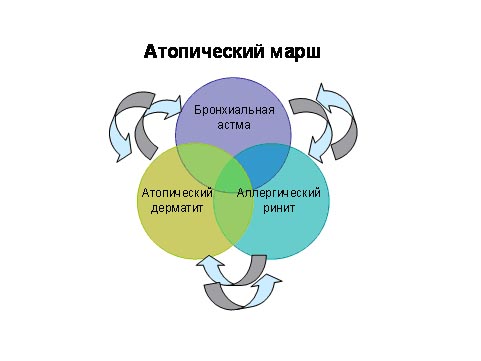
Атопический марш рассматривается как естественное развитие атопических проявлений у ребенка по мере его взросления с прогрессированием клинических проявлений аллергического заболевания от АД до БА.
Бронхиальная астма — это хроническое аллергическое воспалительное заболевание дыхательных путей, которое проявляется полной или частичной обратимой обструкцией дыхательных путей, возникающей вследствие спазма гладкой мускулатуры бронхов, отека слизистой оболочки, инфильтрации подслизистой оболочки воспалительными клетками, гиперсекреции слизи, утолщения базальной мембраны и связанной с ними гиперреактивностью бронхов, что приводит к появлению эпизодов кашля, свистящих хрипов, одышки, чувства стеснения в груди, возникающих как правило под воздействием триггерных факторов больше в ночное время или ранним утром.
В настоящее время распространенность БА растет, ею страдает около 8-10% населения. Доказано, что у 40% детей, страдающих АД, сформируется БА в возрасте до 5 лет.
Среди причинно-значимых аллергенов при БА основная роль отводится ингаляционным аллергенам жилищ, хотя и пищевые аллергены, и пыльцевые играют свою роль.
Среди факторов, повышающих риск развития БА, наибольшее значение имеют респираторные вирусные инфекции. Их возбудители повреждают мерцательный эпителий слизистой оболочки дыхательного тракта, увеличивают ее проницаемость для аллергенов, токсических веществ и чувствительность рецепторов подслизистого слоя бронхов, тем самым усиливая бронхиальную гиперреактивность.
БА — экологически зависимое заболевание. Неблагоприятные факторы внешней среды (промышленные химические загрязнители и загрязнение воздушной среды жилых помещений химическими соединениями строительных и отделочных материалов) непосредственно повреждают клетки слизистой оболочки респираторного тракта, приводят к воспалению, повышению проницаемости для аэроаллергенов. Курение рассматривается в настоящее время как один из важнейших факторов, влияющих на возникновение и течение БА — табачный дым содержит около 4500 веществ, среди которых более 30 (полициклические углеводороды, окись углерода, окись азота, аммиак) оказывают прямое токсическое и раздражающее действие на слизистую оболочку респираторного тракта, а также снижают эффективность неспецифических и специфических факторов защиты.
Обструктивный бронхит — заболевание, которое нередко диагностируется у детей раннего возраста, страдающих АД. Что это такое? Имеет ли он отношение к аллергии? Исходя из современных представлений наличие у ребенка 3-х эпизодов обструкции в течение года обязывает врача подумать о дебюте бронхиальной астмы.
Обструктивный бронхит — это еще не всегда БА. Он может быть вызван воздействием специфического вируса (РС-вируса), может быть обусловлен гипереактивностью бронхов без признаков аллергии (ребенок раннего возраста больше склонен к возникновению отека слизистой оболочки бронхов, особенно ребенок незрелый, недоношенный). Но при наличии определенных факторов риска (наследственность по аллергическим заболеваниям и в т.ч. по бронхиальной астме, наличие сопутствующих аллергических заболеваний у ребенка, в т.ч. атопического дерматита, повторные эпизоды обструкции и не только на фоне ОРВИ) необходимо склоняться в пользу диагноза БА.
При возникновении обструктивного бронхита у ребенка в 6 мес. БА развивается в 25% случаев, при возникновении у детей старше 4 лет — в 95% случаев.
Можно ли вылечить аллергию?
Исходя из определения аллергии понятно, что саму аллергию вылечить нельзя. Наша задача купировать симптомы заболевания, предотвратить возникновение его обострений и избежать прогрессирования атопического марша.
С этой целью применяется 3 способа:
- прекращение или уменьшение контакта с аллергеном или раздражителем,
- использование лекарственных препаратов, обладающих способностью предупреждать или ослаблять реализацию аллергических реакций,
- специфическая иммунотерапия (СИТ).
Элиминационный режим способствует улучшению состояния больного ребенка и уменьшению тяжести течения заболевания. В то же время частый контакт с аллергенами у сенсибилизированных пациентов способствует увеличению гиперреактивности бронхов, ухудшению функции легких, и таким образом эффективность фармакологического лечения существенно снижается без проведения элиминационных мероприятий.
Наиболее часто в быту ребенок контактирует с аллергенами клещей, домашней пыли, шерсти животных, тараканов и грибов. Даже самые простейшие шаги по исключению их воздействия на организм ребенка дают весомые результаты.
Необходимо разгрузить комнату ребенка от лишних вещей, чтобы они не мешали последующим уборкам, особенно от предметов, которые накапливают пыль — ковры, мягкая мебель, тяжелые шторы, мягкие игрушки, картины, статуэтки.
Матрасы, подушки и одеяла необходимо поместить в защитные противоаллергенные чехлы и обязательно стирать их ежемесячно. Постельные принадлежности еженедельно стирать в горячей воде (при t = 60°С).
Книги, одежду, постельные принадлежности хранить в комнате ребенка в минимальном количестве и только в закрытых шкафах.
Уборка в комнате должна проводиться ежедневно и только в отсутствие ребенка, влажная или с применением пылесосов со специальными фильтрами, обязательна регулярная очистка труднодоступных мест скопления пыли.
Необходимо удалить из детской комнаты телевизор и компьютер, т.к. вокруг них концентрация домашней пыли значительно повышена.
Важным моментом является удаление из окружения ребенка животных — кошек, собак, птиц, кроликов, морских свинок, рыб — в связи с тем, что аллергия к их перхоти, частицам волос и кожи, моче, слюне может развиться в любое время.
Следует избегать повышенной влажности в помещениях (поддерживать ее на уровне 40-50%) — это предотвращает рост как плесневых грибов, так и размножение клещей домашней пыли, — устранять очаги возможного образования плесени (чаще проветривать ванную комнату, убрать из нее коврики), удалить из спальни комнатные растения.
Заселение квартиры тараканами — важная причина аллергической сенсибилизации в городских квартирх, поэтому необходимо вести с ними борьбу.
При аллергии на пыльцу растений необходимо в период цветения ограничить прогулки ребенка, особенно за городом, в зеленой зоне, держать окна закрытыми, особенно ночью, использовать воздухоочиститель, нельзя использовать растительные косметические средства и применять лечение препаратами растительного происхождения.
При выявлении аллергии к плесневым грибам больным категорически запрещается косить траву, убирать листья, необходимо сушить одежду вне жилой комнаты в хорошо проветриваемом помещении.
При наличии эпидермальной сенсибилизации следует категорически исключить посещение больными ломов, где есть животные, зоопарка, цирка.
При выявлении факторов, вызывающих обострение аллергических заболеваний, необходимо учитывать профессию родителей и даже их хобби. Шерстяные нитки для вязания, мех или пух, используемые при рукоделии, клей, древесная пыль и др. могут быть причиной обострений.
Риск аллергической сенсибилизации у детей увеличивает пассивное курение, оно также повышает частоту и тяжесть приступов у детей, страдающих бронхиальной астмой. Поэтому всем, проживающим в квартире с таким ребенком, рекомендуется воздерживаться от курения.
Важным в плане профилактики бронхиальной астмы является ограничение контакта с поллютантами внутри помещений. Адекватная вентиляция и вытяжные устройства позволяют снизить концентрацию оксидов азота, угарного и углекислого газа, бытовых аэрозолей. Для ограничения воздействия летучих эфирных соединений не следует проводить ремонт в помещении в присутствии больных детей или допускать их в только что отремонтированные квартиры. Необходимо помнить, что иногда в результате погодных и атмосферных условий создаются периоды особо интенсивного загрязнения атмосферного воздуха, когда более предпочтительно нахождение ребенка дома в чистом, хорошо кондиционированном помещении.
Автор статьи: врач-педиатр, врач 1 категории, главный врач Детской Клиники Садовникова Татьяна Геннадьевна
Источник