Лекарства от аллергии: как это работает?
Содержание статьи
С началом цветения одними из самых актуальных сезонных лекарств становятся противоаллергические. Просмотрев рекламные ролики, многие пострадавшие мчатся в аптеку в полной уверенности, что популярное средство уж точно принесет им свободу от поллиноза. Однако на деле все не так просто: противоаллергические препараты бывают разными как по механизму действия, так и по времени наступления эффекта и его силе.
Неожиданная реакция
В норме мы дышим воздухом, насыщенным ароматами цветения ольхи, березы, ивы, клена и многих других деревьев и растений, наслаждаясь запахом весны и проснувшейся природы. Однако примерно у каждого пятого человека на земле проникающая в дыхательные пути пыльца вызывает сложный каскад патологической реакции.
Это происходит оттого, что организм аллергиков воспринимает вещество, входящее в состав пыльцы (антиген), как врага, которому немедленно объявляется жестокая война на поражение. На ее начальном этапе вырабатываются специальные антитела — иммуноглобулины класса Е. Они должны связаться с антигеном и обезвредить его. Но на самом деле антитела сначала прикрепляются к особым, тучным клеткам, которыми очень богата слизистая оболочка носовой полости и дыхательных путей.
Когда антигены пыльцы все-таки связываются с антителами, тучные клетки разрушаются и в окружающие ткани высвобождается их содержимое: гистамин и некоторые другие вещества. Именно они вызывают такие характерные симптомы аллергии, с которыми и призваны бороться противоаллергические препараты. Какими же путями они достигают желаемого эффекта?
Вариант первый: не оставить гистамину шансов
По этому принципу работают антигистаминные препараты. Они блокируют специальные Н1-гистаминовые рецепторы, с которыми связывается гистамин, и тем самым предотвращают его пагубное действие. Существует три поколения антигистаминных.
К первому поколению относятся Диазолин, Тавегил, Супрастин, Фенкарол и многие другие. Их общая отличительная черта — седативное, т. е. успокоительное, действие. Препараты первого поколения, которые выпускаются в виде инъекций (Супрастин и Тавегил), оказываются незаменимыми в экстренных ситуациях, например, при отеке Квинке, поскольку начинают действовать намного быстрее, чем таблетки.
Более современные средства второго поколения (Лоратадин, Семпрекс, Эбастин) в рекомендуемых дозировках хорошо переносятся, не вызывая седации, однако могут оказывать негативное влияние на сердечную мышцу1.
А наиболее хорошо переносимыми и мощными считаются антигистаминные третьего поколения — Цетиризин, Левоцетиризин и Фексофенадин.
Принимая антигистаминные препараты, следует помнить, что они не позволяют связываться с рецепторами вновь выделяющимся порциям гистамина, в то время как высвободившееся до первого приема лекарств вещество уже давно с ними связалось и все еще может проявлять свою разрушительную силу. Именно поэтому значительное облегчение порой наступает через несколько дней постоянного приема препаратов, когда успевший наделать бед гистамин уже исчерпает свои возможности.
Читайте также:
Сезонная аллергия. Инфографика
Вариант второй: укрепить тучные клетки
Средства этой группы, стабилизаторы мембран тучных клеток, направлены на торможение высвобождения из тучных клеток главного виновника аллергии — гистамина. К ним относятся Кетотифен, а также Кромоглициевая кислота. Первый выпускается в виде таблеток, а вот вторая при сенной лихорадке применяется в составе назального спрея (КромоГексал, Кромоглин) или капель в глаза (Лекролин, КромоГексал, Кромоглин).
Спрей назначают с целью купирования симптомов аллергического ринита, а глазные капли — соответственно аллергического конъюнктивита, который часто сопутствует заложенности носа и чиханию.
Стабилизаторы мембран имеют отличительную особенность, которая во многом ограничивает их применение: они достаточно поздно начинают действовать. Таблетки Кетотифена проявляют эффект только спустя 6–8 недель постоянного применения, поэтому принимать их в качестве средства скорой помощи — грубая ошибка. Гораздо раньше начинает работать Кромоглициевая кислота, но и ей требуется до недели, чтобы проявить себя в полную силу.
Вариант третий: удар по всем фронтам
И еще одна группа препаратов, которые имеют чрезвычайно важное значение для успешного лечения аллергии, — гормональные кортикостероиды. Одно это название может повергать в шок потенциальных потребителей, поскольку в российской ментальности страх перед гормонами глубок и, увы, пока неискореним. И в то же время, когда речь идет о лечении аллергического ринита с помощью назальных спреев, а не инъекций, которые действительно ни в коем разе нельзя применять в подобных случаях без рекомендаций врача, страх совершенно напрасен.
Интраназальные кортикостероиды не всасываются в системный кровоток, действуя исключительно в пределах слизистой носа. Как правило, они прекрасно переносятся и применяются как во взрослой, так и в педиатрической практике.
Механизм действия кортикостероидов прост: они проявляют мощный противовоспалительный и противоаллергический эффект, причем вне зависимости от стадии аллергической реакции, что позволяет достаточно быстро (зачастую уже к концу второго дня лечения) получить ощутимый результат.
При аллергическом рините чаще всего применяются два препарата: беклометазон (Насобек) и мометазон (Назонекс). Однако следует отметить, что в то время как большинство антигистаминных средств и кромогликаты относятся к безрецептурной группе, кортикостероиды все-таки можно купить только по рецепту врача. Более того, лечение аллергии нередко требует комплексного подхода и самодеятельности не приемлет. Вернее, приемлет, но желанного облегчения не приносит. Поэтому прежде чем спешить в аптеку за то и дело мелькающим в рекламе препаратом, хорошо бы все-таки посоветоваться с врачом.
Марина Поздеева
Фото istockphoto.com
1. Полосьянц О. Б., Силина Е. Г., Намазова Л. С. Антигистаминные препараты: от димедрола к телфасту //Лечащий врач. 2001. Т. 3. С. 15.
Товары по теме: [product strict=»Диазолин»](Диазолин), [product strict=»Тавегил»](Тавегил), [product strict=»Супрастин»](Супрастин), [product strict=»Фенкарол»](Фенкарол), [product strict=»Лоратадин»](Лоратадин), [product strict=»Кестин»](Кестин), [product strict=»Цетиризин»](Цетиризин), [product strict=»Фексадин»](Фексадин), [product strict=»Кетотифен»](Кетотифен), [product strict=»КромоГексал»](КромоГексал), [product strict=»Насобек»](Насобек), [product strict=»Назонекс»](Назонекс)
Источник
Таблетки от аллергии
В настоящее время существуют лекарства от аллергии трех поколений. Таблетки от аллергии 1 поколения были разработаны в 1936 году и используются до сих пор. Таблетки второго и третьего поколения имеют ряд преимуществ по сравнению с лекарствами первого поко
Таблетки от аллергии предназначены для устранения негативной специфической симптоматики, являющейся следствием реакции на определенный аллерген. В качестве раздражающих могут выступать многие вещества:
- пыльца растений;
- пищевые продукты;
- косметические средства;
- бытовая химия;
- пыль;
- шерсть домашних животных;
- и т. д.
Препараты от аллергии значительно облегчают состояние людей, у которых диагностирована данная патология, улучшая качество их жизни и позволяя оставаться работоспособными.
Принцип действия средств от аллергии
Современный аптечный рынок представлен качественными средствами от аллергии (антигистамины, антигистаминные препараты).
Выделяют 3 поколения препаратов от аллергии. В чем принципиальные отличия?
Часть препаратов относят к гомеопатическим и гормоносодержащим лекарствам. Подбором медикаментов занимается врач-аллерголог после сбора анамнеза, внешнего осмотра пациента и проведения лабораторно-диагностических исследований (включая аллергопробы).
Механизм действия антигистаминов заключается в блокировке гистаминовых рецепторов, что приводит к устранению негативной симптоматики.
Справка. Аллергией в медицине принято называть ответ иммунной системы человека на какой-либо раздражающий фактор (аллерген). Контакт с раздражителем и/или со многими раздражителями приводит к активному состоянию биологически активного компонента – гистамина (медиатора аллергии, находящегося в большинстве тканей организма). Данное биологически активное вещество не является опасным для организма, если не наблюдается его активности. В активном состоянии гистамин приводит к нарушению функций органов и систем — нервной, мышечной, дыхательной, пищеварительной и т.д.
В результате может наблюдаться следующая симптоматика:
- Слезотечение, обильные выделения из носовых пазух.
- Нарушение носового дыхания.
- Чихание, кашель.
- Бронхоспазм/расстройство дыхания.
- Активизация процесса выделения желудочного сока.
- Нарушение процесса пищеварения и стула (поносы).
- Расширение кровеносных сосудов.
- Отеки.
- Высыпания на коже.
- Головные боли, головокружение, обмороки.
- Спазмы мышц.
- Скачки артериального давления.
- Аритмия.
- Сухость во рту, изменения голоса.
- Боли в груди/сердце и многое другое.
Внимание! Состояние требует приема специальных антигистаминных препаратов, устраняющих негативные проявления заболевания. Специалисты рекомендуют использовать для лечения аллергий разного происхождения современные качественные лекарства и не экспериментировать с народными рецептами.
Какое лекарство от аллергии лучшее?
В медицине нет понятия «лучшее» и «худшее». Препараты каждой группы имеют свои преимущества, минусы и характерные особенности. При их назначении учитывается множество факторов, включая возраст пациента, наличие или отсутствие сопутствующих заболеваний, а также степень и вид аллергии. То, что подходит одному, другому может не просто не принести пользу, но и навредить.
Важно! Аллергические заболевания всегда подлежат лечению медикаментами. Это может быть прием таблеток по отдельности (монотерапия) или комплексное лечение. В этом случае препарат от аллергии входит в состав сложного лечения, включающего лекарственные средства, относящиеся к другим группам.
1,2 и 3 поколения таблеток от аллергии. Обзор
В настоящее время существуют лекарства от аллергии трех поколений.
Таблетки от аллергии 1 поколения были разработаны в 1936 году и используются до сих пор, но уже намного меньше из-за своих побочных действий. Для них характерна большая дозировка и высокая частота приёма.
Таблетки второго и третьего поколения имеют ряд преимуществ по сравнению с лекарствами первого поколения: не страдает умственная и физическая деятельность, не вызывают сонливости, не вызывают привыкания, меньшая дозировка и более длительный эффект. Плюсы и минусы применения, а также примеры препаратов всех трёх поколений можно посмотреть в таблице:
Таблица 1. Классификация средств от аллергии по поколениям
| Первое поколение | |
|---|---|
Препараты данной группы запрещено сочетать с приемом спиртных напитков, поскольку алкоголь усиливает действие активных компонентов лекарств на организм. Средства предназначены для оказания помощи при симптомах аллергии и не подходят для длительного курсового приема, так как вызывает толерантность (привыкание). В некоторых случаях отдельные препараты при превышении рекомендованных доз и нарушении условий приема могут вызвать побочные действия (например, сухость во рту, учащение сердцебиения, сонливость, нарушения стула). | |
| Быстрый эффект | Данные лекарства нельзя принимать с алкоголем, т.к. они усиливают его воздействие на организм. Не подходят для длительного лечения. |
| Проверенная надежность | Вызывают сонливость, заторможенность, привыкание. Поэтому нельзя принимать препарат при вождении автомобиля, обучении. |
| В описаниях побочных действий у некоторых препаратов есть такие явления как: сухость во рту, запоры, задержка мочи, нарушение зрения и тахикардия. | |
Хлоропирамин Тавегил Пипольфен Димедрол Диазолин Перитол Фенкарол Супрастин | |
| Второе поколение | |
Отличаются пролонгированным (продленным) действием, что обеспечивает более длительный лечебный эффект и позволяет принимать лекарство один или два раза в день. Действующие вещества таблеток не дают привыкания, поэтому лекарства подходят, как для разового, так и для курсового приема. Пациентам пожилого возраста, страдающим тяжелыми патологиями (включая хронические сердечно-сосудистые заболевания), а также маленьким детям перед приемом необходима врачебная консультация. | |
| Пролонгированное действие — позволяет принимать таблетки один или два раза в сутки. | Некоторые врачи не рекомендуют их детям, людям пожилого возраста и тем, кто страдает заболеваниями сердца и сосудов, т.к. как эти препараты негативно влияют на функциональную активность сердечной мышцы. |
| Не провоцируют формирование привыкания. | |
Трексил Гисталонг Кларитин Кестин Семпрекс Фенистил Terfimed | |
| Третье поколение | |
Отличаются быстрым эффектом, наступающим уже через 1,5-2 часа после приема. Не имеют побочных эффектов и не вызывают привыкания. Подходят для пациентов всех возрастных групп, независимо от наличия сопутствующих заболеваний. Людям, страдающим тяжелыми заболеваниями почек с нарушением их функцией, перед лечением требуется предварительная консультация специалиста. | |
| Не вызывают сонливость и не влияют на сердечно-сосудистую систему. | С осторожностью назначается больным с нарушенной функцией почек. |
| Имеют более быстрый и длительный эффект (наступает уже через два часа после приёма). | |
| Разрешены в детском и пожилом возрасте. | |
Зиртек Цетрин Летизен Телфаст Цетиризин Парлазин Эриус Зодак Лоратадин | |
Основные противопоказания
Каждое средство для лечения аллергических реакций имеет список своих показаний и противопоказаний. Основным противопоказанием является индивидуальная непереносимость к компонентам лекарства. Многие медикаменты нельзя принимать беременным и кормящим, а также несовершеннолетним. В этом отношении относительно безопасны гомеопатические средства, имеющие минимальный список противопоказаний.
Таблетки от аллергии для детей
Люди подвержены этому заболеванию в любом возрасте. Особого внимания требуют малыши, у которых мамы или другие близкие родственники страдают от аллергических реакций.
Осложнения аллергии у детей
При отсутствии грамотных мер могут развиться заболевания и состояния, трудно поддающиеся лечению. Многие из них значительно ухудшают состояние здоровья ребенка, снижают качество его жизни и нередко приводят к инвалидности, это:
- Хронический ринит.
- Стойкие головные боли.
- Ухудшение памяти и концентрации внимания.
- Аутоиммунные расстройства.
- Бронхиальная астма, анафилактический шок или асфиксия.
Аллергия у детей любого возраста требует своевременного обращения к квалифицированному специалисту и постоянному наблюдению у него. Только опытный детский аллерголог может назначить адекватное лечение и обеспечить грамотный врачебный контроль.
Средства от аллергии при беременности
Негативные признаки аллергии – не просто появление неприятной симптоматики, это высокая вероятность развития аутоиммунных нарушений. Данный фактор следует учитывать женщинам, вынашивающим ребенка. Поэтому, при появлении характерных симптомов заболевания следует обратиться к врачу и начать принимать средства, которые назначил специалист.
Важно! Запрещено покупать и принимать любые лекарства от аллергии без консультации врача и прохождения обследований. Самолечение не допустимо! Особенно это касается беременных женщин. Следует также учитывать, что при беременности многие препараты запрещены.
Грамотно подобранные, качественные, современные медикаменты не могут нанести серьезный вред организму матери и не влияют на развитие плода. Такие средства при необходимости также назначают кормящим женщинам.
Как выбрать препараты от аллергии?
Сейчас существует масса разнообразных антигистаминных средств. Предлагаются, как дорогостоящие оригинальные лекарства, так и более доступные по цене их популярные аналоги. При покупке следует ориентироваться на рекомендации лечащего врача и не заменять самостоятельно назначенное средство на аналогичный препарат.
Подбор лекарства от аллергии – прерогатива врача-аллерголога. Специалист способен точно обозначить аллерген, выявить тип и степень заболевания и на основе всех данных подобрать оптимальный вариант для успешной блокировки гистаминовых рецепторов.
Главное правило, которым нужно руководствоваться – это обращение к проверенному поставщику лекарств. Только в этом случае можно избежать подделки и не переплачивать за товар сомнительного происхождения. Сеть социальных аптек Столички гарантирует подлинность медикаментов и предлагает широкий ассортимент лекарств по доступным ценам.
Источник
Лекарственная аллергия — симптомы и лечение
Лекарственное средство (препарат, лекарство) — это природное или искусственно созданное вещество (смесь веществ), представленное в форме таблетки, раствора или мази, которое предназначено для лечения, профилактики и диагностики заболеваний. Прежде чем препараты допускают к использованию, они проходят клинические исследования, в ходе которых выявляются их лечебные свойства и побочные эффекты.
С древних времён люди для спасения своей жизни и избавления от страданий использовали различные природные лекарственные средства, которые содержались в растениях или животном сырье. С развитием такой науки, как химия, выяснилось, что целебные свойства этих средств заключаются в определённых химических соединениях, которые избирательно воздействуют на организм. Постепенно эти «лечебные» соединения стали синтезировать в лабораторных условиях.
В связи с возникновением всё большего количества лекарств и широкого их применения для лечения разных патологий всё чаще стали возникать нежелательные реакции на препараты. Их можно разделить на две основные группы:
- предсказуемые и дозозависимые;
- непредсказуемые и дозонезависимые.
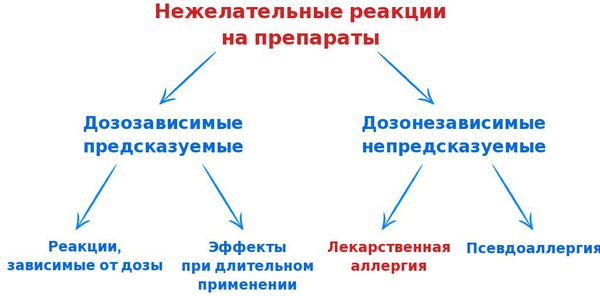
Также нежелательные реакции подразделяют на четыре типа:
- Нежелательные реакции, зависимые от дозы — реакции, связанные с фармакологическими свойствами препарата (например, токсичное влияние на печень парацетамола или кардиотоксичность дигоксина). Они составляют до 90% всех НР. Их возникновение предсказуемо и зависит от дозировки препарата. Летальность таких НР невысока. Для их устранения, как правило, достаточно уменьшить дозу лекарства или отменить его.
- Эффекты при длительном применении — предполагается зависимость от препарата, синдром отмены, толерантность (невосприимчивость) или эффекты подавления выработки гормонов (например, повышение артериального давления после отмены празозина и клофелина; тахикардия после отмены бета-блокаторов; развитие толерантности к нитратам или синдром Кушинга на фоне применения кортикостероидов). В таких случаях необходимо снизить дозу, сделать перерыв в приёме либо отменить препарат.
- Отсроченные эффекты — реакции, возникающие через какое-то время от начала приёма лекарства (например, нарушение репродуктивной функции или канцерогенность). Они встречаются редко и, как правило, являются дозозависимыми.
- Нежелательные реакции, не зависимые от дозы — реакции, в основе которых лежат иммуноаллергические или генетические механизмы. Они непредсказуемы и не зависят от дозы препарата. Возникают реже, чем первый тип НР, но имеют более серьёзные, жизнеугрожающие последствия (лекарственная аллергия, лекарственная непереносимость и идиопатические реакции). В таких случаях необходима отмена препарата и запрет на его дальнейшее использование.
Лекарственная аллергия — это реакция организма, связанная с повышенной чувствительностью к препарату, в развитии которой участвуют механизмы иммунной системы.[2] Аллергическую реакцию на препараты также называют лекарственной гиперчувствительностью.
В настоящее время количество пациентов, обращающихся к аллергологам в связи с предполагаемой аллергией на медикаменты, неуклонно растёт.
Вызвать лекарственную аллергию может любой препарат.[10] К лекарствам, чаще всего вызывающим аллергические реакции, относят:
- антибактериальные препараты — пенициллины и другие бетта-лактамные антибиотики, сульфаниламидные препараты и ванкомицин (гликопептидный антибиотик);
- анальгетики (болеутоляющие) и нестероидные противовоспалительные средства (НПВС) — аспирин, диклофенак, ибупрофен;
- пиразолоны — анальгин;
- местные анестетики — новокаин, прокаин, лидокаин.
Факторы риска лекарственной аллергии:
- другие виды аллергии, имеющиеся у человека;
- наследственность;
- одновременное применение большого количества препаратов;
- персистирование (длительное выживание в организме) герпес-вирусов (например, вируса Эпштейна — Барра);
- возраст (чем старше человек, тем выше риск развития аллергической реакции на препарат);[7]
- наличие нескольких заболеваний одновременно (особенно болезней печени и почек).[8][9]
Аллергия на лекарства может возникать на любых участках тела и в любых органах. Выраженность симптомов варьирует от минимального дискомфорта до жизнеугрожающих состояний, а их продолжительность — от нескольких минут до недель или месяцев.
Выделяют три группы симптомов лекарственной аллергии:
- проявления, возникающие в первые минуты или в течение часа после введения препарата — острая крапивница, анафилактический шок, бронхоспазм, ангиоотёк;
- аллергические реакции подострого типа, развивающиеся до 24 часов после применения препарата — макулопапулёзная экзантема, лихорадка, тромбоцитопения, агранулоцитоз;
- симптомы, формирующиеся в течение нескольких дней или недель после использования лекарства — сывороточная болезнь, поражение внутренних органов, лимфоаденопатия, васкулит, артралгия.
Наиболее частые проявления лекарственной аллергии:
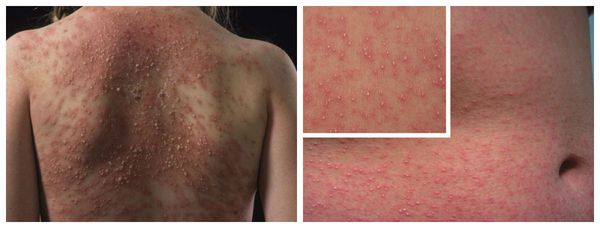
- крапивница — возникновение на коже тела и лица элементов сыпи от мелких бледно-розовых до крупных пятен ярко розового или даже бордового цвета, занимающих практически всю площадь тела (отличительной особенностью является зуд этих элементов);
- повышение температуры на фоне высыпаний (не всегда);
- отёки лица или век (чаще всего асимметричный);
- поражение верхних дыхательных путей (бронхоспазм).
При лекарственной аллергии возможны нарушения различного характера:
- системные (поражающие весь организм);
- локализованные:
- кожные поражения;
- поражения других органов и систем.[11]
СИСТЕМНЫЕ ПОРАЖЕНИЯ
Анафилаксия — серьёзная жизнеугрожающая системная реакция гиперчувствительности. Она возникает буквально через несколько минут или часов после проникновения аллергена.
Об анафилаксии свидетельствует появление двух и более следующих симптомов:
- распространённая крапивница на коже и/или слизистых, которая сопровождается зудом и/или покраснением, отёком губ, языка или нёбного язычка;
- кашель, чихание, заложенность носа, хрипы в груди, одышка, затруднение дыхания (иногда с шумом и свистом) и, как следствие, гипоксемия (недостаток кислорода в крови);
- резкое падение артериального давления (АД), потеря сознания, паралич сфинктеров;
- изменения со стороны пищеварительной системы — спастические боли в животе и рвота.
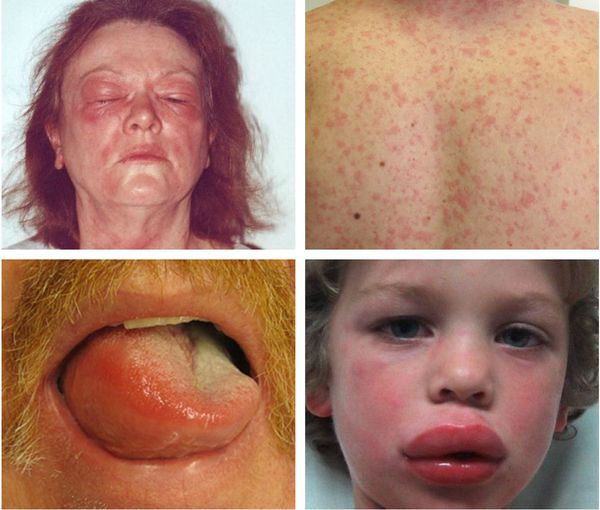
Ещё одним вариантом течения анафилаксии является острое изолированное снижение АД, также возникающее через несколько минут или часов после приёма препарата-аллергена. Систолическое (верхнее) давление взрослых снижается ниже 90 мм рт. ст. или более чем на 30% от исходного давления. Уровень АД детей и его снижение зависит от возраста.
Довольно часто аналогичные симптомы могут указывать на неаллергическую анафилаксию. Её лечение также не отличается от купирования аллергической анафилаксии. Разница лишь в том, что истинный анафилактический шок протекает намного тяжелее, а риск летальности выше.
Острые тяжёлые распространённые дерматозы:
- Многоформная экссудативная эритема (МЭЭ) — высыпания различной формы, представленные очаговыми покраснениями и «мишеневидными» папулами, которые могут перерасти в везикулы и буллы (пузыри), а также в эрозии. Сыпь, как правило, возникает на коже кистей, стоп, гениталий и слизистых оболочках.
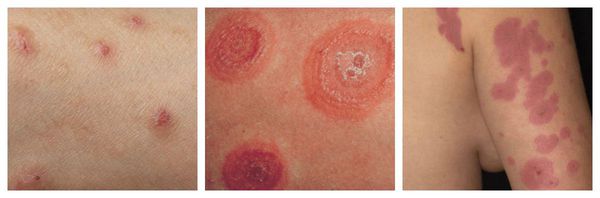
- Синдром Стивенса — Джонсона (ССД) — тяжёлая форма МЭЭ, при которой поражаются не только кожа и слизистые, но и внутренние органы. Площадь аллергических высыпаний на коже занимает не более 10%. Сопровождается лихорадкой и недомоганием.
- Токсический эпидермальный некролиз (синдром Лайелла) — тяжёлая аллергическая реакция, угрожающая жизни, проявляющаяся распространённым поражением кожного и слизистого покрова (более 30% поверхности), шелушением кожи, тяжёлой интоксикацией и нарушениями функционирования всех органов. Зачастую этому состоянию предшествует МЭЭ и ССД.[2]
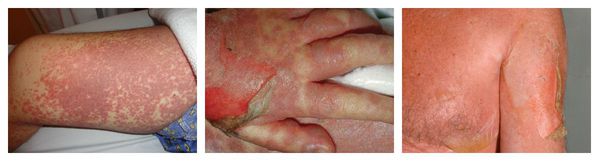
Сывороточная болезнь — аллергическая реакция, которая длится несколько дней или недель. Возникает после введения гетерологичных сывороток и применения пенициллинов, цитостатиков, сульфаниламидов (противомикробных препаратов) и НПВС. Первые проявления возникают спустя 1-3 недели от начала лечения. К ним относятся: сыпь, лихорадка, боль в крупных суставах и увеличение лимфоузлов. Реже аллергия сопровождается синдромом Гийена — Барре, гломерулонефритом (повреждением почечных клубочков), поражением периферических нервов и системным васкулитом.
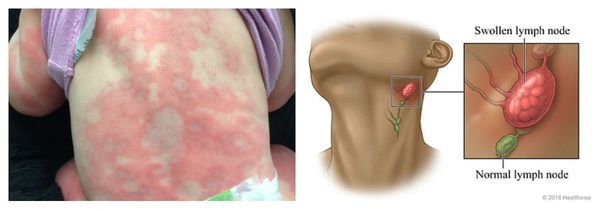
Системный лекарственный васкулит — аллергическая реакция, при которой на коже нижних конечностей и крестце возникает симметричная геморрагическая сыпь. Одновременно с этим появляется лихорадка, недомогание, боль в мышцах и анорексия. При более тяжёлом течении поражаются суставы, почки и желудочно-кишечный тракт. В редких случаях в лёгких появляются инфильтраты (скопления крови и лимфы), и нарушается функционирование нервных волокон (проявляется слабостью в мышцах и болью в поражённой области тела).
Лекарственно-индуцированный волчаночный синдром — аллергическая реакция, симптомы которой похожи на проявления системной красной волчанки. Отличие заключается в отсутствии «бабочки» на щеках (встречается крайне редко). Течение такой аллергии благоприятное. Она может проявляться болью в суставах и мышцах с увеличением размеров печени и нарушением функции почек (гломерулонефрит). После отмены препарата-аллергена состояние пациента улучшается спустя несколько дней или недель.
Лекарственная лихорадка — нежелательная реакция, отличающаяся от других лихорадок сохранением относительно хорошего самочувствия несмотря на высокую температуру и потрясающие ознобы. Исчезает спустя 2-3 для после отмены лекарства-аллергена, но в случае его повторного применения появляется спустя несколько часов.
Синдром лекарственной гиперчувствительности (DRESS-синдром) — потенциально жизнеугрожающая реакция на лекарственные средства, при которой возникает кожная сыпь и лихорадка, происходит увеличение лимфоузлов, развивается гепатит и другие системные поражения, а также повышается уровень лейкоцитов и эозинофилов в крови. Перечисленные симптомы могут развиваться от одной недели до трёх месяцев и продолжаться около нескольких недели даже после отмены препарата-аллергена.
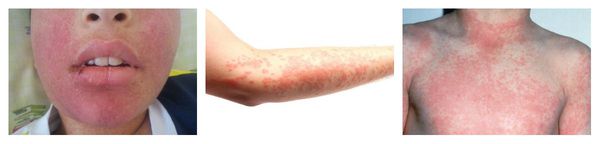
КОЖНЫЕ ПОРАЖЕНИЯ
Макулопапулезные высыпания — зудящая сыпь, которая внезапно появляется спустя 7-10 суток от начала приёма лекарства. Возникает преимущественно на туловище. Может перерасти в синдром Стивенса — Джонсона и синдром Лайелла. Провоцирующие препараты: пенициллины, НПВС, сульфаниламиды и противосудорожные препараты.
Крапивница — единичные или множественные волдыри различного размера и локализации, способные сливаться и сопровождаться ангиоотёком. Как правило, сыпь исчезает бесследно. Провоцирующие препараты: НПВС, ингибиторы АПФ, рентгеноконтрастные (йодосодержащие) вещества, витамины группы В, наркотические анальгетики, сульфаниламиды, пенициллины и другие антибиотики.
Ангиоотёк — безболезненный при прикосновении отёк различной локализации с чёткими границами, который иногда сопровождается сыпью как при крапивнице и кожным зудом.
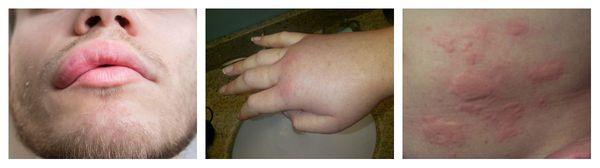
Аллергический васкулит — воспаление сосудистых стенок, которое сопровождается симметричными высыпаниями в виде мелких кровоизлияний на коже голеней (как правило, в нижней трети), ягодиц и рук. При этом кожа лица и шеи остаётся без изменений. Провоцирующие препараты: сульфаниламиды, барбитураты, соли золота и йодосодержащие препараты.
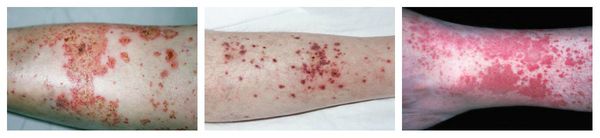
Контактный аллергический дерматит — аллергическое поражение кожи, возникающее в месте воздействия лекарства, которое проявляется эритемой, отёком, иногда появлением везикул и булл. В некоторых случаях возможно распространение воспаления на участок кожи, не контактировавший с лекарственным средством. Провоцирующие препараты: неомицин, левомицетин, сульфаниламиды, бензокаин, пенициллин и другие антибиотики.
Фиксированная эритема — воспалительное аллергическое высыпание в виде эритем, булл или отёчных бляшек разных размеров с чёткими конурами. Оно может возникнуть снова даже после кажущегося улучшения. Через два часа после повторного применения причинно-значимого лекарства высыпания появляются ровно на том же месте и сохраняются примерно 2-3 недели, оставляя хроническую поствоспалительную пигментацию. Провоцирующие препараты: тетрациклины, барбитураты, сульфаниламиды и НПВС.
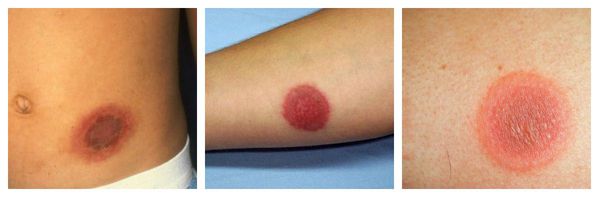
Фотодерматиты — аллергические высыпания в виде покраснения, возникающие на открытых участках тела, иногда сопровождающиеся появлением везикул и булл. Провоцирующие средства: препараты местного действия, в том числе и добавленные к мылу галогенизированные фенольные соединения, ароматические вещества, НПВС, сульфаниламиды и фенотиазины.
Феномен Артюса — Сахарова — местная аллергия в виде инфильтрата, абсцесса или фистулы, которая появляется через 7-9 дней или 1-2 месяца после контакта с лекарственным средством. Провоцирующие препараты: гетерологичные сыворотки и антибиотики, а также инсулин (спустя 1-2 месяца после его введения).
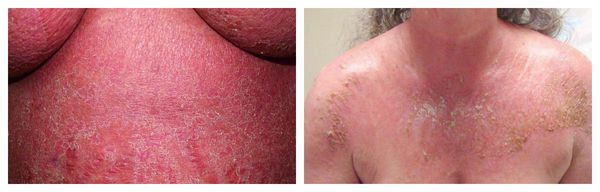
Эксфолиативная эритродермия — жизнеугрожающее распространённое поражение кожи (занимает более 50% её поверхности), представленное покраснением, инфильтрацией и обширным шелушением. Провоцирующие средства: препараты мышьяка, ртути и золота, пенициллины, сульфаниламиды и барбитураты.
Узловатая эритема — аллергическая реакция в виде симметричных и болезненных при прикосновении подкожных красных узлов разного размера, которые обычно возникают на передней поверхности голеней. Может сопровождаться небольшим повышением температуры, недомоганием, болями в мышцах и суставах. Провоцирующие средства: сульфаниламиды, оральные контрацептивы, пенициллины, барбитураты, препараты брома и йода.
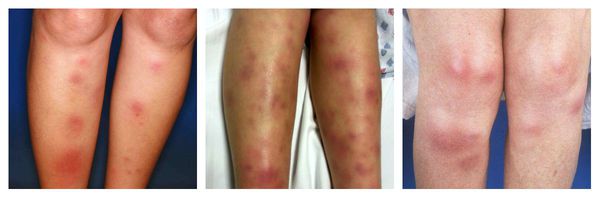
Острый генерализованный экзантематозный пустулёз — аллергическая реакция кожи, при которой на фоне покраснений возникают гнойничковые высыпания. Протекает с повышением температуры до 38°C и количества лейкоцитов в крови. Исчезает через 10-15 суток после отмены лекарства-аллергена. Провоцирующие препараты: блокаторы кальциевых каналов (дилтиазем), сульфаниламиды, аминопенициллины (ампициллин, амоксициллин) и макролиды.
ПОРАЖЕНИЯ ДРУГИХ ОРГАНОВ И СИСТЕМ
Помимо перечисленных клинических проявлений при лекарственной аллергии могут возникнуть:
- поражения органов дыхания — ринит, бронхоспазм, воспаление лёгкого и образование в нём эозинофильного инфильтрата (синдром Леффлера) — по причине аллергии на пиразолоны, карбамазепин, ацетилсалициловую кислоту и другие НПВС, ингибиторы АПФ, β-блокаторы, пенициллины и сульфаниламиды;
- поражения системы кроветворения — гемолитическая анемия и тромбоцитопения — в ответ на приём стрептомицина, хинидина, рифампицина, пенициллина, ибупрофена и прочих сульфаниламидов, производных сульфанилмочевины, тиазидных диуретиков и соли золота;
- поражение органов кровообращения — миокардит (встречается крайне редко) — при приёме сульфаниламида, пенициллина и метилдопы;
- поражения ЖКТ и гепатобилиарной системы — гастроэнтероколит, холестаз, острый гепатит, хронический гепатит (редко) — при приёме пиразолонов, сульфасалазина, карбамазепина, аллопуринола, сульфаниламидов, галотана, изониазида и фенитоина;
- поражения мочевыделительной системы (встречаются крайне редко) — острый интерстициальный нефрит и гломерулонефрит — следствие реакции организма на соли золота, НПВС, героин, каптоприл, сульфаниламиды, пеницилламин, пенициллины и другие β-лактамы, рифампицин, ципрофлоксацин и аллопуринол;
- ?