Может ли у грудничка быть аллергия на бифидумбактерин
Содержание статьи
Бифидумбактерин – пробиотик, основная цель которого нормализация микрофлоры кишечника. В его состав обычно входят бифидобактерии, бифидогенный фактор и лактоза. Бактерии осуществляют защиту барьера кишечника от попадания патогенных микроорганизмов, а также токсинов во внутреннюю среду.
Бифидогенный фактор способствует росту бактерий. Бифидобактерии участвуют в процессе пищеварения и синтезируют необходимые аминокислоты, белки, витамины. Они выполняют важную функцию, поэтому и необходимо сохранять баланс микрофлоры кишечника. Препарат выпускается в различных формах. Лекарство обладает широким фармакологическим действием, поэтому назначается при
- Дисбактериозе.
- Инфекционных заболеваниях кишечника.
- Хронических воспалениях кишечника.
- Запоре или поносе.
- Дисфункции кишечника.
Препарат не только восстанавливает микрофлору кишечника, но и назначается против бактериальных паразитов, для равновесия микрофлоры влагалища, выведения токсинов, для усиления витаминосинтезирующих процессов.
Пробиотик необходим после различных гормональных и антибиотических терапий. В целом бифидумбактерин подойдет при любых нарушениях пищеварительных процессов, вызванных как естественными, так и искусственными причинами. Он часто применяется и для грудничков, но в этом есть риск возникновения аллергической реакции.
Аллергия на пробиотик
Единственный побочный эффект – это возможность возникновения аллергических реакций. Но непереносимость именно бифидобактерий, основного компонента препарата, встречается крайне редко. Пробиотик, наоборот, способствует повышению иммунитета при подавлении аллергических реакций. Побочный эффект может возникнуть из-за вспомогательных компонентов:
- Лактозы.
- Крахмала.
- Стеарата кальция.
Наиболее часто проявляется сверхчувствительность к лактозе. Молочный сахар формирует питательную среду для бифидобактерий. Аллергическая реакция связана с недостаточным уровнем лактазы – фермента, отвечающего за расщепление лактозы. Непереносимость молочных продуктов – основная причина возникновения аллергии на пробиотик.
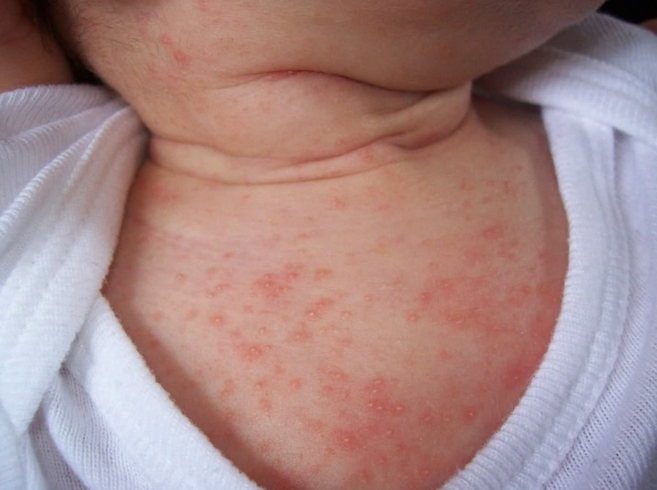
Сверхчувствительность обычно проявляется в виде зуда и сыпи. Она быстро исчезает, если прекратить применение, но опасность существует, так как зудящая сыпь может вызвать оттек подкожной клетчатки. В дальнейшем оттек способен перейти к области гортани, что перекроет доступ кислорода.
В некоторых случаях непереносимость протекает в форме насморка, рвоты, кашля или диареи. Прием бифидубактерина не вызывает таких опасных последствий, как анафилактический шок или синдром Стивенса-Джонсона.
Детская аллергия
Аллергические реакции, связанные с непереносимостью лактозы чаще всего встречаются у грудничков. В кишечнике младенца по началу отсутствуют и патогенные, и полезные микроорганизмы. Они попадают в организм ребёнка с материнским молоком. Но при их недостатке необходимо принимать пробиотики.
Бифидобактерии составляют большую часть микрофлоры младенца, от 80 до 90%. Они должны стабилизировать работу органов пищеварения. Бифидумбактерин также назначают при кормлении смесями или донорским молоком, так как ребёнок не получает достаточное количество ферментов и микроорганизмов.
Аллергия у грудничков на компоненты вызвана теми же причинами, для чего он предписан. Это недостаток фермента, отвечающего за расщепление каких-либо веществ. Непереносимость компонентов не представляет проблемы. С течением времени ферментативная недостаточность у грудничков пройдёт.

Профилактика
Перед применением обязательно нужно проконсультироваться с врачом и выполнять все его предписания. Он сможет определить, есть ли непереносимость компонентов препарата и оптимальную дозировку. Опытный врач не назначит бифидумбактерин при сверхчувствительности на молочный сахар.
Реакция может быть вызвана и не соблюдением инструкций по применению. Если у ребёнка все в порядке с микрофлорой кишечника, или заботливые родители превысили норму применения, то непереносимость обязательно проявится, так как даже при её отсутствии у грудничков ещё недостаточный уровень ферментов для расщепления компонентов.
Единственная возможность предотвратить побочные эффекты пробиотиков – это сдать аллергические пробы перед приемом лекарственных средств. Бифидумбактерин рекомендуется принимать, начиная с малых доз, чтобы избежать ферментативной недостаточности или определить непереносимость на раннем этапе.
Осторожно следует принимать пробиотик вместе с витаминами, особенно с группой B, которая и синтезируется бифидобактериями. Это усилит фармакологическое действие, но при передозировке вызовет дисбактериоз и недостаток ферментов, что в свою очередь проявится в виде аллергических реакций.
Что делать в случае возникновения аллергии?
В случае проявления аллергии следует незамедлительно прекратить применение препарата и проконсультироваться с лечащим врачом. Он определит, вызвана ли она именно вспомогательными компонентами бифидумбактерина. Если это так, он назначит другой пробиотик, к примеру, содержащий в составе меньше лактозы. Форма порошка хорошо подойдет для аллергиков. Существуют препараты, очищенные от молочной среды. Также врач предпишет необходимое лечение, назначит мазь от зуда.
Источник
Влияние пробиотиков на иммунитет грудничка
Автор: Фетисова Татьяна Геннадьевна
врач-педиатр, неонатолог
г. Казань
Время на прочтение : 7 минут
В кишечнике живет огромное количество микроорганизмов, которые заслуживают внимания и контроля. О том, как возникает этот микробиом, почему он зависит от родов и вида вскармливания и как пробиотики влияют на иммунитет ребенка, рассказывает врач-педиатр, неонатолог Татьяна Геннадьевна Фетисова.
— Татьяна Геннадьевна, говорят, что иммунитет формируется в кишечнике. Какова роль кишечника в состоянии здоровья грудного ребенка?
— В формировании местного и общего иммунитета у грудничка микрофлора кишечника играет основополагающую роль. Как все происходит?
Начало формирования кишечной микрофлоры | 1. При физиологических родах ребенок, проходя по родовым путям, впервые встречается с микробиомом матери, в идеале состоящим из бифидобактерий и лактобактерий. |
2. Сразу же после рождения ребенка выкладывают на живот матери. Он прикладывается к груди и получает молозиво, которое содержит большое количество питательных веществ и различных элементов, в том числе олигосахариды и бифидобактерии. | |
Начало работы иммунной системы | 3. В первые часы жизни в кишечник с грудным молоком попадают материнские иммунокомпетентные клетки и иммуноглобулины (IgE). Так иммунитет грудничков вступает в первый критический период своего развития. |
— Достаточно ли обсеменения кишечника ребенка материнской флорой?
— У большинства мам соотношение бифидо- и лактофлоры с условно-патогенной флорой несбалансированное. Для того чтобы собственная микрофлора защищала ребенка, нужно большое количество полезных бактерий, которые могут поступать из питания.
|
|
— То есть питание и внешняя среда оказывают прямое влияние на состав микрофлоры кишечника ребенка?
— Есть такое понятие, как микробиота, то есть совокупность всех микроорганизмов (бактерий, дрожжей, грибов и др.) в кишечнике. Равновесие между этими микроорганизмами имеет основополагающее значение для здоровья. И самое интересное, что состав микробиоты регулируется питанием, в том числе у маленького ребенка. Безусловно, в этом вопросе также важны наследственность и условия окружающей среды.
Обратите внимание! Первые симптомы дисбиоза у детей — неустойчивый стул и выраженное изменение кожи, которые часто путают с проявлениями аллергии.
Здоровая микрофлора кишечника и иммунитет изначально определяются способом рождения, состоянием микробиоты матери и формой кормления младенца.
— Существует мнение, что ребенок перерастает проблемы с микрофлорой кишечника и пробиотики для укрепления иммунитета не нужны. Так ли это?
— На этапе становления микрофлоры малыши могут часто плакать, расчесывать щечки, их беспокоят запоры или диареи. И малышу можно помочь избавиться от ненужных страданий. Пробиотики поддерживают рост здоровой микрофлоры кишечника, а она, в свою очередь, поддерживает формирование кишечного иммунитета.
Частота нарушений кишечной микрофлоры у детей
Молочная смесь: часто Требуется время, чтобы привести все в норму: помимо того, что ребенок с усилием переваривает смесь, нужно, чтобы еще и флора хорошо развивалась. | Грудное молоко: гораздо реже Грудное молоко переваривается на 99 %. Микрофлора кишечника будет быстро приходить в необходимый для ребенка баланс. |
Для помощи кишечнику необходимо, чтобы пробиотики (живые бактерии) непрерывно поступали с питанием либо в виде лекарства. У ребенка при этом может быть хороший и достаточно рыхлый стул. Но главная польза этих бактерий в том, что они усиливают иммунную систему.
Чем пробиотики отличаются от пребиотиков
Пробиотики | Пребиотики | |
Определение | Живые микроорганизмы (бактерии), которые обитают в кишечнике и положительно влияют на жизнедеятельность. | Компоненты пищи, которые стимулируют рост бактерий, то есть пробиотиков. |
Примеры | Бифидобактерии, лактобактерии. | Галактоолигосахариды (ГОС), инулины, пищевые волокна (клетчатка), мальтодекстрин. |
Определение | |
Пробиотики Живые микроорганизмы (бактерии), которые обитают в кишечнике и положительно влияют на жизнедеятельность. | Пребиотики Компоненты пищи, которые стимулируют рост бактерий, то есть пробиотиков. |
Примеры | |
Пробиотики Бифидобактерии, лактобактерии. | Пребиотики Галактоолигосахариды (ГОС), инулины, пищевые волокна (клетчатка), мальтодекстрин. |
Свои и чужие пробиотики для иммунитета грудничка
Грудное молоко На «своих» олигосахаридах в кишечной среде хорошо растут такие же «свои» бифидобактерии, поступающие с естественным питанием. Также развивается материнская флора, полученная при рождении. | Молочные смеси «Чужие» полезные штаммы бактерий в составе некоторых смесей могут так же регулярно поступать, постоянно оседать в кишечнике и развиваться, благотворно влияя на кишечную микрофлору. | Пробиотические препараты «Чужие» штаммы бактерий в лекарственной форме должны вводиться в количестве колониеобразующих единиц (КОЕ) не менее 107, чтобы иметь шанс на хороший рост и влиять на состав микрофлоры. |
Пробиотический компонент заходит в кишечник и уходит, не закрепляясь. Поэтому улучшение кишечной микрофлоры и иммунных ответов зависит от того, сколько ребенок получает живых бактерий, как длительно и в каком составе.
— В каких случаях грудничкам назначают препараты с пробиотиками?
— Самое главное показание к назначению пробиотика — проблемы со стулом. Врач выясняет, при каких условиях формируется неустойчивый стул, достаточно ли грудного молока, каков характер питания кормящей женщины. И если сочтет необходимым, назначает препарат.
Для малышей чаще выбирают жидкие пробиотики в виде капель. Их можно сразу капать в рот — сухие порошки в саше или капсулах разбавлять сложнее. При этом различий между детскими и взрослыми препаратами нет, это маркетинговый ход. С правильно подобранным пробиотиком стул улучшается.
Основные группы пробиотиков для детей
Монопробиотики | Содержат один штамм бактерий. |
Поликомпонентные (симбиотики) | Содержат несколько видов штаммов бактерий. |
Комбинированные (синбиотики) | Объединяют пробиотики (бактерии) и пребиотики (пищу для бактерий). |
Сорбированные | Бактерии «закреплены» на сорбенте. |
Какие препараты лучше — в симбиозе или моно? Ответ зависит исключительно от того, как ребенок реагирует на бактерии, и терапевтической цели. Пробиотики либо работают, либо не помогают. Можно купить комплексный препарат, но он не будет иметь никакого действия. Поэтому по возможности лучше давать пищу, в которой есть пробиотики: тогда у ребенка будет правильное развитие микробиоты.
Производители детских смесей формируют бифидобактерии и лактобактерии таким образом, чтобы при переваривании смеси они сразу начинали работать.
— Татьяна Геннадьевна, приведите, пожалуйста, примеры из педиатрии: когда пробиотические препараты нужны детям, а когда от них лучше отказаться.
- Недоношенные дети
— Недоношенного ребенка очень непросто привести в ту норму, с которой он пойдет дальше по жизни и забудет, что родился раньше срока. Его кишечник совершенно отличается от кишечника доношенного малыша и формируется иначе. Поэтому у него должна быть подушка безопасности из бифидо- и лактобактерий. По моему опыту, пробиотики таким детям назначают чаще.
- Дети с пищевой аллергией
— Диагноз пищевой аллергии должен быть поставлен четко. Дело в том, что под проявления пищевой аллергии могут маскироваться проблемы с кишечником. И при лечении нарушений кишечной микрофлоры аллергические проявления уходят. Поэтому назначение пробиотиков и/или пребиотиков очень важно для детей с подозрениями на пищевую аллергию.
- Бифидобактерии при антибиотиках
— Эффект пробиотиков зависит от того, как и какие антибиотики получал ребенок. Например, лечение азитромицинами провоцирует нарушение стула: препарат вытягивает на себя воду, и начинается диарея. При его отмене проблема со стулом уходит, поэтому, возможно, не стоит давать бифидобактерии. Все индивидуально, отталкиваются от состояния ребенка и антибиотикотерапии.
- Комплексное воздействие синбиотиков
— Назначение пробиотиков-синбиотиков ребенку зависит от результатов медицинских анализов и выраженности патологического процесса. Также возможно совместное назначение, если один пробиотик не работает и надо создать пребиотическую среду —«дерево», на котором будут расти эти замечательные живые бактерии.
Важно! Какой-либо препарат ребенку вводят только по показаниям и после врачебной консультации. Неправильно подобранный препарат может привести к диарее, запорам, высыпаниям на коже.
— Иногда нет выхода и приходится полностью отказываться от грудного вскармливания или вводить докорм смесью. Можно ли как-то стабилизировать ситуацию?
— В шесть-семь месяцев уже думают о том, как назначить кисломолочную продукцию, которая содержит пробиотики, насколько хорошо будет усваиваться эта пища ребенком. И рассматривают разные варианты. Как правило, кисломолочный прикорм начинают с творога, затем вводят кефир, йогурт.
На искусственном вскармливании и докорме в целях профилактики и «моделирования» кишечной микробиоты рекомендованы адаптированные молочные смеси с пробиотическим действием. При выборе смеси необходимо обратить внимание на ее состав, поскольку не все производители используют пробиотики и пребиотики. Смеси с ними считаются питанием премиум-класса и оказывают лечебный эффект на микрофлору и иммунитет.
Примером таких детских смесей будет линейка MAMAKO® Premium, которая содержит комплекс из пре- и пробиотиков Bifidobacterium lactis, безопасных и эффективных в развитии и поддержании состава кишечной микрофлоры и детского иммунитета.
В период взросления маленького ребенка есть несколько ответственных периодов, когда необходимо помогать малышу, в том числе и его кишечнику. Поэтому очень важно знать о свойствах пре- и пробиотиков и кормить грудью. А в ситуации выбора заменителя грудного молока по возможности отдавать предпочтение смеси, которая сочетает пребиотический и пробиотический компоненты.
Врач-педиатр
Татьяна Геннадьевна Фетисова
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Источник
Как отличить симптомы пищевой аллергии у грудничков от признаков других болезней
Автор: Щербакова Алла Анатольевна
врач-педиатр, кандидат медицинских наук,
заместитель заведующей детским центром «Мать и дитя» на Савеловской
г. Москва
Время на прочтение : 5 минут
Была аллергия, а теперь ее нет… Как узнать, есть ли пищевая аллергия у грудничка — ведь ее легко принять за другое заболевание, — и что сделать, чтобы болезнь не возвращалась? Алла Анатольевна Щербакова, врач-педиатр, кандидат медицинских наук, врач высшей категории и заместитель заведующей детским центром «Мать и Дитя» на Савеловской, рассказывает о лечении детей-аллергиков, неочевидной опасности красных щек и о том, как избежать хронической аллергии.
— Алла Анатольевна, что такое пищевая аллергия?
— Пищевая аллергия — это непереносимость пищевого продукта. Она проявляется патологической реакцией с иммунными механизмами в основе. У детей первого года жизни аллергию часто вызывают белок коровьего молока и продукты прикорма. Дебют пищевой аллергии, как правило, случается в первые недели и месяцы жизни.
— Как выглядят проявления пищевой аллергии у грудничков и каковы симптомы кожной формы?
— Кожная форма (атопический дерматит или диатез) — самое частое проявление пищевой аллергии у маленьких детей. Выражается оно в виде сухости, покраснений, мокнутий. Локализуется на щеках, разгибательной поверхности локтевых суставов, коленях, голенях, других наружных поверхностях. Опытный врач на основании одного лишь осмотра может сказать, что у ребенка пищевая аллергия.
У детей первых месяцев жизни при диатезе не бывает зуда, кожа не чешется. У детей второго полугодия жизни и старше атопический дерматит проявляется кожным зудом.
— Небольшие прыщики и шелушения на лице у грудничка — это пищевая аллергия или нет?
— Достаточно сложный вопрос, его часто задают мамы на приеме. Для детей первых дней и первых недель жизни не исключено, что такие проявления — не аллергия. В первый месяц кожа заселяется микробами, микробиотой, отличной от маминой. И если вокруг носика и рта в носогубном треугольнике заметны единичные высыпания — это может быть акне новорожденных или так называемое «цветение». От пищевой аллергии отличить его достаточно сложно. И поскольку аллергия очень распространена, настороженность у врачей относительно пищевой аллергии высокая. С высыпаниями на коже маленькому пациенту следует назначить повторный прием, динамически наблюдать за ними и отследить проблему — что же это на самом деле такое.
— Как еще проявляется аллергия у малышей?
— Гастроинтестинальная форма пищевой аллергии проявляется со стороны желудочно-кишечного тракта. Это аллергическое, небактериальное, воспаление, которое сопровождается рвотой, срыгиванием, недостаточной прибавкой в весе, урчанием в животе, слизью и кровью в стуле, метеоризмом, болями при кормлении. Некоторые исследователи считают, что младенческие колики детей первых недель жизни относятся к проявлениям пищевой аллергии.
— «Накопительная аллергия» — что это за явление?
— У взрослых аллергия обычно немедленного типа — что-то съел, и сразу пошла реакция — крапивница, зуд, отек Квинке, отек лица или слизистых.
У детей аллергия часто накопительная, замедленного типа, которая проявляется не сразу. Некоторые врачи называют такую аллергию ложной, потому что она «молчит» до момента, когда число аллергенов в организме станет критическим, и он даст сбой ярко выраженными симптомами. Накопительная аллергия проявляется чаще с рождения, но какой аллерген ее вызвал, определить сложно, потому что четкой связи нет.
— Что делать, если пошла аллергическая реакция?
— При любых жалобах лучше обратиться к врачу. Пищевая аллергия у грудничка — такое же заболевание, как и другие, так что наблюдением и лечением пациентов с пищевой аллергией должен заниматься специалист.
Основной метод лечения пищевой аллергии — элиминационная диета с исключением из рациона ребенка принципиально возможного аллергена — белка коровьего молока.
При искусственном вскармливании ребенку с признаками пищевой аллергии назначают лечебную смесь. При грудном вскармливании маме прописывается безмолочная диета. Результат элиминационной диеты заметен не сразу — чтобы вывести аллерген из организма, маме и ребенку нужно время, поэтому срок безмолочной диеты — 1—1,5 месяца. Если в течение этого периода у ребенка сохраняются жалобы, ставится вопрос о сохранении грудного вскармливания и назначении специального лечебного питания. Ребенку с пищевой аллергией молочные продукты прикорма не вводятся до года.
— Как проходит пищевая аллергия у грудничков — через какое время?
— По-разному. У некоторых грудничков — через месяц соблюдения диеты кормящей мамой. Бывает, что пищевая аллергия проходит в 13—14 лет или раньше, в 6—7-летнем возрасте, когда ребенок начинает посещать школу. Все зависит от пациента и формы аллергии, но при осмотре ребенка прогноз сделать очень сложно.
— Алла Анатольевна, как отличить пищевую аллергию от других видов детской аллергии?
— У детей первого года жизни львиная доля аллергий — пищевая. Контактный дерматит заметен на коже. Например, на детский порошок, которым мама постирала белье, — одели маечку, и покраснения будут по области маечки. Если у ребенка второго полугодия жизни зуд и высыпания на щеках и локтях, то, скорее всего, у него пищевая аллергия.
— С какими болезнями можно спутать пищевую аллергию?
— Все зависит от формы аллергии. Кожную аллергию можно спутать с акне новорожденных, а у детей старшего возраста зудящую сыпь можно принять за чесотку. Гастроинтестинальную форму аллергии можно спутать с кишечной инфекцией и редкими формами гастроинтестинальных заболеваний (целиакия, неспецифический язвенный колит, болезнь Крона, антибиотикоассоциированная диарея). Поэтому в ряде случаев следует проводить дифференциальную диагностику заболеваний.
— Как быстро организм ребенка «адаптируется» к аллергену и когда начинать помогать ему?
— При любых жалобах ребенка лучше обратиться к врачу. Не нужно ждать: чем дольше ребенок находится в обострении пищевой аллергии, тем выше риск развития долгосрочных отдаленных проявлений. Хроническая воспалительная аллергия не пройдет, если не прекратится поступление аллергена с пищей. Случится так называемый «атопический марш» — когда аллергия начинается в младенческом возрасте как атопическая реакция, но со временем ее место занимают «взрослые» проявления болезни — бронхиальная астма, нейродермит, экзема, поллинозы, сезонные насморки, непереносимость шерсти животных. И с ними бороться гораздо сложнее.
Чем дольше ребенок находится в хорошем состоянии, с чистой кожей, вне обострения и проявлений пищевой аллергии, тем более благоприятен прогноз — у ребенка будет выход из пищевой аллергии, и провокации могут пройти лучше.
Пищевая аллергия у маленьких детей широко распространена. Высыпания на коже, рвота, срыгивания, недостаточная прибавка веса — повод для обращения к врачу. Такие симптомы указывают на пищевую непереносимость, и, скорее всего, ребенку будет назначено лечение пищевой аллергии. Лечение может быть длительным и зависит от того, насколько своевременно и правильно малышу подобрано питание.
Врач-педиатр
Алла Анатольевна Щербакова
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Источник