Острые аллергические реакции
Содержание статьи
Острые аллергические реакции — это патологические состояния, возникающие вследствие гиперчувствительности организма к проникающим извне аллергенам и характеризующиеся внезапным развитием локализованных или генерализованных аллергических реакций. К локализованным формам относят крапивницу, ангиоотек, ларингоспазм и бронхоспазм, к системным — анафилактический шок и распространенные токсико-аллергические дерматиты. Проявления острой аллергической реакции зависят от ее формы, состояния организма, возраста и других факторов. Лечебные мероприятия включают элиминацию аллергена, восстановление жизненно важных функций, введение антигистаминных средств и глюкокортикостероидов.
Общие сведения
Острые аллергические реакции — это заболевания, развивающиеся при наличии повышенной чувствительности иммунной системы к проникающим в организм извне аллергенам. Обычно при этом выявляются признаки аллергической реакции немедленного типа с внезапным острым началом, распространением патологического процесса на различные органы и ткани, выраженным нарушением жизненно важных функций организма. По статистике каждый десятый житель нашей планеты когда-либо переносил острую аллергическую реакцию. Выделяют легкие (локализованные) проявления гиперчувствительности в виде обострения аллергического риноконъюнктивита и ограниченной крапивницы, среднетяжелые — с развитием распространенной крапивницы, отека Квинке, ларингоспазма, бронхоспазма и тяжелые — в виде анафилактического шока.
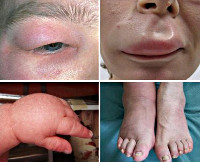
Острые аллергические реакции
Причины
Развитие острых аллергических реакций обычно связано с воздействием чужеродных веществ, проникающих в организм с вдыхаемым воздухом (бактериальные, пыльцевые, содержащиеся в атмосферном воздухе и домашней пыли аллергены), продуктами питания, лекарственными препаратами, вследствие укусов насекомых, при использовании латекса, нанесении на кожу и слизистые различных неорганических и органических веществ.
Провоцирующими моментами могут выступать экзогенные факторы: экологическое неблагополучие, вредные привычки, неконтролируемое употребление лекарственных средств и бытовой химии. К эндогенным факторам риска относят отягощенную по аллергии наследственность, стрессовые ситуации, иммунные нарушения.
Патогенез
Патологический процесс чаще всего характеризуется развитием острой аллергической реакции немедленного типа. При этом формируется IgE-опосредованная гиперчувствительность к проблемному чужеродному веществу, становящемуся антигеном. Развивающаяся иммунная реакция протекает в присутствии клеток трех типов — макрофагов, T- и B-лимфоцитов. Синтезируемые B-клетками иммуноглобулины класса E располагаются на поверхности клеток-мишеней (тучных клеток, базофилов).
Повторное поступление аллергена в организм приводит к развитию аллергической реакции с активацией клеток-мишеней и выбросом большого количества медиаторов воспаления (это, прежде всего, гистамин, а также серотонин, цитокины и др.). Такая иммунная реакция обычно наблюдается при поступлении пыльцевых, пищевых, бытовых аллергенов, лекарственных средств и сывороток, проявляясь симптомами поллиноза, атопического дерматита и бронхиальной астмы, анафилактическими реакциями.
Механизм возникновения острых аллергических заболеваний может быть обусловлен формированием цитотоксических, иммунокомплексных, клеточно-опосредованных иммунных реакций. В результате развивающихся после сенсибилизации патохимических и патофизиологических изменений появляются типичные симптомы острой аллергии.
Симптомы аллергических реакций
Легкое течение острых аллергических реакций чаще всего проявляется симптомами аллергического ринита (затруднение дыхания через нос, ринорея, приступы чихания) и конъюнктивита (зуд и отечность век, покраснение глаз, светобоязнь). Сюда же можно отнести появление признаков крапивницы на ограниченном участке кожи (округлые пузыри, гиперемия, зуд).
При среднетяжелом течении острых аллергических реакций поражение кожных покровов становится более выраженным и характеризуется развитием генерализованной крапивницы с захватом практически всей поверхности кожи и появлением новых пузырей в течение нескольких суток. Нередко при этом отмечаются признаки ангионевротического отека Квинке с возникновением ограниченного ангиоотека кожи, подкожной клетчатки, слизистых оболочек. Патологический процесс чаще локализуется в области лица, поражая губы и веки, иногда встречается на кистях, стопах и мошонке, может приводить к отеку гортани и слизистой оболочки желудочно-кишечного тракта. Острая аллергическая реакция с развитием воспаления слизистой оболочки гортани и бронхов может вызывать тяжелые осложнения вплоть до летального исхода от асфиксии.
Наиболее тяжелые последствия гиперчувствительности иммунной системы наблюдаются в случае развития анафилактического шока. При этом поражаются жизненно важные органы и системы организма — сердечно-сосудистая и дыхательная с возникновением выраженной артериальной гипотензии, коллаптоидного состояния и потери сознания, а также нарушений дыхания вследствие отека гортани или бронхоспазма. Клинические проявления, как правило, развиваются в течение нескольких минут после контакта с аллергеном, при отсутствии квалифицированной неотложной помощи нередко наступает смерть.
Диагностика
Диагностика острых аллергических реакций предусматривает тщательный анализ анамнестических данных (переносимость лекарственных препаратов и сывороток, перенесенные ранее аллергические заболевания), клинических проявлений аллергии (поражение кожи, верхних дыхательных путей, признаки удушья, обморок, наличие судорог, нарушение сердечной деятельности и т. д.). Необходим осмотр аллерголога-иммунолога и других специалистов: дерматолога, оториноларинголога, гастроэнтеролога, ревматолога и пр.
Выполняются общеклинические лабораторные исследования (крови, мочи), биохимический анализ крови, по показаниям — определение ревматоидного фактора и антинуклеарных антител, маркеров вирусного гепатита, наличия антител к другим микроорганизмам, а также необходимые в данном конкретном случае инструментальные диагностические процедуры. При возможности могут проводиться кожные пробы, определение общего и специфических иммуноглобулинов класса E, а также другие используемые в аллергологии обследования.
Дифференциальная диагностика острых аллергических реакций требует исключения широкого круга различных аллергических, инфекционных и соматических заболеваний, сопровождающихся кожными проявлениями, поражением слизистых оболочек внутренних органов, нарушением функции дыхания и кровообращения.
Лечение острых аллергических реакций
Лечебные мероприятия при острых аллергических реакциях должны включать скорейшую элиминацию аллергена, проведение противоаллергической терапии, восстановление нарушенных функций дыхания, кровообращения и других систем организма. Чтобы прекратить дальнейшее поступление вещества, вызвавшего развитие повышенной чувствительности, необходимо остановить введение лекарственного средства, сыворотки или кровезаменителя (при внутримышечных и внутривенных инъекциях, инфузиях), уменьшить всасывание аллергена (наложение жгута выше места введения лекарства или укуса насекомого, обкалывание этого участка с использованием раствора адреналина).
Проведение антиаллергической терапии предусматривает использование антигистаминных препаратов и глюкокортикостероидных гормонов местно, внутрь или парентерально. Конкретные дозировки препаратов и способ их введения зависят от локализации патологического процесса, тяжести острой аллергической реакции и состояния больного. Симптоматическая терапия направлена на коррекцию нарушенных функций организма и, прежде всего, дыхания и кровообращения. Так при бронхоспазме ингаляционно вводятся бронхолитические и противовоспалительные препараты (ипратропия бромид, сальбутамол и др.), при выраженной артериальной гипотензии назначаются вазопрессорные амины (допамин, норадреналин) с одновременным восполнением объема циркулирующей крови.
В тяжелых случаях неотложная помощь оказывается в условиях реанимационного отделения стационара с применением специальной аппаратуры, поддерживающей функцию кровообращения и дыхания. После купирования острых проявлений аллергических реакций лечение осуществляется врачом-аллергологом-иммунологом с использованием индивидуально подобранной схемы медикаментозной терапии, соблюдением элиминационной диеты, при необходимости — проведением АСИТ.
Источник
Лечение аллергии
Если Вы страдаете каким-либо аллергическим заболеванием, то очень актуален вопрос — как её лечить и что же действительно помогает от аллергии?
Общие методы лечения аллергии сводятся к следующим направлениям: прекращение или уменьшение контакта с аллергеном, фармакотерапия и аллерген-специфическая иммунотерапия.
1. Прекращение или уменьшение контакта с аллергеном — так называемые элиминационные мероприятия.
В основе любого метода успешного лечения аллергии лежит, прежде всего, исключение контактов с аллергеном. В большинстве случаев этого бывает достаточно для того, чтобы полностью избавиться от симптомов аллергии или значительно снизить её проявления. Если же причину не устранить, то, к сожалению, даже самые лучшие лекарства против аллергии будут давать только временный эффект.
Если вы точно знаете аллерген — постарайтесь устранить его, что поможет избавиться от аллергии. В ряде случаев это сделать легко: всегда можно отказаться от экзотического фрукта или определённого вида косметики. Иногда это затруднительно: например, полностью избавиться от пыли или не контактировать с пыльцой цветущих растений. А в ряде случаев, особенно если у человека сразу несколько раздражителей, полностью исключить все просто невозможно. В этом случае контакт с аллергеном важно свести к минимуму.
Наиболее частыми причинами развития аллергии являются бытовые аллергены и продукты питания, именно поэтому при лечении в первую очередь следует уделять внимание гипоаллергенному быту и особой диете.
Самый распространённый бытовой аллерген — домашняя пыль. Это целый комплекс аллергенов, в состав которого входит эпидермис человека и животных, микроскопические споры плесени и дрожжевых грибков, продукты жизнедеятельности насекомых и т. д.
О том, что помогает от бытовой аллергии, и о создании гипоаллергенного быта подробно написано здесь. Придерживаться гипоаллергенного быта важно не только тем, у кого выявлена аллергия на пыль, но и всем людям, страдающим любой аллергией, а также имеющим наследственную предрасположенность к аллергическим заболеваниям.
Гипоаллергенная диета — один из методов лечения аллергии, играющий особую роль в лечении аллергических заболеваний, особенно если имеет место пищевая аллергия без четких указаний какого-либо вида продукта. В данном случае из рациона рекомендуется исключать все высокоаллергенные продукты: шоколад, клубнику, землянику, цитрусовые, помидоры, красные яблоки, рыбу, курицу, яйца и т. д. Необходимо также отказаться от продуктов с красителями и консервантами, острых и пряных блюд, алкогольных и газированных напитков, а также ограничить потребление соли. Подробно неспецифическая гипоаллергенная диета описана здесь. Придерживаться такой диеты рекомендуется всем аллергикам и лицам, предрасположенным к аллергическим реакциям.
Если имеется аллергия на пыльцу, то составляется специальная диета, учитывающая риск перекрёстных реакций с пыльцевыми аллергенами. Календарь пыления/цветения и таблицу перекрёстной аллергии вы можете найти по ссылкам выше.
2. Фармакотерапия
Еще один из важнейших методов лечения аллергии — это фармакотерапия, или применение лекарственных средств для устранения симптомов заболевания и профилактики рецидивов.
Существуют следующие группы препаратов против аллергии:
- антигистаминные средства;
- стабилизаторы мембран тучных клеток;
- глюкокортикостероидные препараты;
- симптоматические лекарственные средства против аллергии.
Антигистаминные препараты (блокаторы Н1-гистаминовых рецепторов) широко применяются при различных аллергических заболеваниях. Они быстро и эффективно устраняют клинические проявления или предотвращают их развитие. Их механизм действия связан с блокадой гистаминовых рецепторов, что помогает избавиться от аллергии вследствие прекращения действия гистамина — вещества, которое выделяется в большом количестве и определяет развитие основных симптомов заболевания: насморк, чихание, заложенность носа, кожный зуд, покраснение и т. д.
Блокаторы Н1-гистаминовых рецепторов снижают реакцию организма на гистамин, снимают вызванный им спазм гладкой мускулатуры, уменьшают проницаемость капилляров и отек тканей, обладают противозудным эффектом.
Классификация антигистаминных препаратов
Согласно классификации, принятой EAACI (Европейская академия аллергологии и клинической иммунологии), выделяют 2 поколения антигистаминных препаратов*.
Антигистаминные препараты (АГП) 1-го поколения
Препараты 1-го поколения разработаны еще в середине прошлого века, но некоторые применяются до сих пор. Они имеют множество побочных эффектов: вызывают сонливость, могут оказывать негативное влияние на желудочно-кишечный тракт, сердечно-сосудистую систему, зрение, вызывать сухость слизистых дыхательных путей. Такие препараты необходимо принимать несколько раз в день, что весьма неудобно. А при длительном использовании они вызывают привыкание*.
Антигистаминные 2-го или последнего поколения
Препараты 2-го поколения — это более современные средства. По безопасности и удобству применения они превосходят препараты предыдущего поколения. Они не вызывают сонливости, человек сохраняет концентрацию, внимание. Отсутствие седативного эффекта особенно важно для людей, проводящих много времени за рулем автомобиля или работающих с техникой.
Эти препараты оказывают точно избирательное действие только на Н1-гистаминовые рецепторы, не блокируют другие виды рецепторов, поэтому лишены большинства побочных эффектов АГП 1-го поколения. Их можно применять при большинстве сопутствующих заболеваний, что очень важно, так как аллергия как единственная проблема встречается очень редко. Эффект лекарств от аллергии последнего поколения длится более 24 часов, что очень удобно и позволяет принимать таблетку всего 1 раз в сутки. При этом нет необходимости подстраиваться под приемы пищи, ведь всасывание современных препаратов обычно не зависит от наличия в желудке содержимого. Кроме того, лекарственные средства этой группы не вызывают привыкания.
АГП 2-го поколения также являются неоднородной группой. Выделяют две подгруппы:
- метаболизируемые препараты, которые оказывают лечебный эффект только после трансформации в печени (лоратадин, эбастин, рупатадин);
- активные метаболиты — лекарства от аллергии последнего поколения, поступающие в организм в виде активного вещества (цетиризин, левоцетиризин, дезлоратадин, фексофенадин).
Основными преимуществами активных метаболитов являются более быстрый и предсказуемый эффект, отсутствие дополнительной нагрузки на печень и возможность совместного приёма с другими лекарствами, которые также проходят через печень.
В некоторых классификациях активные метаболиты относят даже к антигистаминным препаратам 3-го поколения, что, однако, противоречит общепризнанной классификации.*
К АГП 2-го поколения, активным метаболитам относится Цетрин®.
Стабилизаторы мембран тучных клеток применяются при лечении аллергии верхних и нижних дыхательных путей. Они тормозят высвобождение гистамина и прочих активных веществ из тучных клеток, предупреждая обострение аллергических заболеваний, например бронхиальной астмы.
Глюкокортикостероиды (ГКС) применяются при различных аллергических заболеваниях. Они имеют выраженный противоаллергический эффект, одновременно воздействуя на большинство клеток, вовлекаемых в аллергический процесс. Эта группа препаратов может назначаться при аллергическом рините в виде спрея, при бронхиальной астме в виде ингаляторов, при атопическом дерматите в виде мазей или кремов. В особо тяжёлых случаях к этим формам подключаются таблетированные и инъекционные кортикостероиды.
Симптоматическая терапия также широко используется в лечении аллергии. Например, при бронхиальной астме не обойтись без бронхолитиков, а при аллергическом рините — без сосудосуживающих препаратов против аллергии и т. д. Важно помнить, что каждый человек индивидуален, имеет свою выраженность симптомов и тяжесть заболевания, поэтому только специалист может подобрать те препараты и ту схему лечения, которые подойдут в каждом конкретном случае.
3. Аллерген-специфическая иммунотерапия (АСИТ)
Этот метод лечения аллергии основан на многократном введении причинного аллергена в постепенно возрастающих дозах. Целью АСИТ является выработка устойчивости организма к данному раздражителю.
Аллерген-специфическая иммунотерапия впервые была использована в 1911 году для лечения сезонного аллергического ринита. С тех пор АСИТ стала одним из наиболее эффективных (80-90%) методов лечения аллергических заболеваний, который позволяет предупредить трансформацию аллергического ринита в бронхиальную астму, ограничивает расширение спектра сенсибилизации, уменьшает потребность в лекарственных средствах, увеличивает сроки ремиссии аллергических болезней.
АСИТ показана не при всех видах аллергической реакции. Перед процедурой пациент проходит полное аллергологическое обследование (ссылка на раздел диагностика). Затем аллерголог, который прошёл специальное обучение и имеет соответствующий сертификат, оценивает индивидуальную чувствительность пациента к аллергенам и принимает решение о назначении курса АСИТ.
Противопоказаниями к проведению процедуры являются онкологические, сердечно-сосудистые и тяжёлые иммунные заболевания, приём некоторых препаратов (например, бета-блокаторов), ранний детский возраст (до 5 лет), беременность, грудное вскармливание и некоторые другие состояния.
Схема проведения аллерген-специфической иммунотерапии может быть разной, она уникальна для каждого пациента, метода и препарата. Какую именно назначить тому или иному пациенту — решает специалист.
Существуют инъекционные методы АСИТ и безинъекционные (в основном сублингвальная, когда аллерген рассасывается в подъязычной области, или пероральная, когда аллерген проглатывается).
Основные методы лечения аллергии в схеме АСИТ сводятся к подкожному введению возрастающих доз аллергена по специально разработанным схемам в зависимости от вида аллергена и индивидуальной чувствительности пациента.
Лечебное действие АСИТ может проявиться уже после первого курса, но обычно наилучший эффект достигается после 3-5 курсов лечения.
Во время проведения терапии необходимо создать гипоаллергенные условия, настроиться на частые посещения аллерголога и длительный курс. Ни в коем случае нельзя прерывать АСИТ самостоятельно. Только при проведении полного курса можно ожидать результата.
Таким образом, лечение аллергии всегда комплексное, а подбор методов лечения аллергии и препаратов индивидуален для каждого пациента. Соблюдение всех рекомендаций вашего врача — залог успеха в лечении аллергии.
*См.: Татаурщикова Н.С. Современные аспекты применения антигистаминных препаратов в практике врача-терапевта // Фарматека. 2011. №11. С. 46-50.
Источник