Отек Квинке у детей (Ангионевротический отек, Трофоневротический отек)
Содержание статьи
Отек Квинке у детей — это острая, внезапно развившаяся, преимущественно аллергическая реакция, сопровождающаяся выраженным отеком слизистых и подкожной клетчатки. Клинически отек Квинке у детей проявляется опуханием век, губ, всего лица, шеи, верхней половины туловища, стоп и кистей, гениталий; наиболее тяжелой формой заболевания является отек гортани. Клинико-иммунологическое обследование при отеке Квинке у детей включает сбор аллергоанамнеза, определение уровня общего и аллергенспецифических иммуноглобулинов E, исследование иммунограммы, проведение кожных аллергопроб и провокационных проб. При отеке Квинке детям назначаются антигистаминные препараты, обильное щелочное питье, энтеросорбенты; в тяжелых случаях — кислородотерапия, интубация и ИВЛ.
Общие сведения
Отек Квинке у детей (ангионевротический отек, трофоневротический отек) — морфологическая разновидность крапивницы (гигантская крапивница), протекающая с плотным отеком дермы и подкожно-жирового слоя. В педиатрии и детской аллергологии отек Квинке диагностируется у 2% детей, чаще у девочек. Отек Квинке часто развивается у детей с аллергической крапивницей, однако может возникать и без предшествующей уртикарной сыпи. Отмечена связь отека Квинке у детей и с другими заболеваниями аллергической природы — бронхиальной астмой, поллинозом, атопическим дерматитом. В 20-25% случаев при отеке Квинке у ребенка развивается опаснейшее осложнение — отек гортани.
На основании клинических характеристик выделяют острый (до 6 недель) и хронический (свыше 6 недель) ангионевротический отек; изолированный или сочетанный с крапивницей. С учетом вероятного механизма развития отек Квинке у детей может быть аллергическим, наследственным (псевдоаллергическим), идиопатическим.
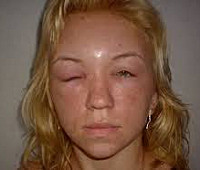
Отек Квинке у детей
Причины
Аллергический отек Квинке у детей представляет собой реакцию немедленного типа. Контакт с аллергеном приводит к выбросу медиаторов из тучных клеток (гистамина, кининов, простагландинов), повышению проницаемости подкожных и подслизистых капилляров и венул с развитием массивного отека окружающих тканей.
Неаллергический отек Квинке у детей обусловлен генетической детерминированностью патологических реакций, которые наследуются по доминантному типу. В этом случае в сыворотки крови пациентов имеется сниженный уровень ингибиторов калликреина и С1-эстеразы. В таких условиях активация системы комплемента и образование С1-эстеразы приводит к расщеплению компонентов комплемента С2 и С4, что сопровождается образованием кининоподобного пептида, ответственного за развитие отека Квинке у детей.
Непосредственными причинами, приводящими к каскаду иммунопатологических реакций и развитию отека Квинке у детей, могут служить пищевые продукты (шоколад, яйца, рыба, цитрусовые, ягоды, орехи, молоко), лекарственные препараты (аспирин, витамины группы B, препараты йода, пенициллин) и другие аллергены (пыльца, пыль, укусы насекомых).
При неаллергическом отеке Квинке у детей триггерами могут выступать как аллергены, перечисленные выше, так и неспецифические причины: инфекции, интоксикации, физические факторы (холод, солнечный свет), стресс. В части случаев причина отека Квинке у детей остается неустановленной (идиопатический ангионевротический отек).
К рецидивирующему течению отека Квинке предрасполагает наличие у детей сопутствующей хронической патологии щитовидной железы (гипотиреоза), печени (гепатита), аутоиммунных, лимфопролиферативных, паразитарных заболеваний (лямблиоза, аскаридоза), хронических очагов инфекции (кариеса зубов, хронического тонзиллита).
Симптомы отека Квинке у детей
Ангиоотек у детей может развиваться в различных клинических формах: по типу отека слизистых оболочек и подкожной клетчатки, отека гортани, абдоминального синдрома, неврологических нарушений.
При поражении слизистых и подкожной клетчатки отек развивается внезапно и держится несколько часов или суток. Нарастание отека Квинке у ребенка происходит стремительно, в течение нескольких минут. Местами излюбленной локализацией отека Квинке у детей служат губы, веки, щеки, лоб, стопы, кисти, мошонка. При возникновении отека слизистой полости рта и языка у ребенка резко затрудняется речь и глотание. При осмотре зева отмечается отечность мягкого неба, глотки, маленького язычка. В случае изолированного отека миндалин картина может напоминать катаральную ангину.
Отечность тканей сопровождается небольшим давлением, напряжением и покалыванием; кожный зуд, как правило, отсутствует. Пальпация области отека Квинке у детей безболезненна, при надавливании на отечные ткани ямки не остается.
Отек Квинке, протекающий с вовлечением гортани, представляет серьезную угрозу для жизни детей. Отек гортани характеризуется молниеносным развитием. При этом из-за внезапного затруднения дыхания ребенок становится беспокойным, его лицо синеет, возникает афония. Может отмечаться кровохарканье, вызванное множественными кровоизлияниями в слизистую полости рта, глотки и гортани. Быстрое прогрессирование данной клинической формы отека Квинке может привести к асфиксии и гибели детей, если не будет выполнена срочная трахеостомия. При сочетании отека гортани с отеком трахеи и бронхов, состояние больше напоминает приступ бронхиальной астмы; при сочетании с отеком слизистой полости носа — клинику аллергического ринита.
Абдоминальный синдром при отеке Квинке у детей обусловлен поражением слизистой пищевода, желудка и кишечника. При этом отечности подкожной клетчатки может и не быть, что в значительной мере затрудняет распознавание отека Квинке у детей. Приступ развивается внезапно и характеризуется резкими болями в животе, неукротимой рвотой, профузным поносом с примесью крови.
Реже при отеке Квинке у детей поражаются мозговые оболочки и вещество мозга. В этих случаях отек Квинке протекает с эпилептиформными припадками, расстройствами зрения, гемиплегией, транзиторной афазией, головокружением, ригидностью затылочных мышц. К исключительно редким проявлениям отека Квинке у детей относятся поражения мочевых путей (дизурия, острая задержка мочи), сердца (пароксизмальная тахикардия), суставов (гидрартроз, артралгии, лихорадка).
При аллергической форме отек Квинке у детей чаще захватывает лицо, гениталии, руки, стопы, слизистые оболочки полости рта, гортани и ЖКТ; иногда сопровождается уртикарной сыпью. Неаллергический отек Квинке у детей обычно проявляется уже в раннем возрасте и протекает с тяжелыми поражениями гортани и абдоминальным синдромом.
Диагностика
При отеке Квинке в области подкожно-жировой клетчатки и видимых слизистых диагноз не вызывает сомнения. Сложности возникают при изолированном отеке мозговых оболочек и ЖКТ у детей. Существенную роль в диагностике играет аллергологический анамнез (аллергические реакции, наследственность), эффект от применения адреналина и антигистаминных препаратов, специальные методы исследования.
В остром периоде осуществляется определение общего и специфических иммуноглобулинов Е в крови. Для выявления наследственного отека Квинке у детей главную роль играет определение концентрации компонентов комплемента С2 и С4 и уровня Clq-ингибитора в сыворотке крови. С целью исключения или подтверждения отека гортани выполняется ларингоскопия. Поиск специфического аллергена проводится под руководством детского аллерголога-иммунолога и включает ведение «пищевого дневника», назначение диагностических элиминационных диет, постановку кожных аллергопроб (через 2-3 месяца после купирования отека Квинке у детей).
Абдоминальный синдром при отеке Квинке у детей необходимо дифференцировать от кишечной непроходимости, перитонита, панкреатита, аппендицита. При отеке подкожной клетчатки следует исключить контактный дерматит, лимфостаз, рожистое воспаление, периостит, синдром Мелькерсона-Розенталя. В случае преобладания неврологической симптоматики проводится дифференциальная диагностика с менингитом.
Неоднозначность трактовки диагноза отека Квинке у детей требует исключения других неотложных состояний с помощью консультаций детского невролога, детского гастроэнтеролога, детского уролога, детского ревматолога.
Лечение отека Квинке у детей
В случае диагностики отека Квинке у детей, в первую очередь, необходимо прекратить контакт с предполагаемым аллергеном. Для элиминации уже попавшего в организм аллергена ребенку необходимо дать обильное щелочное питье, энтеросорбенты (энтеросгель, активированный уголь).
Препаратами первого ряда при аллергическом отеке Квинке у детей являются антигистаминные препараты (кетотифен, клемастин, лоратадин, хлоропирамин, дифенгидрамин). Наряду с ними могут применяться системные кортикостероиды (дексаметазон, преднизолон, гидрокортизон), мочегонные средства (фуросемид, ацетазоламид). С целью снижения проницаемости сосудов назначают аскорутин.
В дальнейшем, для предотвращения возникновения повторного аллергического отека Квинке у детей может проводиться специфическая гипосенсибилизация известным аллергеном. Важным этапом лечения рецидивирующего отека Квинке у детей должно стать устранение очагов хронической инфекции, терапия хронических заболеваний ЖКТ, печени и желчных путей, дегельминтизация. При наследственном отеке Квинке детям показано введение свежей плазмы, содержащей ингибитор С1-эстеразы, ингибиторов протеаз (апротинина, аминокапроновой кислоты).
При развитии отека гортани, кроме перечисленных мероприятий, проводится ингаляционная небулайзерная терапия с адреномиметиками (сальбутамолом), кортикостероидными препаратами; кислородотерапия, гемосорбция. В случае нарастания дыхательной недостаточности необходима немедленная интубация или трахеостомия и ИВЛ.
Прогноз и профилактика
Аллергический отек Квинке у детей, как правило, имеет доброкачественное течение и благоприятный прогноз. Прогностически неблагоприятным является часто рецидивирующий отек Квинке у детей, протекающий с развитием отека гортани и внутренних органов, бронхоспазма, анафилактического шока.
Профилактика ангионевротического отека Квинке у детей требует соблюдения низкоаллергенного режима (исключения или уменьшения контакта с аллергеном), элиминационной диеты, периодического приема антигистаминных препаратов. Решение вопроса о проведении профилактической вакцинации детям, имеющим в анамнезе отек Квинке, требует индивидуального подхода и взвешенной оценки степени рисков.
Источник
Пищевая аллергия у детей
Пищевая аллергия у детей — это специфические иммунологические реакции и клинические симптомы, возникающие при попадании аллергенов из еды либо при перекрестных воздействиях. Заболевание проявляется дерматологическими (сыпью, кожным зудом), респираторными (заложенностью носа, насморком, чиханием) и гастроинтестинальными признаками (болями в животе, тошнотой и рвотой, неустойчивостью стула). Для диагностики используют кожные прик-тесты, клинические и иммунологические исследования крови, провокационные тесты. Для лечения пищевой аллергии у детей назначают элиминационные диеты, медикаментозную терапию.
Общие сведения
Пищевая аллергия — одна из самых распространенных проблем педиатрии, которая, по разным данным, выявляется у 8-30% детей. Наиболее часто болезнь диагностируется в младенческом и раннем детском возрасте и в промежутке 7-10 лет. Реже всего проблема встречается в 3-7 лет. Мальчики и девочки одинаково восприимчивы к влиянию пищевых аллергенов. Изменение характера питания и появление большего количества экзогенных антигенов, попадающих в организм, обуславливает дальнейшее повышение заболеваемости пищевой аллергией.
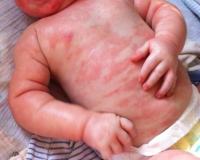
Пищевая аллергия у детей
Причины
Этиологические факторы заболевания — это различные компоненты питания, к которым организм вырабатывает антитела. Существует явление перекрестной аллергии, когда наличие сенсибилизации к пыльце растений или шерсти животных сопровождается непереносимостью определенной пищи. Для развития патологии также должны присутствовать предрасполагающие факторы:
- Генетические предпосылки. Установлено, что более 50% больных с пищевой аллергией имеют наследственную предрасположенность к атопическим заболеваниям. Это контролируется 4-мя группами генов, которые передаются независимо друг от друга, поэтому у ребенка может быть абсолютно любая их комбинация.
- Антенатальные воздействия. Сюда относят экстрагенитальные болезни женщины и патологии течения беременности, которые негативно влияют на плод. Весомый фактор риска — наличие у беременной вредных привычек. Нерациональное питание будущей матери и употребление большого числа аллергизирующих продуктов также повышают вероятность заболевания у ребенка.
- Постнатальные факторы. К ним принадлежат патологические роды, которые снижают адаптационные возможности организма и повышают риск сенсибилизации от матери. Пищевая аллергия чаще возникает у детей, которые находились на искусственном вскармливании или начали слишком рано (до 6 месяцев) получать прикорм.
- Функциональные нарушения. В раннем возрасте у детей недостаточно развита система ферментов пищеварения, которые расщепляют белковые антигены и предотвращают их попадание в организм. Местный кишечный иммунитет также неактивен, что усиливает вероятность проникновения аллергена.
Патогенез
Наиболее частые аллергены для детей — коровье молоко, яйца, орехи, соя, пшеница, рыба. Основные патогенные компоненты такой пищи — водорастворимые гликолипиды. Это небольшие молекулы, которые устойчивы к действию термической обработки, влиянию пищеварительных ферментов. Поэтому они поступают в детский организм в неизмененном виде, приводя к специфическим иммунологическим реакциям.
Основной иммунологический механизм пищевой аллергии — реагиновый тип повреждения тканей (I тип). Его суть заключается во взаимодействии аллергенов пищи с иммуноглобулинами, в результате чего активируются тучные клетки (базофилы). Они выделяют в окружающие ткани гистамин, другие биологически активные вещества, которые вызывают характерные симптомы. Реже встречаются реакции замедленной чувствительности (IV тип).
Сенсибилизация к аллергенам происходит как через оболочки ЖКТ, так и через слизистую респираторного тракта. В первом случае происходит нарушение естественного защитного барьера кишечника, вследствие чего чужеродные белки попадают в кровь. Ингаляционные аллергены преимущественно являются пыльцой растений. Они стимулируют образование IgE, которые могут реагировать с некоторыми веществами из продуктов питания, вызывая перекрестную пищевую аллергию.

Пищевая аллергия у детей
Классификация
По количеству продуктов, провоцирующих нежелательные симптомы, выделяют моновалентную сенсибилизацию, которая составляет всего 20-30% и поливалентную пищевую аллергию. В 79% случаев заболевание сочетается с чувствительностью к другим типам аллергенных веществ (пыль, пыльца растений, медикаменты). По патогенезу выделяют IgE-зависимую и IgE-независимую форму. В дополнение к этим классификациям педиатры подразделяют болезнь на 3 типа:
- Тип А — аллергия у новорожденных и детей раннего возраста, которая связана с нарушениями барьерной функции пищеварительного тракта и отсутствием оральной толерантности.
- Тип B — патология младших школьников и подростков, когда сенсибилизация преимущественно происходит через респираторный тракт, а пищевая аллергия развивается по перекрестному механизму.
- Тип С — редкий вид, который диагностируется у подростков (чаще — девушек) без предрасположенности к атопии или других факторов риска.
Симптомы
Все проявления пищевой аллергии у детей делятся на типичные и атипичные. К первым относят поражения дыхательной системы и кожи (встречаются чаще), пищеварительной системы (наблюдаются реже). Этим течение болезни отличается от взрослых, у которых обычно поражается ЖКТ. Атипичные признаки включают симптомы со стороны мочевыделительной, сердечно-сосудистой, нервной и костно-мышечной системы.
Первым признаком аллергии на продукты питания, как правило, служат патологические изменения кожи. Высыпания имеют вид плоских красных пятен или папул, возвышающихся над кожным покровом. Сыпь зачастую сопровождается шелушениями и мучительным зудом. Поражения в основном расположены на лице и шее, в зоне локтевых сгибов, предплечий и кистей. При повторных эпизодах пищевой сенсибилизации высыпания локализуются на этих же местах.
Респираторные проявления протекают с вовлечением верхних дыхательных путей. У детей возникает заложенность носа, многократное чихание, обильные водянистые выделения. Реже беспокоят першение в горле и покашливание. Подобные симптомы характерны для грудничков и детей до трехлетнего возраста. У дошкольников и младших школьников превалирует поражение бронхолегочной системы — приступы одышки, удушья.
Аллергическое воспаление ЖКТ отличается полиморфизмом симптоматики. У младенцев отмечаются частые срыгивания, рвота, кишечные колики и метеоризм. Для энтероколита характерен жидкий стул со слизью и примесями крови. В старшем возрасте пищевая аллергия протекает по типу гастродуоденита — ребенок жалуется на боли и рези в области желудка, тошноту и тяжесть в брюшной полости после еды, неустойчивость стула.
Скорость развития клинической картины определяется разновидностью иммунологических реакций. При I типе патологические симптомы выявляются сразу или через один-два часа после употребления запрещенного продукта, а при IV типе от приема пищи до аллергических проявлений может пройти до 2 суток, что затрудняет постановку диагноза и откладывает начало лечения. Продолжительность симптоматики — от 1-2 до 10 дней, что обусловлено степенью тяжести болезни, количеством съеденного аллергена.
Осложнения
Опасность пищевой аллергии заключается в том, что без лечения она является первой ступенькой в так называемом «аллергическом марше». Сначала на фоне сенсибилизации к продуктам у ребенка развивается атопический дерматит, после чего заболевание переходит на следующую ступень — поражение органов дыхания в форме аллергического ринита. При отсутствии лечения «марш» достигает третьей ступени, когда манифестирует бронхиальная астма.
Длительно недиагностированная патология сопровождается аллергическим поражением суставов и повышает риск ревматоидного артрита. Самое тяжелое проявление пищевой аллергии — анафилактический шок. Состояние более характерно для новорожденных, младенцев. Симптоматика появляется в течение 1-3 минут после контакта с аллергеном. Начинаются бронхоспазм, отек гортани, коллапс, которые без во время начатого лечения приводят к летальному исходу.
Диагностика
Своевременное обнаружение пищевой аллергии для подбора лечения представляет проблему в детской аллергологии-иммунологии, что обусловлено разнообразием иммунологических механизмов и высокой частотой перекрестных реакций. Диагностический поиск начинается с опроса родителей и ребенка: как давно начались симптомы, с чем связывается их появление, есть ли в семье факторы риска. Для установления факта пищевой аллергии проводятся лабораторные исследования:
- Кожные пробы. Простое и безопасное исследование, которое выявляет сенсибилизацию к основным видам аллергенов. Выполняется в любом возрасте, но у пациентов до 2-х лет врач может получить искаженные результаты в связи с недоразвитием реактивности кожи. Наличие и степень реакции оценивают по размеру покраснения и отека после постановки прик-теста.
- Гемограмма. Чтобы обнаружить патологию, ребенку выполняют провокационный тест: дают аллергенный продукт и сразу же назначает анализ крови. Если есть гиперчувствительность, в результатах будет снижение уровня лейкоцитов (более, чем на 1000) и тромбоцитов (на 20% и более), а уровень эозинофилов возрастет.
- Иммунологические методы. В клинической аллергологии большое значение имеет диагностика уровня общего IgE и специфических IgE-антител. Исследование имеет точность более 95% и является решающим в постановке диагноза пищевой аллергии, особенно если сомнительны результаты других тестов.
В диагностическом поиске используют элиминационный метод: из пищевого рациона исключают определенные продукты, способные вызвать аллергию, и наблюдают за самочувствием ребенка. Если патология присутствует, соблюдение диеты без какого-либо лечения приводит к улучшению состояния. По показаниям врач рекомендует консультацию смежных специалистов — детского гастроэнтеролога, пульмонолога, дерматолога. Специалисты могут предложить дополнительные лабораторные и инструментальные исследования.

Кожные пробы
Лечение пищевой аллергии у детей
Диетотерапия
Основу лечения составляют специальные элиминационные диеты. Они предназначены для контроля симптомов аллергии, предотвращения осложнений и стабилизации состояния. Рацион подбирается исходя из возраста больного, степени тяжести заболевания и количества запрещенных продуктов. В современной педиатрии выделяют 2 основных типа диетотерапии для лечения у детей пищевой аллергии:
- Неспецифическая гипоаллергенная диета. В этом случае все продукты разделяют на три группы по степени аллергенности (высокая, средняя и низкая). Из питания полностью исключают еду из первой категории (яйца, коровье молоко, цитрусовые и т. д.) и ограничивают количество продуктов со средней степенью аллергизирующей активности.
- Индивидуальная элиминационная диета. Меню подбирают после полной диагностики и выявления продуктов, при употреблении которых у ребенка начинаются неприятные симптомы. Основные типы рационов: безмолочный, с исключением яиц, с отказом от злаков. Возможны и другие варианты питания, особенно при поливалентной пищевой аллергии.
Назначение диетотерапии у детей включает 3 последовательных этапа: подбор питания, что занимает 3-10 дней, период строгого соблюдения ограничений, этап расширения рациона, который проводится в среднем через 12-18 месяцев. Такой подход современных протоколов лечения показывает высокую эффективность: у 43% пациентов клинические проявления пищевой аллергии исчезают на 5-7 день, у 11% — через 2 недели, у 23% — спустя 1 месяц от начала терапии.
Подбор диеты у детей грудного возраста имеет свои особенности. Учитывая, что самая частая причина пищевой аллергии в этот период — белки коровьего молока, малышу требуется перевод на лечебные смеси. Специализированное детское питание содержит гидролизаты протеинов, которые не имеют аллергизирующих свойств. Недостатком смесей является их горький вкус, из-за чего иногда приходится переходить на составы с соевыми белками.
Консервативная терапия
Помимо диетотерапии, схемы лечения пищевых аллергий включают медикаменты. Основная группа препаратов, разрешенная к применению у детей, — антигистаминные средства. Они назначаются в период обострения болезни, чтобы быстро убрать аллергическое воспаление и улучшить состояние пациента. При среднетяжелом течении показаны препараты в пероральной форме выпуска, а на пике обострения для лечения используют средства первого поколения в виде парентеральных растворов.
Еще одна категория медикаментов — энтеросорбенты. Они эффективно связывают избыток пищевых белковых аллергенов в ЖКТ и выводят их из организма, уменьшая степень интоксикации. При тяжелых формах пищевых аллергий и развитии «марша» в схемы лечения включаются топические и системные глюкокортикоиды, стабилизаторы мембран тучных клеток, антилейкотриеновые препараты.
Прогноз и профилактика
При раннем выявлении аллергизирующих факторов и их исключении из рациона происходит полное выздоровление. Соблюдение рекомендаций по питанию позволяет предотвратить рецидивы заболевания. По мере того как увеличивается оральная толерантность, у части детей наступает спонтанное выздоровление, что подтверждается данными статистики: среди взрослых истинными формами пищевой аллергии страдает только 1-3% (в сравнении с 8-30% у детей).
Чтобы снизить риск аллергических проявлений у детей, необходимо максимально ограничить влияние аллергенов на организм. Профилактика состоит из двух этапов:
- Антенатальный этап. Включает рациональное питание беременной, назначение элиминационных диет женщинам, которые имеют отягощенный аллергологический анамнез.
- Постнатальный этап. Предполагает исключительно грудное вскармливание до 6-месячного возраста, что дает ребенку антигенную защиту, а также основанное на принципах доказательной медицины введение прикорма, при необходимости — молочных смесей.
Источник