Отвечаем на вопросы о вакцинации против COVID-19 у пациентов с аллергией
Содержание статьи
Отвечаем на вопросы о вакцинации против COVID-19 у пациентов с аллергией
Аллергические заболевания никогда не являлись абсолютным противопоказанием для вакцинации, эта же концепция актуальна и для COVID-19: мнение врачей аллергологов-иммунологов выразила Дарья Фомина, главный внештатный специалист аллерголог-иммунолог ДЗМ, руководитель центра аллергологии-иммунологии ГБУЗ «ГКБ №52 ДЗМ»
Главное заблуждение, связанное с вакцинацией против COVID-19: аллергикам вакцинация противопоказана
Основное противопоказание для любой вакцинации, будь то аллергия или гипертоническая болезнь, или заболевание почек — неконтролируемое течение заболевания. Что касается пациентов с аллергическими заболеваниями, главное: если удается достигнуть контроля респираторного или кожного аллергического заболевания на фоне фармакотерапии, никаких противопоказаний для вакцинации, в том числе против COVID-19, нет. Успех корректно проведенной вакцинации основывается на индивидуальном подходе к каждому пациенту.
Позиция специалистов Центра аллергологии и иммунологии совпадает с международными данными, в том числе опубликованными в согласительном документе Европейской Академии аллергологии и клинической иммунологии (EAACI), и заключается в следующем.
Аллергические реакции, в том числе тяжелые, не связанные с вакцинами или инъекционными лекарственными препаратами, такие как респираторная, пищевая, эпидермальная, инсектная аллергия, аллергия на латекс — не являются противопоказанием к проведению вакцинации против COVID-19. Также могут вакцинироваться пациенты с семейным анамнезом аллергических реакций.
Обострение аллергического заболевания является временным противопоказанием к проведению вакцинации. Нужно купировать острые проявления заболевания и вакцинироваться вне обострения. Если вам не удается достичь хорошего контроля заболевания, обратитесь к своему врачу. Эта рекомендация относится не только ко времени, когда надо принять решение о вакцинации против коронавируса, а к любой ситуации, когда лечение не помогает. В таких случаях визит к врачу крайне необходим.
Есть ли такие состояния, при которых вакцинация противопоказана?
Абсолютные противопоказания к вакцинации — аллергическая реакция или другое осложнение, связанное с предыдущим введением аналогичного препарата (другой вакцины), непереносимость компонентов, входящих в состав вакцины, выражающаяся в тяжелых системных и анафилактических реакциях.
НО: у многих «на слуху» аллергическая реакция на белок куриного яйца — если у вас есть такая аллергия, она не является противопоказанием к вакцинации от Covid-19, так как для производства этой вакцины куриные эмбрионы не используют.
Многие пациенты, в том числе и аллергики, боятся острых реакций на вакцину — например, анафилактического шока
Анафилаксия* может случиться с кем угодно, в любом месте и в любое время. Как и в случае с любыми лекарствами, анафилаксия может возникнуть после вакцинации у пациента, у которого раньше никогда не было аллергических реакций. У этого осложнения нет корреляции с возрастом, полом, наличием бронхиальной астмы, атопии, предшествующими нетяжелыми аллергическими реакциями. Поэтому все пациенты после введения вакцины должны находиться под наблюдением врача кабинета вакцинации около 30 минут. Кабинеты вакцинации оборудованы всем необходимым, чтобы помочь пациенту в случае развития у него анафилактической реакции.
Пациенты с отягощенным аллергоанамнезом, особенно если ранее отмечались тяжелые аллергические реакции в виде анафилаксии на вакцину или инъекционную терапию, вакцинируются по рекомендации своего лечащего врача. За такими пациентами необходимо наблюдать в течение не менее 2-х часов после вакцинации — это максимально возможное время развития жизнеугрожающих реакций по типу анафилаксии. Важно проводить вакцинацию таких пациентов в специализированных центрах, персонал которых владеет навыками распознавания и лечения возможных немедленных аллергических реакций, а также оснащенными необходимыми средствами для оказания медицинской помощи.
Вакцинация и АСИТ
Поскольку метод АСИТ абсолютно исключает самолечение, то все решения относительно возможности и сроков вакцинации рекомендуется принимать совместно с лечащим врачом. В целом, хотелось бы избежать вакцинации на фоне лечения методом АСИТ. Особенно нежелательно вакцинироваться в период набора дозы аллергена. Также многое зависит от метода введения аллергена — сублингвальный (под язык) или инъекционный. Если метод инъекционный, то вакцинацию и введение аллергена желательно проводить в разные дни с рекомендованными интервалами элиминации.
Вакцинация и астма
Самый частый вопрос — про бронхиальную астму и вакцинацию. Бронхиальная астма контролируемого течения, в том числе тяжелая, не является противопоказанием к вакцинации. Мы еще раз делаем акцент на «КОНТРОЛЬ». Особенность этого заболевания в том, что успех лечения в основном зависит от приверженности пациента к лечению. Пациент хорошо соблюдает рекомендации врача по лечению — больше вероятность того, что заболевание контролируемо. Не соблюдает — даже не хочется рассматривать такую ситуацию… Если пациент достигает хорошего контроля бронхиальной астмы, вакцинация может быть проведена. В идеале перед тем, как сделать прививку, пациенту нужно обратиться к своему лечащему врачу и оценить уровень контроля.
Условное противопоказание для астматиков с сезонными проявлениями заболевания и пациентов с поллинозом — сезон палинации (пыления растений). В Москве он начинается с марта, если весна ожидается теплой. Если симптомы поллиноза находятся под контролем, прививку лучше сделать именно сейчас, до начала сезона — в феврале. В любом случае, еще раз напомним: перед тем, как принять решение о вакцинации, нужно обратиться к своему врачу.
И в заключение — еще раз напоминаем о взаимодействии с лечащим врачом
Симптомы аллергического заболевания, которые описывает пациент, крайне важны для врача, который призван установить правильный диагноз. Однако исключительно субъективной оценки своего состояния нужно избегать. Мы не можем оценить уровень контроля своего заболевания только на основании своих ощущений — заключительное слово всегда должно быть за врачом, который наблюдает вас в динамике. Принимая решение о любом виде терапевтического вмешательства, в том числе о вакцинации против COVID-19, посоветуйтесь со своим врачом. Встреча будет полезна для того, чтобы минимизировать все возможные, даже незначительные риски.
*согласно определению Всемирной организации здравоохранения (ВОЗ), анафилаксия — это тяжелая, опасная для жизни реакция системной гиперчувствительности, характеризующаяся быстрым началом с потенциально опасной для жизни обструкцией дыхательных путей или проблемами кровообращения (гипотензия или шок), и обычно хотя и не всегда, но связаная с изменениями кожи и слизистых оболочек.
Источник
Статья на конкурс «био/мол/текст»: Статья освещает механизм развития аллергии, традиционный способ лечения и его недостатки. Описан новаторский подход, который нашёл воплощение в виде синтетической полипептидной вакцины против аллергии на кошек и достиг небывалых успехов.
Как возникает аллергия?
Аллерген — это антиген, вызывающий аллергическую реакцию. Антиген (сокращено от antibody-generating) — это любая молекула, которая при попадании в организм индуцирует выработку антител. Чаще всего антигены имеют белковую природу.
При попадании в организм молекула аллергена фрагментируется антиген-презентирующими клетками (АПК) до коротких пептидных цепей (эпитопов). После этого эпитопы экспонируются на поверхность АПК в комплексе с молекулами главного комплекса гистосовместимости (MHC, Major Histocompatibility Complex). В таком виде они легко распознаются Т-лимфоцитами, а именно Т-хелперами 2 класса (Тh2), которые при этом активируются и начинают вырабатывать различные цитокины и стимулируют выработку В-лимфоцитами антител типа IgE [2].
Образовавшиеся IgE-антитела связываются с FсeRI — высокоаффинными рецепторами к Fc-фрагменту антител IgE, находящимися на поверхности тучных клеток слизистых и соединительных тканей. В результате эти клетки с «оружием» в виде антител IgE готовы реагировать на аллерген, если он повторно проникнет во внутреннюю среду организма (рис. 1).
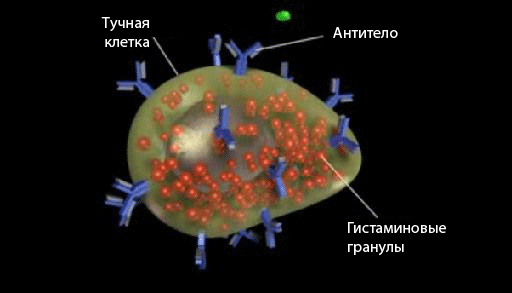
Рисунок 1. Тучная клетка с антителами IgE на поверхности и гранулами, наполненными гистамином, внутри.
Когда происходит связывание аллергена с антителом IgE, тучные клетки дегранулируются (разрываются) и начинают секретировать медиаторы: гистамин, простагландин D2 и др., которые при связывании с тканевыми рецепторами запускают развитие быстрой и замедленной фаз аллергической реакции. Подробнее о механизмах описанных процессов можно прочитать в [3]. Также я рекомендую замечательный учебник по иммунологии Ройта [4].
И тебя вылечат, и тебя тоже вылечат, и меня вылечат…
Радикальным и наиболее эффективным подходом для лечения аллергии в наше время является аллерген-специфичная иммунотерапия (АСИТ). Она позволяет влиять на проявления аллергии, вызванные образованием антиаллергических антител — иммуноглобулинов класса Е (IgE).
АСИТ заключается в последовательном введении в организм пациента возрастающих доз аллергена, к которому у больного выявлена повышенная чувствительность. Именно он вызывает клинические проявления заболевания.
По принципу действия терапия частично аналогична вакцинации против инфекционных болезней, формируя у «вакцинированного» аллергеном человека приобретенный иммунитет — быструю, эффективную и адекватную реакцию иммунной системы при контакте с аллергеном. Как и вакцинацию, АСИТ необходимо пройти заранее (до «встречи» с аллергеном) или в период изоляции от него. (Общую информацию об инфекционных вакцинах изучайте в статье «Вакцины в вопросах и ответах» [5].)
Видео. Интервью с аллергологом Тисленко Л.Н., которая доступно и занимательно рассказывает об АСИТ.
Ниже представлена выдержка из аннотации к одному из традиционных препаратов для проведения АСИТ:
Точный механизм действия аллергена при проведении аллерген-специфической иммунотерапии (АСИТ) до конца не ясен. Доказанными являются следующие биологические изменения: появление специфических антител (IgG4), играющих роль «блокирующих антител»; снижение уровня специфических IgE в плазме на длительный период; снижение реактивности клеток, участвующих в аллергической реакции; повышение активности взаимодействия между Т-лимфоцитами Th2 и Th2 и даже Th0, приводящее к положительному изменению продукции цитокинов (снижение IL-4 и повышение γ-интерферона), регулирующих продукцию IgЕ. Кроме этого, АСИТ вызывает иммунный ответ, что позволяет поддерживать иммунобиологическую память в течение длительного периода.
Компетентна АСИТ, прежде всего, в разнообразных респираторных аллергиях, где аллергены — пыль, клещ домашней пыли, пыльца растений, шерсть домашних животных.
АСИТ позволяет значительно облегчить течение или полностью вылечить такие проявления аллергии как ринит, конъюнктивит, не даёт развиться бронхиальной астме. Главное преимущество терапии — направленность на изменение реактивности иммунной системы организма. Как правило, эффект прохождения АСИТ сохраняется в течение всей жизни.
Вы его напрасно прелестным ругаете! *
* — цитата из фильма «Собачье сердце».
Основной недостаток АСИТ в настоящее время связан с происхождением применяемых лекарств. Все они представляют собой экстракты из природного аллергена. Несмотря на общий положительный исход терапии, побочные эффекты применения подобных препаратов остаются значительными. Это обусловлено тем, что мишенью «целого», не обработанного АПК аллергена являются иммуноглобулиновые «антенны» тучных клеток, и весь каскад аллергических реакций запускается заново, провоцируя иммунный ответ, аналогичный по природе самой болезни, однако в облегчённой форме, которая соответствует дозе введённого аллергена.
Кроме того, существуют некоторые сомнения относительно качества и происхождения аллерговакцин, предлагаемых медицинскими учреждениями. Неудивительно, ведь даже для лежащих в основе «фабричных» препаратов аллергенов не существует общепринятых стандартов и критериев, определяющих действие препарата. Мерой эффективности является титр антител IgE, вырабатываемых организмом. Получается, что измеряются параметры иммунной системы данного организма, а не действующего вещества (см. фармакокинетика, фармакодинамика). Конечно, существует статистика, но всё же такие лекарства остаются эмпирически эффективными.
Также значительными несовершенствами АСИТ являются её продолжительность и неудобство — как правило, лечение представляет собой курс инъекций с разной частотой (от трёх раз в неделю до раза в месяц) или таблетку ежедневно, и все это — в течение трёх-пяти лет.
Нельзя не упомянуть о высокой стоимости терапии, которая делает её осуществление невозможным для многих людей.
История невероятного успеха
Не более полугода назад компания Circassia, созданная на базе Оксфордского университета, представила ошеломительные результаты второй фазы клинических исследований синтетической полипептидной вакцины к аллергии на кошек. (С моделью, методами и результатами клинического исследования подробно можно ознакомиться в оригинальной статье [6].) Способность разработанной вакцины Tolero Mune устранять факторы, формирующие заболевание в целом, в три раза выше, чем у всех ныне известных лекарств, включая антигистаминные и стероидные препараты. Первые значительные результаты были отмечены в ходе годового исследования эффекта всего четырех инъекций, введённых в течение 12 недель (одна инъекция раз в три недели) [1].
Вакцина привлекла к себе ещё большее внимание, когда стали известны результаты двухгодичного исследования — 50%-облегчение назальных и окулярных проявлений аллергии по общему индексу риноконъюнктивных симптомов (T) (результат применения плацебо составил всего 14,9%).
Даже в «экстремальном» четырехдневном исследовании Tolero Mune не подвела: улучшение составило 38,3% (13,4% для плацебо). По словам Стива Харриса, руководителя Circassia, это небывалые результаты не только для аллергологии, но и для иммунологии в целом.
Природа вакцины — очевидный провал или гениальная идея?
Синтетические вакцины производят химически in vitro. Несмотря на полное копирование аминокислотной последовательности белка-аллергена, они отличаются низкой эффективностью и требуют добавки дополнительного иммунногенного компонента — адъюванта. Неудивительно — ведь то, насколько «крепко подружатся» антиген и антитело, во многом зависит от пространственной структуры белка, а не только от химического состава. Синтетические белки линейны — и это лишает их почти всех шансов стать хорошей вакциной.
В состав вакцины ToleroMune не входит даже адъювант. Идея кажется полностью провальной с самого начала, но как же создатели вакцины добились таких значительных результатов?
Рискованной, но гениальной стала идея применения эпитопов аллергена в качестве вакцины. Они являются совсем небольшими линейными пептидами и связываются незрелыми антиген-презентирующими клетками. За счёт наличия постоянного «аллергенного» фона Т-хелперы 2 не отвечают на каждую аллергоатаку обильной выработкой антител IgE, и каскад реакций с участием тучных клеток (а также их биосинтез) постепенно теряет былую интенсивность, и симптомы аллергии не развиваются. Происходит не «перехват» уже синтезированных антител IgE, а прекращение их синтеза в принципе. Браво!
Вкратце технология создания вакцины против аллергии на кошек Tolero Mune выглядела так:
- Изначально были выявлены те эпитопы кошачьего аллергена (Fel d1), которые связывались с молекулами главного комплекса гистосовместимости II (десятью самыми распространёнными HLA-DR рецепторами) на поверхности АПК и вызывали реакцию Т-лимфоцитов [6] (рис. 2).
- После этого эпитопы получили in vitro методом твердофазного пептидного синтеза с использованием F-moc защитной реакции и сделали тест in vivo для отбора тех эпитопов, которые привлекают именно ответственные за выработку антител IgE Т-хелперы 2 (Тh2). Кроме того, была проведена оценка фактора высвобождения гистамина для каждого из эпитопов (рис. 3).
- Из «элиты» сформировали вакцину — набор из семи пептидов, каждый из которых содержит один или два Тh2-активирующих эпитопа.
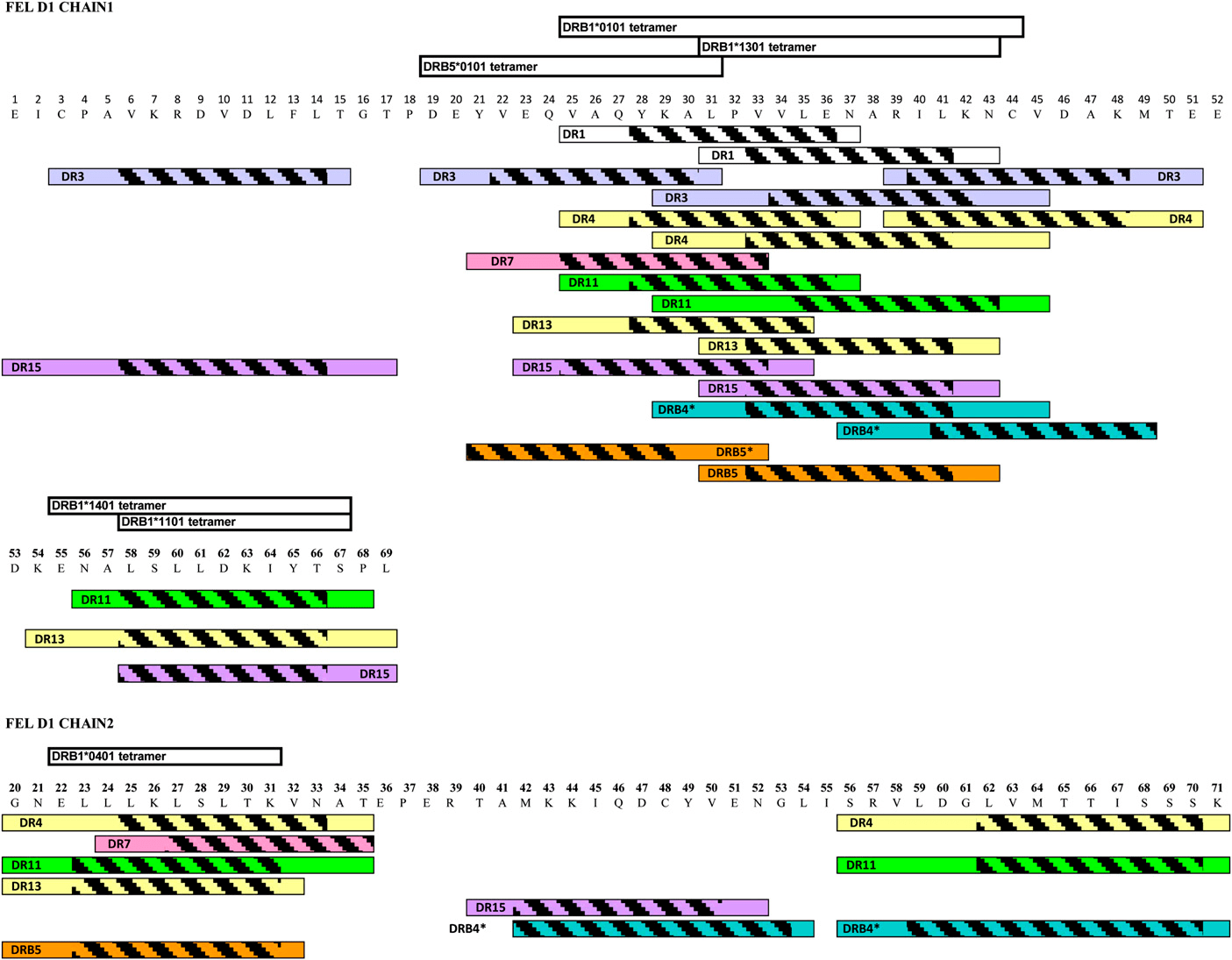
Рисунок 2. Полная карта эпитопов аллергена Fel d1. Штриховкой выделены области связывания с MHC II.
Получается, вакцина оксфордских учёных разом устранила основные недостатки АСИТ:
- Отсутствие побочной реакции, аналогичной самой болезни, как в случае с применением цельного аллергена.
- Значительное сокращение времени лечения и облегченная форма введения — всего четыре инъекции в течение 12 недель. Также в настоящее время ведутся разработки альтернативных схем лечения и лекарственных форм.
- Синтетический путь получения вакцины позволяет снизить её стоимость и сделать доступной для большего числа больных.
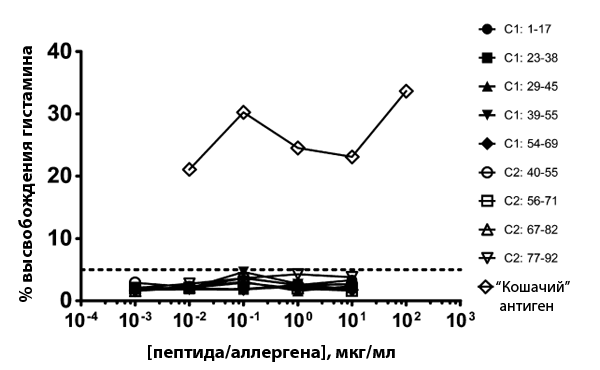
Рисунок 3. График зависимости высвобождения гистамина от природы эпитопа. Он показывает, что для всех синтезированных эпитопов фактор значительно ниже, чем у цельного экстракта «кошачьего» аллергена.
Всё перечисленное — это огромная помощь людям, которые страдают от аллергии постоянно: во время цветения деревьев и трав, при каждой встрече с кошкой или пылью…
В добрый путь!
Сейчас компания разрабатывает на основе описанного метода вакцины к аллергиям на травянистые растения, клеща домашней пыли и амброзию.
Пожелаем им удачи и будем с нетерпением ждать, когда такие вакцины станут популярными и общедоступными по всему миру, делая чью-то жизнь более здоровой и счастливой!
- Randy Osborne. (2013). Synthetic peptide allergy vaccine shows efficacy. Nat Biotechnol. 31, 371-372;
- Ильина Н.И. и Курбачева О.М. (2004). Вакцинопрофилактика аллергии. Вакцинопрофилактика неинфекционных заболеваний. 4;
- «Реакции гиперчувствительности I типа — тучные клетки и базофилы». Immunonfo.ru;
- Ройт А., Бростофф Дж., Мейл Д. Иммунология. М.: Мир, 2000. — 592 с.;
- Вакцины в вопросах и ответах;
- Margitta Worm, Hae-Hyuk Lee, Jörg Kleine-Tebbe, Roderick P. Hafner, Paul Laidler, et. al.. (2011). Development and preliminary clinical evaluation of a peptide immunotherapy vaccine for cat allergy. Journal of Allergy and Clinical Immunology. 127, 89-97.e14.
Источник
Прививка от аллергии
Насморк, покраснение глаз, затрудненное дыхание или кожный зуд — все это признаки поллиноза — аллергической реакции на пыльцу. Антигистаминные препараты позволяют снять симптомы, но причина — «неправильная» реакция организма — остается. Аллергенспецифическая иммунотерапия (АСИТ) — единственный метод лечения, который, воздействует непосредственно на причину такой реакции. Этому методу уже больше ста лет, но он все еще вызывает вопросы и домыслы. Разобраться, где здесь мифы, а где правда, мы попросили аллерголога-иммунолога, ведущего специалиста клиники «МЕДСИ» Наталью Гарскову.
Как это работает
АСИТ — это своеобразная тренировка организма, когда в него вводится аллерген в минимальной концентрации, а потом «доза» постепенно увеличивается. Цель АСИТ — «приучить» организм к аллергену и снизить чувствительность к нему. Каждая инъекция или пероральный прием препарата стимулирует выработку антител к определенному аллергену.
«Прививки от аллергии», как иногда называют АСИТ, есть смысл делать задолго до начала цветения, как правило, еще осенью. В итоге к сезону цветения аллергик подходит во всеоружии.
Есть разные схемы введения аллерговакцины, например когда период между инъекциями составляет 7-10 дней. Или ускоренный вариант лечения, когда «прививка» аллергеном проводится 2-3 раза в день. Но такое «быстрое» лечение можно проводить только в стационаре: при таком темпе введения аллергена особенно на высоких дозах возможны побочные реакции, поэтому на всякий случай надо подстраховаться на случай анафилаксии.
Методы АСИТ
Для терапии АСИТ используются разные варианты лечебных аллергенов. Много лет применяют водно-солевые аллергены, к которым у пациента выявлена чувствительность. Врач самостоятельно разводит их по определенной схеме для каждого конкретного пациента. Существуют также более современные депонированные лечебные аллергены, которые поставляются производителем уже стандартизированными, подходящими для лечения пациентов с выявленной чувствительностью к данной группе аллергенов. Лечение в обоих случаях проводится в соответствии с рекомендациями ВОЗ. Перед курсом АСИТ пациенту обязательно проводят кожные пробы.
Есть и неинъекционные способы гипосенсибилизации: сублингвальный, ингаляционный. Еще несколько лет назад считалось, что эти методы менее эффективны, поскольку концентрация аллергена в них значительно ниже. Но сегодня сублингвальные аллергены используют все чаще: они удобнее в применении для определенных категорий пациентов.
Врачи предупреждают
Специалисты подчеркивают: АСИТ проводит врач, и только врач. Все лечение должно проходить под его строжайшим контролем.
«Сейчас в интернете доступна любая информация, и некоторые решают, что могут лечиться самостоятельно, — сетует Наталья Гарскова. — Бывает, пропускают инъекцию: мол, ничего страшного, сделаю в другой день. Либо вообще пытаются делать инъекции самостоятельно дома. Особенно распространено самолечение сублингвальными препаратами. Они продаются в аптеках без рецепта, и некоторые мамочки без консультации и контроля врача начинают давать их детям. Забывая, что цена ошибки — развитие серьезных системных реакций вплоть до анафилактического шока».
Легкомыслие пациентов порой поражает. Вот типичная история. Пациент начал курс АСИТ где-то в санатории. После отдыха вернулся домой и отправился в ближайшую клинику с начатыми ампулами, чтобы довести иммунотерапию до конца.
«Ни один добросовестный врач никогда не возьмется делать инъекции, используя вскрытые ампулы, — говорит Наталья Гарскова. — И дело не только в сроке годности. Врач должен понимать, насколько хорошо пациент переносит лечение, отслеживать частоту и выраженность местных и общих реакций на введение аллергена. Поэтому каждый доктор сам готовит препарат и корректирует план лечения».

Помогает?
«Иногда пациенты жалуются: мне этот метод не помогает, — рассказывает Наталья Гарскова. — Начинаю разбираться. Заложенность носа есть? Нет, прошла. Из носа течет? Течет, но уже гораздо меньше. А значит, и прием лекарств уменьшился. Разве это не улучшение? Пациент обычно соглашается: да, стало значительно лучше, весной теперь можно жить. Просто все ждут сразу какого-то «вау-эффекта». Но так не бывает. АСИТ — это продолжительное лечение. У кого-то улучшение наступает уже после одного годичного курса. Но обычно требуется пройти хотя бы 3-4 курса, то есть делать уколы 3-4 года, чтобы получить устойчивый результат. Кто-то ходит к врачу и 5 лет».
Очень важно начать терапию вовремя. Запущенное заболевание лечится дольше и сложнее.
«В 2012 и 2014 году в Москве очень сильно пылила береза, и у многих тогда случилась манифестация аллергического заболевания, — рассказывает Наталья Гарскова. — Кто-то осенью пошел к аллергологу, пролечился, таким образом себя обезопасил от повторных реакций. А кто-то подумал: случайность, у меня такое не повторится. Но если аллергическая реакция случилась, значит, есть сенсибилизация (гиперчувствительность) к тому или иному аллергену. Сама по себе она не пройдет. И когда и как проявится — неизвестно».
Елена Бабичева
Источник