Папулезная крапивница
Содержание статьи
Папулезная крапивница — хронический зудящий дерматит аллергической природы, характеризующийся высыпаниями папул на неизменённой коже. Первичные элементы насыщенного красного цвета локализуются преимущественно на конечностях, не имеют тенденции к слиянию. В клинической картине превалирует симптом сильного зуда, который провоцирует появление расчёсов и присоединение вторичной инфекции с риском развития рубцов и гиперпигментации. Для диагностики используют кожные аллергические пробы, лабораторные исследования и клинические симптомы. В процессе лечения по возможности устраняют причину крапивницы, проводят дезинтоксикацию, применяют противозудные и антигистаминные препараты.
Общие сведения
Папулезная крапивница — чрезвычайно распространённый уртикарный аллергический дерматит, клинически проявляющийся зудящими участками отечной кожи и слизистых с усиливающимися при почёсывании первичными элементами. Отечественные аллергологи отдают этой патологии от 15% до 30% в структуре заболеваемости. Дерматологи считают, что каждый третий, живущий на нашей планете, хоть раз встречался с проявлением папулёзной крапивницы. Заболевание чаще диагностируется у женщин репродуктивного возраста, что связывают с особенностями работы нейроэндокринной системы в этот период. Кроме того, папулезная крапивница нередко выявляется у маленьких детей. Патологический процесс возникает преимущественно летом, в период активной жизнедеятельности насекомых, укусы которых провоцируют начало заболевания. Папулезная крапивница неэндемична, не имеет расовых особенностей.
Первые упоминания о крапивнице, в том числе — о её наиболее стойкой папулёзной разновидности встречаются в трудах Гиппократа, относящихся к IV веку до н.э. Современный термин «крапивница», включающий папулёзный вариант заболевания, предложен Галеном в 1769 году. Однако в дерматологии официальной датой описания патологического процесса немецким врачом Генрихом Квинке считается 1882 год. Революционным открытием в изучении папулёзной крапивницы стало описание тучных клеток, играющих ведущую роль в развитии заболевания, которое подготовил американский биолог Пол Эрлих в 1877 году.
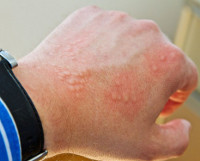
Папулезная крапивница
Причины папулезной крапивницы
Очевидной причиной папулёзной крапивницы являются укусы насекомых и членистоногих. Результатом таких укусов становится развитие классической аллергической реакции замедленного типа. Визуально патологический процесс проявляется возникновением папулёзных элементов на неизменённой коже. Суть процесса заключается в нетипичном ответе организма на слюну насекомых, которая, контактируя с поверхностью кожи, токсически повреждает клетки дермы и провоцирует выделение гистамина, вызывающего отёчность тканей.
При некорректной диагностике и лечении на ранних стадиях болезни в папулёзную крапивницу способна трансформироваться любая другая разновидность крапивницы. При этом папулы вместо обычной уртикарной сыпи появляются из-за того, что к отёку кожи, который уже есть в минимальном объёме, присоединяется клеточный инфильтрат. Дерма под чуть выпуклой уртикарией набухает, превращая её в папулу, заметно возвышающуюся над поверхностью кожи.
Любая экзо- или эндогенная причина, вызывающая крапивницу, может спровоцировать появление папул. Для этого необходимо три условия: агрессивный антиген, гиперсенсибилизация кожи и время. Дополнительными триггерами для папулёзной крапивницы могут стать УФО, изменения температуры и давления окружающей среды, физические нагрузки. Механизм развития патологии обусловлен дегрануляцией тучных клеток, которые располагаются в соединительной ткани дермы и слизистых, выполняя функцию защиты, призванной не допустить проникновение антигенов внутрь организма.
При встрече с антигеном тучные клетки активируются. Лимфоциты выделяют IgE, которые приклеиваются к мембране тучных клеток, сливаются с ней и стимулируют выброс в дерму гистамина, гепарина, простагландинов и других биологически активных веществ. Гистамин повышает проницаемость сосудов, гепарин разжижает кровь, что приводит к отёку тканей и развитию воспаления. Медиаторы вызывают зуд. Возникает аллергическая реакция, но тучные клетки локализуют её, задерживая аллергены на месте их проникновения в кожу. Несмотря на то, что провоцирующий антиген может продолжать свой контакт с кожей, вызывая появление новых папул и зуд, патологический процесс не распространяется за пределы кожного покрова.
Классификация папулезной крапивницы
Общепринятой классификации папулёзной крапивницы в современной дерматологии не существует. Наиболее полезной для принятия решений о проведении адекватной дезинтоксикационной терапии является следующая классификация, основанная на способе попадания аллергена в организм пациента. Различают:
- Папулёзную крапивницу, вызванную ядом перепончатокрылых (жало пчелы, осы, шмеля).
- Папулёзную крапивницу, спровоцированную слюной кровососущих насекомых при укусах.
- Папулёзную крапивницу, вызванную непосредственным соприкосновением с кожей фрагментов тел и продуктов жизнедеятельности насекомых.
Симптомы папулезной крапивницы
Первые клинические симптомы заболевания в виде зудящих папул размером с булавочную головку, со временем достигающих около 5 мм в диаметре, обычно появляются в ночное время, спустя несколько часов после контакта с агрессивным аллергеном, и локализуются на конечностях. В центре папулы может быть заметен след от укуса. Первичные элементы ярко-красного цвета, плотные, не имеют тенденции к слиянию, возвышаются над уровнем здоровой кожи. При развитии патологического процесса возникают всё новые и новые папулы, оккупирующие ранее неизмененные поверхности кожного покрова, особенно кожные складки, где развивается гиперкератоз. Такой процесс может длиться месяцами. В клинике папулезной крапивницы преобладает зуд, расчёсы приводят к экскориациям, образованию геморрагических корок и присоединению вторичной кокковой инфекции, оставляющей после себя гиперпигментацию или небольшие шрамы (в зависимости от глубины поражения слоёв дермы).
Диагностика папулёзной крапивницы
Патологический процесс диагностируется дерматологом клинически и аллергологом-иммунологом лабораторно. Для подтверждения папулёзной крапивницы выполняют анализ крови для определения уровня общего и специфического IgE. При этом общий иммуноглобулин Е свидетельствует только о наличии аллергической реакции в организме, количество же специфического иммуноглобулина Е помогает специалистам сделать вывод о присутствии в крови конкретного аллергена, что является ценным диагностическим признаком.
Кроме того, проводят специальные кожные пробы с гомогенизированными артроподами (членистоногими), при которых папулы воспроизводятся в течение суток. В резистентных к проводимой терапии случаях осуществляют полное клинико-лабораторное обследование пациента с целью исключения провоцирующих факторов и соматических заболеваний. Гистологию используют редко. Дифференцируют папулёзную крапивницу с почесухой, пигментной крапивницей, чесоткой, ветрянкой, контагиозным моллюском и родимыми пятнами.
Лечение папулёзной крапивницы
Терапия патологических изменений — длительный процесс, который требует взаимных усилий врача и пациента. Основой лечения являются устранение причины высыпаний, снятие зуда и профилактика вторичной инфекции. Устранить причину папулёзной крапивницы можно только при лабораторно диагностированном аллергене — триггере патологического процесса. Приоритетом в терапии является снятие зуда, который существенно снижает качество жизни пациента. Для этого существуют новые терапевтические программы, определяющие индекс активности крапивницы в баллах. Недельный показатель индекса более 28 свидетельствует о тяжёлой форме заболевания.
В зависимости от степени тяжести патологии к терапии подключают антигистаминные препараты. При их применении дерматологи используют ступенчатый подход. Первая линия включает терапию Н1-антигистаминами второго поколения, лишенными седативного эффекта. Вторая линия терапии заключается в повышении дозировок этих препаратов. Третья линия предполагает назначение ингибиторов IgE и циклоспоринов, способствующих затуханию воспалительного ответа кожи. Кроме того, при лечении папулёзной крапивницы используют дезинтоксикационную терапию. Средства, применяемые для выведения токсинов из организма, выбираются с учетом представленной выше рабочей классификации. В сложных случаях проводят терапию глюкокортикоидами, назначают курсы гистаглобина. Вторичную инфекцию лечат антибиотиками.
Наружно применяют гормональные, антисептические и противозудные мази, кремы и компрессы. Показана физиотерапия: электрофорез, ультразвук, дарсонвализация, радоновые ванны, УФО. Обязательна строгая гипоаллергенная диета, целью которой является уменьшение свободного гистамина и корректировка работы системы пищеварения. При точной диагностике и правильном терапевтическом подходе к каждому пациенту итоговым результатом становится полное выздоровление. Профилактикой является применение репеллентов на природе, контроль состояния домашних животных и регулярный уход за кожей.
Источник
Помощь при аллергии
Аллергия — болезнь-хамелеон. То на коже проявится бляшкой или сыпью, то банальным зудом начнет свое шествие. Сезонный насморк? Тоже про нее. И это лишь мелкие шалости. А иногда аллергия превращается в настоящего злобного монстра: захочет — начнет душить, а захочет — выключит свет сознания. Как противостоять этой напасти?
Не всегда такого хамелеона можно усмирить, иногда мы не успеваем даже ввести препараты, чтобы спасти человека, смерть наступает в считаные минуты…
Анафилаксия в моей практике
Более десяти лет назад в терапевтическом отделении нашей больницы лечили мужчину с язвой двенадцатиперстной кишки. В первый день ввели квамател — вроде без реакции. А на второй день пациент умер, буквально, что называется, на «игле». И никакая реанимация его не спасла.
А лет пять назад в мою смену поступил парень с тупой травмой живота. На ультразвуковом исследовании выявилось, что у него разрыв селезенки и жидкость в животе — состояние, требующее немедленного оперативного вмешательства. С некоторыми техническими трудностями селезенку удалили, кровопотеря составила больше литра. Приняли решение перелить ему три дозы свежезамороженной плазмы.
Операция прошла успешно, хирурги, снявши халаты, удалились… Остались операционные сестры, я и сестра-анестезист. Вызвали каталку и уже готовились к переводу пациента в реанимационное отделение. Переложили пока еще не проснувшегося парня, и я уже собрался было отключить его от ИВЛ и подсоединить к дыхательному мешку, как вдруг обратил внимание, что кожные покровы стали необычно синюшного цвета. Измерили давление, а оно снизилось до 80/40. Снова перемерили — 60/0. Пульс 48 в минуту.
Больной умирал. Отчего? По дренажам из брюшной полости крови нет, дыхание не страдает — он на ИВЛ. Что случилось? — мысли пулями носились в моей голове. Сестры, с трудом скрывая ужас, ждали от меня решений.
Подняв простыню, я увидел красные бляшки на животе.
— Куб адреналина быстро!
Давление 40/0, пульс стал аритмичным. В две реки потекли растворы в вену.
— Еще куб адреналина! — в тот момент мой собственный адреналин зашкаливал, парню не исполнилось и двадцати лет. — Преднизолон, весь, что есть у нас, быстро в вену!
Тогда в общей сложности ввели двадцать ампул преднизолона! Пять кубов адреналина!
Давление наконец удалось стабилизировать на цифрах сто и сорок, при условии что оно поддерживалось постоянным введением адреналина. Тело парня полностью покрылось красными бляшками.
На следующие сутки пациента отлучили от респиратора. Все закончилось хорошо, он выжил без каких либо негативных последствий.
Отчего это случилось? Ранее никаких проявлений аллергии у него не было. Мы грешили на плазму, но кто знает, ведь во время операции вводились и анестетики, и кровоостанавливающие средства, и другие препараты. Очень часто аллерген так и не выявляется, даже на аллергопробах.
Кто виноват?
Итак, что же такое аллергия? Это комплекс симптомов (зуд, покраснение, отек, потеря сознания и многие другие), вызванный патологически высокой чувствительностью иммунной системы организма, ранее сенсибилизированной чужеродным веществом (аллергеном). Иногда случается аллергия на собственные ткани организма, что вызывает тяжелые аутоиммунные заболевания (гломерулонефрит, ревматизм и др.).
Интересно, что сама аллергия появилась и развивается параллельно нашему прогрессу, развитию химической промышленности, улучшению качества жизни. Иммунная система стала сбоить, неверно определять, что такое хорошо, а что такое плохо.
Для развития истинной аллергии необходимо, чтобы человеческий организм встретился и познакомился с определенным веществом (впоследствии — аллергеном). Первая встреча будет безобидной, но в ответ в организме выработаются антитела и уже при следующем контакте эти антитела устремятся к месту соприкосновения с аллергеном (антигеном) и образуют союз антиген-антитело. Произойдет выброс агрессивных веществ (гистамина, цитокинов и др.) из специальных клеток. Проявится это насморком, слезотечением, зудом, покраснением и т.д.
Причем нередко аллергены оказывают не только местное действие, но влияют на организм в целом. Вот тогда может случиться беда — отек Квинке (отек верхней половины туловища) с удушением (в результате отека слизистой ротоглотки), анафилактическим шоком, резким падением артериального давления и смертью.
Не буду вдаваться в тонкости патогенеза, но существует еще и анафилактоидная реакция. Она очень похожа на классическую реакцию, но в патогенезе выпадает стадия, когда в ответ на первичную встречу аллергена и человека образуются антитела. Здесь сразу в ответ на контакт идет выброс биологических веществ, запускающих реакцию организма, либо излишки гистамина поступают из продуктов питания (мед, рыба), что проявляется определенной реакцией организма. Но клинически все происходит идентично, и лечение одинаковое. Поэтому мы, врачи- клиницисты, не заморачиваемся такими тонкостями.
Аллергия настолько многообразна, что для лечения этого состояния назначили отдельного специалиста — аллерголога. И, конечно же, нереально в одной статье описать всё многообразие этого недуга. Люди, знакомые с этой напастью не понаслышке, думаю, и без меня уже представляют, что и как. Поэтому такие распространенные и неугрожающие симптомы, как сенная лихорадка, слезотечение, я с вашего позволения опущу. И дальше буду писать для тех, кто с аллергией еще как следует не разобрался, но с обязательной поправкой, что при случае вы сразу обратитесь к специалисту — для определения аллергена и прохождения специализированного курса лечения.
…и что делать?
Как самостоятельно понять, что у вас аллергия? Ведь иногда спеца рядом нет, а ко врачу мы обращаемся, когда уже все тело покрылось бляшками или совсем хреново стало.
Чаще всего аллергия начинает проявляться незначительными симптомами, и если начать лечение на этом этапе, то, возможно, до скорой дело не дойдет. А дойти может — потому что, начавшись с обычного диатеза, аллергия подчас перерастает в более грозные формы: бронхиальную астму и даже анафилактический шок.
Но опять же повторюсь — к аллергологу обязательно! Только он поможет вам так, что и в будущем вы не будете мучиться от этой напасти. В частности, аллерголог объяснит, как быть с диетой, потому что жизнь, когда тебе нельзя ни острого, ни копченого, а можно одни лишь кашки, — не жизнь!
Как может начинаться аллергия? В первую очередь — с зуда. Там почесались, здесь почесались, чаще под мышками, в паху. Зуд, конечно, не стопроцентный показатель. Может чесаться и от немытости, чесотки, болезни печени, да и много от чего. Например, если чешется часто и в одном месте, посмотрите место расчеса, быть может, вы найдете точки входа и выхода чесоточного клеща. Но если обнаружите сыпь или бляшки и заметите, что при определенных обстоятельствах они исчезают (дома появляются, на работе исчезают), то с большой вероятностью это аллергия на что-то. Примите антигистаминный препарат (допустим зиртек), если зуд уменьшился и бляшка исчезла — значит, точно аллергия.
Нужно лечить. Каким образом? Перво-наперво необходимо устранить аллерген. И если он не известен, то придется сесть на жесткую диету (диета выложена на множестве сайтов, поэтому не стану повторяться). Вообще, во время обострения аллергии организм реагирует на множество возможных аллергенов. Поэтому диета обязательна!
Если аллергеном является пыльца растений, тогда во время цветения нельзя открывать окна. Проветривание квартиры делать после дождя. После стирки нельзя развешивать вещи на улице. Чистота в доме должна быть идеальной.
На медикаменты аллергия обычно проявляется сразу и достаточно бурно, поэтому следует немедленно отменить новый препарат — возможный аллерген.
Для устранения симптомов принять антигистаминный препарат (именно гистамины выделяются из тучных клеток в ответ на введение аллергена), лучше второго или третьего поколения. Эти препараты удобны, принимаются раз в сутки и не дают снотворного эффекта.
Нужно пить много воды, но воды обязательно бутилированной, очищенной. (Из-под крана нельзя — там слишком много гадкой химии, на которую тоже может начаться реакция.) Через почки с мочой будут уходить гистамин и другие биологически активные вещества, виновные в аллергии. Таким образом, вы проведете домашнюю детоксикацию. Сорбенты в данном случае тоже хороши (активированный уголь).
На ночь можно сделать укол супрастина (аллергологи рекомендуют именно супрастин, а не хлоропирамин, но если супрастина нет, то и хлоропирамин подойдет).
Если через день-два ничто помогло, обязательно идите к врачу, не рискуйте! Анафилактический шок — это не шутка!
Аллергикам в домашней аптечке стоит иметь адреналин вместе со шприцем. На данный момент адреналин является самым мощным и эффективным средством при анафилактическом шоке, соединяя в себе антигистаминный, противошоковый (стимулируя работу сердца и сосудов) эффекты, он является препаратом первого ряда при данном жизнеугрожающем состоянии. Вместе с тем он при необдуманном использовании может привести к гипертоническому кризу или аритмии. Его вводят при анафилактическом шоке, когда у пострадавшего появилось головокружение, потеря сознания, резко снизилось артериальное давление. Подкожные пути введения сомнительны: в месте инъекции могут появиться некрозы, и, учитывая нарушенную микроциркуляцию, вряд ли препарат подействует должным образом. Поэтому внутривенный путь оптимален — наверняка кто-нибудь из вашего окружения в состоянии сделать вам укол. Адреналин вводят медленно, по 0,3 миллилитра, постоянно измеряя артериальное давление и пульс.
Гормоны при аллергии, вроде дексаметазона или преднизолона, тоже можно держать в аптечке. Они действуют не сразу, а спустя 4-6 часов, но эти препараты помогут стабилизировать давление путем выброса собственного эндогенного адреналина.
Обязательно известите окружающих о вашей аллергии и объясните им, что делать, если ваше состояние станет угрожающим. Берегите себя!
Владимир Шпинев
Фото thinkstockphotos.com
Товары по теме: [product](адреналин), [product](дексаметазон), [product](преднизолон), [product](зиртек), [product](супрастин), [product](хлоропирамин), [product](активированый уголь)
Источник