Пищевая аллергия у детей
Содержание статьи
Пищевая аллергия у детей — это специфические иммунологические реакции и клинические симптомы, возникающие при попадании аллергенов из еды либо при перекрестных воздействиях. Заболевание проявляется дерматологическими (сыпью, кожным зудом), респираторными (заложенностью носа, насморком, чиханием) и гастроинтестинальными признаками (болями в животе, тошнотой и рвотой, неустойчивостью стула). Для диагностики используют кожные прик-тесты, клинические и иммунологические исследования крови, провокационные тесты. Для лечения пищевой аллергии у детей назначают элиминационные диеты, медикаментозную терапию.
Общие сведения
Пищевая аллергия — одна из самых распространенных проблем педиатрии, которая, по разным данным, выявляется у 8-30% детей. Наиболее часто болезнь диагностируется в младенческом и раннем детском возрасте и в промежутке 7-10 лет. Реже всего проблема встречается в 3-7 лет. Мальчики и девочки одинаково восприимчивы к влиянию пищевых аллергенов. Изменение характера питания и появление большего количества экзогенных антигенов, попадающих в организм, обуславливает дальнейшее повышение заболеваемости пищевой аллергией.
Пищевая аллергия у детей
Причины
Этиологические факторы заболевания — это различные компоненты питания, к которым организм вырабатывает антитела. Существует явление перекрестной аллергии, когда наличие сенсибилизации к пыльце растений или шерсти животных сопровождается непереносимостью определенной пищи. Для развития патологии также должны присутствовать предрасполагающие факторы:
- Генетические предпосылки. Установлено, что более 50% больных с пищевой аллергией имеют наследственную предрасположенность к атопическим заболеваниям. Это контролируется 4-мя группами генов, которые передаются независимо друг от друга, поэтому у ребенка может быть абсолютно любая их комбинация.
- Антенатальные воздействия. Сюда относят экстрагенитальные болезни женщины и патологии течения беременности, которые негативно влияют на плод. Весомый фактор риска — наличие у беременной вредных привычек. Нерациональное питание будущей матери и употребление большого числа аллергизирующих продуктов также повышают вероятность заболевания у ребенка.
- Постнатальные факторы. К ним принадлежат патологические роды, которые снижают адаптационные возможности организма и повышают риск сенсибилизации от матери. Пищевая аллергия чаще возникает у детей, которые находились на искусственном вскармливании или начали слишком рано (до 6 месяцев) получать прикорм.
- Функциональные нарушения. В раннем возрасте у детей недостаточно развита система ферментов пищеварения, которые расщепляют белковые антигены и предотвращают их попадание в организм. Местный кишечный иммунитет также неактивен, что усиливает вероятность проникновения аллергена.
Патогенез
Наиболее частые аллергены для детей — коровье молоко, яйца, орехи, соя, пшеница, рыба. Основные патогенные компоненты такой пищи — водорастворимые гликолипиды. Это небольшие молекулы, которые устойчивы к действию термической обработки, влиянию пищеварительных ферментов. Поэтому они поступают в детский организм в неизмененном виде, приводя к специфическим иммунологическим реакциям.
Основной иммунологический механизм пищевой аллергии — реагиновый тип повреждения тканей (I тип). Его суть заключается во взаимодействии аллергенов пищи с иммуноглобулинами, в результате чего активируются тучные клетки (базофилы). Они выделяют в окружающие ткани гистамин, другие биологически активные вещества, которые вызывают характерные симптомы. Реже встречаются реакции замедленной чувствительности (IV тип).
Сенсибилизация к аллергенам происходит как через оболочки ЖКТ, так и через слизистую респираторного тракта. В первом случае происходит нарушение естественного защитного барьера кишечника, вследствие чего чужеродные белки попадают в кровь. Ингаляционные аллергены преимущественно являются пыльцой растений. Они стимулируют образование IgE, которые могут реагировать с некоторыми веществами из продуктов питания, вызывая перекрестную пищевую аллергию.

Пищевая аллергия у детей
Классификация
По количеству продуктов, провоцирующих нежелательные симптомы, выделяют моновалентную сенсибилизацию, которая составляет всего 20-30% и поливалентную пищевую аллергию. В 79% случаев заболевание сочетается с чувствительностью к другим типам аллергенных веществ (пыль, пыльца растений, медикаменты). По патогенезу выделяют IgE-зависимую и IgE-независимую форму. В дополнение к этим классификациям педиатры подразделяют болезнь на 3 типа:
- Тип А — аллергия у новорожденных и детей раннего возраста, которая связана с нарушениями барьерной функции пищеварительного тракта и отсутствием оральной толерантности.
- Тип B — патология младших школьников и подростков, когда сенсибилизация преимущественно происходит через респираторный тракт, а пищевая аллергия развивается по перекрестному механизму.
- Тип С — редкий вид, который диагностируется у подростков (чаще — девушек) без предрасположенности к атопии или других факторов риска.
Симптомы
Все проявления пищевой аллергии у детей делятся на типичные и атипичные. К первым относят поражения дыхательной системы и кожи (встречаются чаще), пищеварительной системы (наблюдаются реже). Этим течение болезни отличается от взрослых, у которых обычно поражается ЖКТ. Атипичные признаки включают симптомы со стороны мочевыделительной, сердечно-сосудистой, нервной и костно-мышечной системы.
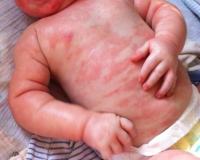
Первым признаком аллергии на продукты питания, как правило, служат патологические изменения кожи. Высыпания имеют вид плоских красных пятен или папул, возвышающихся над кожным покровом. Сыпь зачастую сопровождается шелушениями и мучительным зудом. Поражения в основном расположены на лице и шее, в зоне локтевых сгибов, предплечий и кистей. При повторных эпизодах пищевой сенсибилизации высыпания локализуются на этих же местах.
Респираторные проявления протекают с вовлечением верхних дыхательных путей. У детей возникает заложенность носа, многократное чихание, обильные водянистые выделения. Реже беспокоят першение в горле и покашливание. Подобные симптомы характерны для грудничков и детей до трехлетнего возраста. У дошкольников и младших школьников превалирует поражение бронхолегочной системы — приступы одышки, удушья.
Аллергическое воспаление ЖКТ отличается полиморфизмом симптоматики. У младенцев отмечаются частые срыгивания, рвота, кишечные колики и метеоризм. Для энтероколита характерен жидкий стул со слизью и примесями крови. В старшем возрасте пищевая аллергия протекает по типу гастродуоденита — ребенок жалуется на боли и рези в области желудка, тошноту и тяжесть в брюшной полости после еды, неустойчивость стула.
Скорость развития клинической картины определяется разновидностью иммунологических реакций. При I типе патологические симптомы выявляются сразу или через один-два часа после употребления запрещенного продукта, а при IV типе от приема пищи до аллергических проявлений может пройти до 2 суток, что затрудняет постановку диагноза и откладывает начало лечения. Продолжительность симптоматики — от 1-2 до 10 дней, что обусловлено степенью тяжести болезни, количеством съеденного аллергена.
Осложнения
Опасность пищевой аллергии заключается в том, что без лечения она является первой ступенькой в так называемом «аллергическом марше». Сначала на фоне сенсибилизации к продуктам у ребенка развивается атопический дерматит, после чего заболевание переходит на следующую ступень — поражение органов дыхания в форме аллергического ринита. При отсутствии лечения «марш» достигает третьей ступени, когда манифестирует бронхиальная астма.
Длительно недиагностированная патология сопровождается аллергическим поражением суставов и повышает риск ревматоидного артрита. Самое тяжелое проявление пищевой аллергии — анафилактический шок. Состояние более характерно для новорожденных, младенцев. Симптоматика появляется в течение 1-3 минут после контакта с аллергеном. Начинаются бронхоспазм, отек гортани, коллапс, которые без во время начатого лечения приводят к летальному исходу.
Диагностика
Своевременное обнаружение пищевой аллергии для подбора лечения представляет проблему в детской аллергологии-иммунологии, что обусловлено разнообразием иммунологических механизмов и высокой частотой перекрестных реакций. Диагностический поиск начинается с опроса родителей и ребенка: как давно начались симптомы, с чем связывается их появление, есть ли в семье факторы риска. Для установления факта пищевой аллергии проводятся лабораторные исследования:
- Кожные пробы. Простое и безопасное исследование, которое выявляет сенсибилизацию к основным видам аллергенов. Выполняется в любом возрасте, но у пациентов до 2-х лет врач может получить искаженные результаты в связи с недоразвитием реактивности кожи. Наличие и степень реакции оценивают по размеру покраснения и отека после постановки прик-теста.
- Гемограмма. Чтобы обнаружить патологию, ребенку выполняют провокационный тест: дают аллергенный продукт и сразу же назначает анализ крови. Если есть гиперчувствительность, в результатах будет снижение уровня лейкоцитов (более, чем на 1000) и тромбоцитов (на 20% и более), а уровень эозинофилов возрастет.
- Иммунологические методы. В клинической аллергологии большое значение имеет диагностика уровня общего IgE и специфических IgE-антител. Исследование имеет точность более 95% и является решающим в постановке диагноза пищевой аллергии, особенно если сомнительны результаты других тестов.
В диагностическом поиске используют элиминационный метод: из пищевого рациона исключают определенные продукты, способные вызвать аллергию, и наблюдают за самочувствием ребенка. Если патология присутствует, соблюдение диеты без какого-либо лечения приводит к улучшению состояния. По показаниям врач рекомендует консультацию смежных специалистов — детского гастроэнтеролога, пульмонолога, дерматолога. Специалисты могут предложить дополнительные лабораторные и инструментальные исследования.

Кожные пробы
Лечение пищевой аллергии у детей
Диетотерапия
Основу лечения составляют специальные элиминационные диеты. Они предназначены для контроля симптомов аллергии, предотвращения осложнений и стабилизации состояния. Рацион подбирается исходя из возраста больного, степени тяжести заболевания и количества запрещенных продуктов. В современной педиатрии выделяют 2 основных типа диетотерапии для лечения у детей пищевой аллергии:
- Неспецифическая гипоаллергенная диета. В этом случае все продукты разделяют на три группы по степени аллергенности (высокая, средняя и низкая). Из питания полностью исключают еду из первой категории (яйца, коровье молоко, цитрусовые и т. д.) и ограничивают количество продуктов со средней степенью аллергизирующей активности.
- Индивидуальная элиминационная диета. Меню подбирают после полной диагностики и выявления продуктов, при употреблении которых у ребенка начинаются неприятные симптомы. Основные типы рационов: безмолочный, с исключением яиц, с отказом от злаков. Возможны и другие варианты питания, особенно при поливалентной пищевой аллергии.
Назначение диетотерапии у детей включает 3 последовательных этапа: подбор питания, что занимает 3-10 дней, период строгого соблюдения ограничений, этап расширения рациона, который проводится в среднем через 12-18 месяцев. Такой подход современных протоколов лечения показывает высокую эффективность: у 43% пациентов клинические проявления пищевой аллергии исчезают на 5-7 день, у 11% — через 2 недели, у 23% — спустя 1 месяц от начала терапии.
Подбор диеты у детей грудного возраста имеет свои особенности. Учитывая, что самая частая причина пищевой аллергии в этот период — белки коровьего молока, малышу требуется перевод на лечебные смеси. Специализированное детское питание содержит гидролизаты протеинов, которые не имеют аллергизирующих свойств. Недостатком смесей является их горький вкус, из-за чего иногда приходится переходить на составы с соевыми белками.
Консервативная терапия
Помимо диетотерапии, схемы лечения пищевых аллергий включают медикаменты. Основная группа препаратов, разрешенная к применению у детей, — антигистаминные средства. Они назначаются в период обострения болезни, чтобы быстро убрать аллергическое воспаление и улучшить состояние пациента. При среднетяжелом течении показаны препараты в пероральной форме выпуска, а на пике обострения для лечения используют средства первого поколения в виде парентеральных растворов.
Еще одна категория медикаментов — энтеросорбенты. Они эффективно связывают избыток пищевых белковых аллергенов в ЖКТ и выводят их из организма, уменьшая степень интоксикации. При тяжелых формах пищевых аллергий и развитии «марша» в схемы лечения включаются топические и системные глюкокортикоиды, стабилизаторы мембран тучных клеток, антилейкотриеновые препараты.
Прогноз и профилактика
При раннем выявлении аллергизирующих факторов и их исключении из рациона происходит полное выздоровление. Соблюдение рекомендаций по питанию позволяет предотвратить рецидивы заболевания. По мере того как увеличивается оральная толерантность, у части детей наступает спонтанное выздоровление, что подтверждается данными статистики: среди взрослых истинными формами пищевой аллергии страдает только 1-3% (в сравнении с 8-30% у детей).
Чтобы снизить риск аллергических проявлений у детей, необходимо максимально ограничить влияние аллергенов на организм. Профилактика состоит из двух этапов:
- Антенатальный этап. Включает рациональное питание беременной, назначение элиминационных диет женщинам, которые имеют отягощенный аллергологический анамнез.
- Постнатальный этап. Предполагает исключительно грудное вскармливание до 6-месячного возраста, что дает ребенку антигенную защиту, а также основанное на принципах доказательной медицины введение прикорма, при необходимости — молочных смесей.
Источник
Пищевая аллергия ребенка
Что такое Пищевая аллергия ребенка —
Пищевая аллергия — один из видов пищевой непереносимости у детей, в основе которого лежат не расшифрованные на сегодняшний день до конца иммунологические механизмы. Пищевая аллергия лежит в основе развития всех аллергий у ребенка.
Эта болезнь может привести к анафилактическому шоку, аллергическим васкулитам, тяжелым формам бронхиальной обструкции. Также пищевая аллергия влияет на хронические и рецидивирующие поражения ЛОР-органов, поддерживая их, а также на болезни почек, ЖКТ, сердечно-сосудистой и нервной систем.
Что провоцирует / Причины Пищевой аллергии ребенка:
Факторы, которые влияют развитие пищевой аллергии у детей:
— попадание антител в организм ребенка, пока он находится еще в материнской утробе, а также с молоком матери
— генетическая предрасположенность к развитию аллергий
— природа аллергена, его дозы, частота введения
— недлительное естественное вскармливание (грудью)
— повышенная проницаемость слизистой оболочки желудочно-кишечного тракта
— возраст ребенка при первом контакте с аллергеном
— изменение состава микрофлоры кишечника
— снижение местного иммунитета кишечника
Наиболее сильные и распространенные пищевые аллергены:
1. Коровье молоко
Провоцирует аллергию у 90% детей. Аллергия начинается, как правило, у детей до 12 месяцев, когда ребенка переводят на искусственное вскармливание, отучая от груди.
2. Белки рыб
Почти у всех детей с пищевой аллергией наблюдается реакция на рыбу. Реакция возникает на игру, омаров, креветки, устриц, прочие виды моллюсков. С возрастом степень чувствительности к белкам рыб может не уменьшаться, аллергия возможна у подростков и взрослых.
3. Белки яиц
Часто у ребенка с непереносимостью яичного белка наблюдается аллергия на куриное мясо и бульон.
4. Злаковые: рожь, пшеница
5. Фрукты, овощи, ягоды
6. Также может быть аллергия на кефир, сдобу, квас — продукцию, в ходе изготовления которой были применены грибки. При такой аллергии реакция возникает на:
- некоторые сорта сыра
- уксус
- приправы
- кефир
- витаминизированное молоко
- йогурты
- молочные напитки с солодом
- хлеб из ржи, пшеницы
- пивные дрожжи
Пищевые факторы по степени аллергизирующей активности
| Высокая | рыба, коровье молоко, цитрусовые, яйца, мед, орехи, куриное мясо, грибы, малина, клубника, ананасы, земляника, хурма, дыня, гранаты, черная смородина, ежевика, шоколад, кофе, какао, томаты, горчица, морковь, свекла, сельдерей, рожь, пшеница, виноград и т.д. |
| Средняя | абрикосы, персики, клюква, красная смородина, кукуруза, рис, гречиха, картофель, перец зеленый, горох, индейка, свинина, кролик и т.д. |
| Слабая | патиссоны, кабачки, тыква (светлых тонов), репа, кисло-сладкие яблоки, миндаль, бананы, крыжовник, белая смородина, чернослив, арбуз, слива, конина, салат, баранина и пр. |
Аллергию могут провоцировать не только продукты, но и пищевые добавки: ароматизаторы, красители, консерванты, эмульгаторы.
Причины развития пищевой аллергии у детей до 12 месяцев
— нарушение функционирования или структуры органов ЖКТ (снижена выработка ферментов, не сформирован состав микрофлоры у новорожденных)
— наследственность
— экологическое неблагополучие окружающей среды (в том числе курение матери во время беременности и другие ее негативные привычки)
— гестоз у матери
— инфекционные болезни, перенесенные беременной женщиной, и лечение их антибиотиками

Патогенез (что происходит?) во время Пищевой аллергии ребенка:
Важным фактором развития чувствительности при истинной пищевой аллергии у детей является нарушение иммунного барьера кишечника, в который поступает большое количество антигенов. На иммунной системе желудочно-кишечного тракта лежит важная роль защиты от проникновения микроорганизмов и аллергенов в слизистую кишечника. Если органы ЖКТ и гепатобилиарная система функционируют нормально, реакция на пищевые продукты не наблюдается.
При нормальном процессе в ЖКТ пищевые продукты расщепляются до соединений, которые не вызывают аллергии. Кишечная стенка защищает организм от нерасщепленных продуктов, которые могут вызывать псевдоаллергические реакции или истинную пищевую аллергию. Переваривание и всасывание пищевых продуктов зависит от строения и функции ЖКТ, состояния нейроэндокринной системы, функционирования гепатобилиарной системы, состава кишечной микрофлоры, состава и объема пищеварительных соков, состояния местного иммунитета кишечника.
Сенсибилизация к пищевым аллергенам может произойти внутриутробно, в младенчестве и раннем детском возрасте, у детей, подростков и у взрослых. При внутриутробной сенсибилизации аллерген передается плоду через высокопроницаемую кожу плода, через амниотическую жидкость и т.д. Ребенок рождается в большинстве случаев с универсальной склонностью к первоначальному ответу Т-лимфоцитов в сторону Th2 цитокинового профиля, повышенной продукции интерлейкина-4 и снижением продукции интерферона γ.
Пищевая аллергия может иметь механизм замедленный или немедленный. В основе истинных аллергических реакций на пищевые продукты лежит сенсибилизация и иммунный ответ на повторное введение пищевого аллергена. В механизме развития пищевой аллергии важную роль играют IgE-антитела и антитела класса IgG4. В развитии аллергических симптомов принимают участие не только IgЕ, но и другие изотипы иммуноглобулинов, такие как иммунные комплексы и клеточно-опосредованные реакции.
Ложные аллергические реакции на пищевые продукты (псевдоаллергия у детей)
Чаще непереносимость пищевых продуктов протекает по механизмам псевдоаллергических реакций. От истинной пищевой аллергии пневдоаллергия не отличается по симптомам, но отличается по механизму. В основе развития псевдоаллергических реакций на пищу лежит неспецифическое высвобождение медиаторов (в основном гистамина) из клеток-мишеней аллергии, т. е. в их реализации принимают участие те же медиаторы, что и при истинной аллергии, но высвобождение из клеток-мишеней происходит без участия антител или сенсибилизированных лимфоцитов. Деление пищевой аллергии у детей на истинную и ложную довольно условно.
В последние годы отмечается рост псевдоаллергических реакций у детей на примеси с высокой физической и биологической активностью:
- фторсодержащие соединения
- хлорорганические соединения
- пестициды
- аэрозоли кислот
- сернистые соединения
- продукты микробиологической промышленности
Симптомы Пищевой аллергии ребенка:
Симптомы пищевой аллергии: системные (анафилактический шок) и локальные аллергические реакции. Локальные — это поражения органов дыхания, ЖКТ, а также проявления на коже. У детей часто реакция проявляется гастроинтестинально — более чем в 2/3 случаев. Появляются такие симптомы:
- рвота
- срыгивания
- боли в животе
- афтозный стоматит
- диорея
- метеоризм
Реакция возникает после приема продукта, на который у ребенка пищевая аллергия. В некоторых случаях также развивается отек языка и/или губ.
Кожный синдром также можно назвать частым симптомом пищевой аллергии ребенка. К быстрым аллергическим реакциям в таком случае относят отек Квинке, крапивницу. А среди медленных выделяют атопический и контактный дерматиты.
Диагностика Пищевой аллергии ребенка:
Врач-аллерголог обязательно должен собрать анамнез, уточнить, кто и на что в роду имел аллергию. Нужно вести пищевой дневник, записывая, что съел ваш ребенок, возникла ли реакция, вводя продукты в рацион постепенно — с промежутком 3-5 суток. Точное определение аллергена проводят с помощью кожных тестов. На коже делают насечки, на которые капают по определенному аллергену и ждут реакции. Это исследование проводят только тогда, когда у ребенка нет обострений аллергии. Параллельно нужно придерживаться диеты на основе низкоаллергенных продуктов.
Диагностика пищевой аллергии ребенка период обострения проводится с помощью иммунологических методов: ПРИСТ, РАСТ, ИФА, МАСТ. Они подходят в том числе и для младенцев, позволяя определить реакцию организма на белки куриных яиц, молока коровы, арахис, рыбьи белки, пшеницу и сою. Иногда проводят открытую оральную провокационную пробу с «подозреваемыми аллергенами» — лишь в период ремиссии (стихания симптомов). Она опасна, потому что может вызвать даже такую реакцию организма как анафилактический шок.
При пищевой аллергии у ребенка также возникает гиперчувствительность к другим видам аллергенов: пыли, пыльце, растительным медпрепаратам. Это происходит из-за сходства антигенной структуры и развития перекрестных реакций.
Возможные перекрестные реакции между различными видами аллергенов:
| Пищевой продукт | Продукты и непищевые антигены |
| Кефир (кефирные дрожжи) | Плесневые грибы, плесневые сорта сыров (рокфор, бри, дор-блю и т. п.), квас, дрожжевое тесто, грибы, антибиотики пенициллинового ряда |
| Коровье молоко | Козье молоко, продукты с содержанием белков коровьего молока, телятина, говядина и мясопродукты из них, шерсть коровы, ферментные препараты на основе поджелудочной железы крупного рогатого скота |
| Куриное яйцо | Куриное мясо и бульон, перепелиные яйца и мясо, мясо утки, соусы, кремы, майонез с включением компонентов куриного яйца, перо подушки, лекарственные препараты (интерферон, лизоцим, бифилиз, некоторые вакцины) |
| Рыба | Речная и морская рыба, морепродукты, корм для рыб (дафнии) |
| Клубника | Ежевика, малина, брусника, смородина |
| Яблоки | Груша, персик, айва, слива, пыльца ольхи, березы, полыни |
| Морковь | Петрушка, сельдерей, b-каротин, витамин А |
| Орехи (фундук и др.) | Орехи других сортов, манго,киви, мука рисовая, гречневая, овсяная), мак,кунжут, пыльца орешника, березы |
| Картофель | Баклажаны, томаты, перец стручковый зеленый и красный, паприка, табак |
| Бананы | Глютен пшеницы, киви, дыня, авокадо, латекс, пыльца подорожника |
| Арахис | Соя, бананы, косточковые (слива, персики, вишня), зеленый горошек, томаты, латекс |
| Свекла | Шпинат, сахарная свекла |
| Цитрусовые | Грейпфрут, апельсин,лимон, мандарин |
| Слива | Миндаль, абрикосы, вишня, нектарины, персики, дикая вишня, черешня, чернослив, яблоки |
| Бобовые | Арахис, горох, соя, чечевица,фасоль, люцерна, манго |
| Киви | Банан, орехи,авокадо, мука (гречневая, рисовая, овсяная), кунжут, латекс, пыльца злаковых трав, березы |
Лечение Пищевой аллергии ребенка:
Для лечения пищевой аллергии ребенка необходима гипоаллергенная диета. Она базируется на исключении из рациона продуктов, на которые у организма повышенная реакция, продукты, которые содержат пищевые красители, консерванты, стабилизаторы, эмульгаторы, прочие ненатуральные добавки.
Гипоаллергенные продукты для грудничков:
- специализированные смеси на основе изолята соевого белка (допустимо употребление грудничками от 6 месяцев)
- специализированные смеси на основе гидролизатов молочного белка (можно давать малышам с первого дня жизни)
- гипоаллергенные монокомпонентные пюре: ягодные, овощные, фруктовые
- гипоаллергенные безмолочные каши
- специализированная вода для детского питания
- гипоаллергенные монокомпонентные мясные консервы
Кормящим матерям нужно придерживаться специальной диеты.
Исключают из питания кормящих матерей:
- морепродукты,
- рыба,
- яйца,
- икра,
- орехи,
- грибы,
- мед,
- кофе, какао,
- шоколад,
- авокадо,
- овощи, фрукты и ягоды ярко-красного и оранжевого цвета,
- ананасы,
- киви,
- соления и острые блюда,
- маринады,
- пряности,
- консервы,
- продукты, в составе которых есть консерванты и красители
- квас, газированные напитки
- редька, редис,
- квашеная капуста,
- ветчина,
- некоторые сыры,
- пиво,
- сосиски
Ограничиваются в рационе кормящих матерей такие продукты:
— сметана в блюда
— цельное молоко (можно только добавлять в каши)
— макаронные изделия из муки высшего сорта
— хлебобулочные из муки высшего сорта
— сахар; соль
— сладости, кондитерские изделия
— манная крупа
Лечебные детские смеси:
- Нутрилон Пепти ТСЦ
- Альфаре
- Туттели-Пептиди
- Нутрилак пептиди СЦТ
- Фрисопеп
Лечебно-профилактические детские смеси:
- ХиПП ГА 1 и ГА 2
- Нутрилак ГА
- Хумана ГА 1 и ГА 2, Хумана ГА 0
После начала кормления специализированными смесями эффект наступает стуспят 3-4 недели. Нормально воспринимаются белки коровьего молока детьми от 3 лет, но у четверти детей проявления молочной аллергии могут сохраняться до возраста 9-14 лет.
Профилактика Пищевой аллергии ребенка:
Профилактические меры делятся на первичные, вторичные и третичные. Первичные заключаются в мероприятиях, предупреждающих возникновение аллергических заболеваний у детей с генетически детерминированным высоким риском развития атопии. Вторичная профилактика — комплекс мероприятий, направленных на предупреждение развития обострений болезни и дальнейшее ее прогрессирование. Третичные меры направлены на предотвращение неблагоприятных исходов аллергических заболеваний у детей с тяжелым течением болезни.
Первичная профилактика пищевой аллергии ребенка — это антенатальные и постнатальные меры. Беременная женщина не должна употреблять коровье молоко и высокоаллергенные продукты, которые были перечислены выше.
Меры, которые должна соблюдать беременная женщина, чтобы у ее ребенка не было пищевой аллергии:
- питаться гипоаллергенными продуктами, если у матери есть аллергия
- рационально питаться
- улучшить экологическую обстановку
- отказаться от вредных привычек
Профилактика пищевой аллергии ребенка заключается в идентификации первых признаков аллергии, контроле над заболеванием. На первом году жизни ребенка нужно кормить материнским молоком. Дети из группы риска должны находиться на естественном вскармливании минимум 4-6 месяцев. Продукты и блюда прикорма должны подбираться индивидуально, как и сроки их введения. Не раньше 6 месяцев в рацион ребенка вводят орехи, яйца, морепродукты и рыбу и другие высокоаллергенные продукты.
При нехватке у матери грудного молока докорм осуществляют смесями на основе гидролизатов белка профилактического или лечебно-профилактического назначения, чтобы предотвратить или максимально отсрочить контакт ребенка с белками коровьего молока.
В некоторых случаях врачи рекомендуют про- и пребиотики, а также биологически активные добавки: лактофильтрум, лактусан, прелакс, нормофлорин. Они влияют на иммунную систему ребенка. В настоящее время для профилактического и лечебно-профилактического питания детей широко применяются различные виды кисломолочных продуктов, обеспечивающих накопление в кишечнике полезных микроорганизмов, частичное расщепление молочного белка и лактозы.
К каким докторам следует обращаться если у Вас Пищевая аллергия ребенка:
Педиатр
Аллерголог
Дерматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пищевой аллергии ребенка, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору — клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления — так называемые симптомы болезни. Определение симптомов — первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу — воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах — попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения — напишите нам, мы обязательно постараемся Вам помочь.
Источник