Пищевая аллергия у детей
Содержание статьи
Клиника пищевой аллергии. Проявления аллергии к пище у детейС клинической диагностической точек зрения пищевую аллергию целесообразнее всего классифицировать по наиболее поражаемым органам и по иммунным механизмам ее развития. Преимущественное поражение ЖКТ при пищевой аллергии. У маленьких детей наиболее часто встречается именно эта форма пищевой аллергии. Она проявляется раздражительностью, рвотой, поносом и недостаточной прибавкой массы тела Поскольку в основе этих симптомов лежат преимущественно клеточно-опосредованные иммунные реакции, кожные пробы и радиоаллергосорбентные тесты практически не имеют диагностического значения. Энтероколит, вызываемый белками пищи, проявляется, как правило, в первые месяцы жизни раздражительностью, длительной рвотой и поносом, что нередко приводит к обезвоживанию. Рвота возникает обычно через 1-3 ч после кормления. При дальнейшем потреблении соответствующей пищи может появиться кровавый стул, анемия и вздутие живота, ребенок начинает отставать в развитии. Чаще всего эти симптомы провоцируются коровьим молоком или искусственными смесями на соевой основе, но иногда и белками материнкого молока. В более позднем возрасте аналогичные реакции могут возникать при употреблении куриных яиц, изделий из пшеницы, риса, овса, арахиса, орехов, куриного и индюшачьего мяса и рыбы. Примерно в 15 % таких случаев развивается артериальная гипотония. Проктоколит, вызываемый белками пищи, также проявляется в первые месяцы жизни. У внешне здорового ребенка в стуле появляются прожилки крови. Примерно в 60 % случаев это имеет место при грудном вскармливании; остальные случаи наблюдаются преимущественно у детей, вскармливаемых искусственными смесями на основе коровьего молока или сои. Потеря крови при этом обычно невелика, но иногда приводит к анемии. Энтеропатпия, вызываемая белками пищи, проявляется у грудных детей поносом, стеатореей и недостаточной прибавкой массы тела. Понос продолжается долго; почти в 60% случаев возникают рвота, вздутие живота, быстрое насыщение и нарушения всасывания. Дети отстают в развитии, а иногда наблюдаются анемия, отеки и гипопротеинемия. Самой частой причиной этого синдрома маленьких детей является чувствительность к коровьему молоку, но у старших детей он может быть связан с гиперчувствительностью к куриным яйцам и белкам сои, пшеницы, риса, птицы и рыбы. Наиболее тяжелая форма энтеропатии, целиакия, характеризуется исчезновением ворсинок и гиперплазией крипт слизистой оболочки, что приводит к нарушению процессов всасывания, хроническому поносу, стеаторее, вздутию живота, метеоризму и потере массы тела. Во рту нередко появляются язвы. Наблюдаются симптомы и со стороны других органов, связанные с нарушением всасывания. У генетически предрасположенных лиц (носителей HLA-DQ2 или DQ8) развивается клеточно-опосредованная реакция на глиадин — белок, присутствующий в пшенице, овсе, ржи и ячмене.
Аллергический эозинофильный эзофагит может появиться в грудном возрасте и сохраняться в подростковом. У маленьких детей это преимущественно клеточно-опосредованная реакция, которая проявляется хроническим гастроэзофагеальным рефлюксом, периодической рвотой, отказом от еды, болью в животе, дисфагией, раздражительностью и нарушением сна Обычные средства лечения рефлюкса в этих случаях неэффективны. У 40% детей до 1 года рефлюкс возникает при потреблении коровьего молока. Аллергический эозинофильный гастроэнтерит встречается в любом возрасте. Его симптомы сходны с проявлениями эзофагита Для больных детей характерны значительная потеря массы тела и отставание в развитии. Почти у 50% больных имеются другие признаки аллергии, но IgE-опосредованные реакции на пищевые продукты выявляются лишь в немногих случаях. При выраженной экссудативной энтеропатии с потерей альбумина развиваются генерализованные отеки. Оральный аллергический синдром — это IgE-опосредованная гиперчувствительность, наблюдаемая у многих детей старшего возраста с аллергическим ринитом, вызываемым пыльцой березы и амброзии. Симптомы обычно ограничены ротоглоткой; быстро развивается зуд, парестезии и отек губ, языка, нёба и глотки. Иногда появляется зуд в ушах и/или ощущение спазма глотки. В основе этих кратковременных проявлений лежит локальная активация тучных клеток белками сырых фруктов и овощей, которые перекрестно взаимодействуют с аллергенами пыльцы березы (яблоки, морковь, картофель, сельдерей, лесные орехи и киви) и амброзии (бананы, арбузы, дыни). Анафилактические реакции ЖКТ проявляются обычно острой болью в животе, рвотой и другими IgE-опосредованными симптомами аллергии. Кожные проявления пищевой аллергииУ грудных детей пищевая аллергия часто имеет и кожные проявления. Диффузный нейродермит — одна из хронических форм экземы, начинающаяся в младенчестве и характеризующаяся периодическими обострениями. Нередко ей сопутствуют бронхиальная астма и аллергический ринит. Примерно 30% детей со среднетяжелым и тяжелым диффузным нейродермитом страдают пищевой аллергией, хотя из анамнеза это выясняется далеко не всегда Чем меньше ребенок и чем тяжелее экзема, тем более вероятна роль пищевой аллергии в генезе этого заболевания. К наиболее частым проявлениям пищевой аллергии относятся острая крапивница и отек Квинке. Симптомы могут возникать уже в первые минуты после поглощения соответствующего аллергена Быстро всасываясь и разносясь с кровью по всему телу, пищевые аллергены активируют тучные клетки, покрытые молекулами IgE. К продуктам, обычно вызывающим эти симптомы у детей, относятся куриные яйца, молоко, арахис и орехи; в настоящее время все чаще выясняется роль различных семян (кунжут, мак) и фруктов (например, киви). Хронические крапивница и отек Квинке редко бывают следствием пищевой аллергии. Расстройства дыхания пищевой аллергииПищевая аллергия редко проявляется изолированными нарушениями дыхания. Хотя многие родители относят заложенность носа у грудного ребенка на счет аллергии к молоку, исследования показывают, что это не так. Симптомы пищевого риноконъюнктивита, как правило, сопровождаются аллергическими реакциями других органов (например, кожи) и включают типичные проявления аллергического ринита (зуд вокруг глаз и в носу, слезотечение, заложенность носа и выделения из него, чиханье). Экспираторная одышка наблюдается примерно в 25 % случаев IgE-опосредованных реакций на пищевые продукты, но лишь у 5-10% больных бронхиальной астмой расстройства дыхания связаны с пищевой аллергией. Пищевая аллергия — самая частая причина обращения за неотложной помощью. Помимо быстро возникающих кожных, дыхательных и желудочно-кишечных симптомов у больных могут развиваться сердечно-сосудистые нарушения (падение АД, сосудистый коллапс, аритмии), обусловленные, по-видимому, массивным выбросом медиаторов тучными клетками. Ассоциированные с приемом пищи анафилактические реакции после физической нагрузки чаще встречаются у занимающихся спортом подростков, особенно у девушек. — Также рекомендуем «Диагностика и лечение пищевой аллергии у детей» Оглавление темы «Аутоиммунные болезни у детей»:
|
Источник
Пищевая аллергия у детей
Пищевая аллергия у детей — это ответ организма на употребление определенной еды. Наиболее частым типом ответа является тот, который опосредуется антителами типа Ig E. Существует клеточно-опосредованный иммунологический ответ, который проявляется позже. Нетипичное состояние сопровождается преимущественно атопическим дерматитом или нарушениями со стороны пищеварительной системы.
С другой стороны, еда также может стать причиной реакции, если она находится в контакте с кожей или воздействует с дыхательными путями. В первом случае это может привести к дерматиту и крапивнице; во втором — к проблемам, связанным с дыхательным аппаратом (астма или ринит).

Типы пищевой аллергии
В настоящее время существует несколько видов:
1. На белок куриного яйца. Развивается при производстве в организме иммуноглобулинов Ig E, направленных против яичных белков. Наиболее распространенный фактор риска — наследственная предрасположенность. Возникает преимущественно в возрасте от 1 до 5 лет. Характеризуется покраснением кожи, зудом, крапивницей, отеком губ и век. Возможна рвота, боли в животе и диарея. Реже появляются респираторные проявления, которые могут сопровождаться одышкой и трудностями при глотании. Они очень серьезны, поэтому пациент должен обратиться к врачу в тот момент, когда они начинают происходить.
2. На рыбу и морепродукты. Установлены иммунным ответом, при котором опосредуются Ig E — антитела, специфичные для рыбы. Отмечается в первые годы после рождения и совпадает с введением рыбы в рацион. Может сохраняться десятилетиями или всю жизнь. Признаки появляются после употребления и при вдыхании паров, образующихся при приготовлении блюд.
3. На молоко. Имеет наследственную основу, хотя в ее развитии участвуют и факторы окружающей среды. Характерна преимущественно для первого года жизни. Тяжесть клинической картины зависит от степени сенсибилизации и количества употребляемого молока. Наиболее частые проявления — кожные (70% случаев). Также наблюдается боль в животе, жидкий стул, рвота или проблемы с глотанием.
4. На овощи и фрукты. Наиболее распространенная причина у пациентов в возрасте старше 5 лет. Около 33% детей не переносят фрукты и только 7% на овощи. Проявляется зудом, отеком губ и языка, появлением красных пятен или рубцов на коже, дерматитом. Также могут появиться признаки со стороны желудочно-кишечного тракта и дыхательного аппарата.
5. На орехи, бобовые и злаки. В 50% случаев реакции настолько серьезны, что могут даже привести к смерти. Данный вид самый опасный, если сравнивать с другими, потому что развивается молниеносно.
Причины возникновения
Появляется аллергия на еду у ребенка на фоне:
генетической предрасположенности;
снижения защитных функций слизистой оболочки кишечника;
большого количества употребляемой еды и пр.
В обстоятельствах, когда толерантность терпит неудачу, иммунитет вырабатывает ответ Ig E-антител против определенной еды. Процесс начинается в кишечнике (хотя может затрагивать и другие области, такие как дыхательная система или кожный покров).
Когда больной употребляет «опасный» продукт, антиген, связанный с Ig E, обнаруживается на поверхности базофилов и тучных клеток. В это время происходит их активизациях, и высвобождается гистамин и другие воспалительные вещества.
Симптомы пищевой аллергии у детей
Проявляется в первые два часа после еды, если в рацион входит опасный фактор. Поражается один или несколько органов, включая кожу, желудочно-кишечный тракт, слизистые оболочки, дыхательную и сердечно-сосудистую систему. Тяжесть течения зависит от реактивности пораженного органа, общего самочувствия больного и характеристик фактора, вызывающего нетипичный ответ.
Основные признаки:
Кожные проявления. Крапивница — появление мелкой сыпи. Сопровождается покраснением, зудом и шелушением. Локализуется преимущественно на лице и шее, кистях рук, на предплечьях и в области локтевых сгибов. Может осложниться при присоединении бактериальной инфекции.
Респираторные проявления. Ринит сопровождается заложенностью носа, обильным водянистыми выделениями и многократным чиханием. В редких случаях присоединяется першение в горле и покашливание.
Вовлечение дыхательных путей. У пациентов с астмой бронхоспазмы могут присутствовать в контексте анафилаксии (тяжелое системное состояние). Анафилаксия опасна, т. к. при отсутствии адекватной помощи может привести к летальному исходу.
Поражение органов ЖКТ. Сопровождается диареей, болью в области живота, тошнотой и рвотой. Изменению подвергается стул, который чаще всего разжижается.
Другими проявлениями являются зуд во рту и горле, а также в области глаз. Возможно затруднение глотания, головокружение, обморок, отек век, лица, губ и языка.
Возможные осложнения
Опасность заключается в том, что данное состояние постепенно усугубляется, если время не принять никаких мер:
1. Сначала на фоне сенсибилизации организм развивается дерматит.
2. Потом происходит поражение респираторной системы в виде атопического насморка.
3. Если антиген не исключить, то манифестирует бронхиальная астма.
Самое опасное осложнение — анафилактический шок. Развивается стремительно — через 1-3 минуты после контакта с антигеном. Характеризуется бронхоспазмом, отеком гортани и коллапсом, которые могут привести к летальному исходу, если вовремя не начать лечение.

Диагностика пищевой аллергии у детей
Во многих случаях люди путают специфическую реакцию организма с индивидуальной непереносимостью. Некоторое сходство между ними определенно имеется, но речь идет о разных патологиях. Чрезмерная чувствительность появляется после еды в качестве ответа организма, в то время как при непереносимости защитные функции не вмешивается. Основными причинами непереносимости обычно являются нарушения метаболизма определенных веществ.
При появлении признаков повышенной чувствительности нужно незамедлительно обратиться к врачу. Специалист соберет подробную историю болезни, чтобы попытаться установить, какие факторы «опасны» и установить временную связь между приемом пищи и появлением признаков.
Кожные тесты в некоторых случаях позволяют диагностировать специфическую реакцию. Положительный результат не обязательно означает, что присутствует чувствительность, но отрицательный результат указывает на то, что пациент вряд ли будет восприимчив к такой еде. После получения положительного кожного теста аллергологу может потребоваться провести пероральный контроль, чтобы установить окончательный диагноз.
Лечение пищевой аллергии
В настоящее время единственным средством против негативного воздействия провоцирующего фактора является исключение опасного вещества из рациона. Эта рекомендация кажется простой, но далекой от реальности. Правильная диета предполагает ведение постоянного наблюдения для исключения воздействия присутствующих и скрытых антигенов, которые появляются в обработанной пище. Рекомендуется изучать состав, когда блюда приготовлены вне дома, чтобы избежать случайных контактов с антигенами. Исключить контакт удается, к сожалению, не всем.
В последние десятилетия начинают разрабатываться специальные методы лечения, направленные на изменение ответа иммунитета и приобретение пероральной толерантности. Эти методы известны под названием пероральной десенсибилизации или противоаллергических вакцин, которые могут быть многообещающими для специфической реакции на молоко, арахис и яйца. Чтобы получить индивидуальные рекомендации по лечению обращайтесь к педиатру или аллергологу.
Меры профилактики
Полное выздоровление возможно только при раннем выявлении факторов и исключении их из рациона. При соблюдении рекомендаций по питанию удается предотвратить рецидивы заболевания. У части детей отмечается спонтанное выздоровление по мере увеличения оральной толерантности. Многие «перерастают» заболевание, но рассчитывать на это не стоит.

Лечение пищевой аллергии у детей в клинике «РебенОК»
В нашем медицинском центре работают опытнее специалисты из области аллергологии. Благодаря современному оснащению клиники, мы проводим комплексную диагностику, определяя истинную причину. Уже после первого визита в медицинский центр заметен результат.
Для беседы со специалистом можно явиться в клинику, воспользоваться online-консультацией или вызвать врача на дом. Аллерголог расскажет, чем лечить аллергию на еду у ребенка и даст рекомендации по профилактике развития осложнений.
Литература:
Хакимва Р.Ф. К вопросу о пищевой аллергии у детей. 2009 г. [Электронный ресурс]
Баранов А.А., Намазова-Баранова Л.С., Хаитов Р.М. Пищевая аллергия у детей. Клинические рекомендации. 2016 г. [Электронный ресурс]
Источник
Клинические проявления пищевой аллергии у детей
На протяжении столетий реакциям на пищевые продукты уделяли внимание как врачи, так и их пациенты. Первые указания на необычные реакции на пищу известны еще со времен Гиппократа (460-370 гг. до н.э.), который описал побочные реакции на пищевые продукты в виде желудочно-кишечных и кожных симптомов у больных на прием коровьего молока. Анафилактические реакции на яйцо и рыбу впервые были описаны в XVI-XVII вв. В XX в. произошел качественный перелом в составе пищевого рациона, потребляемого обычным человеком и, соответственно, «необычные» реакции на продукты стали повсеместны. Это послужило мощным толчком к изучению пищевой аллергии. Многообразие клинических проявлений, а также возможности безграничной интерпретации в значительной степени определяют сложности в диагностике и лечении пищевой аллергии.
Пищевая аллергия является одной из форм пищевой непереносимости, под последней понимают воспроизводимую патологическую реакцию на пищевые продукты. Классификация пищевой непереносимости основана на выделении иммунных и неиммунных форм. Пищевой аллергией называют иммунологически опосредованную непереносимость пищевых продуктов.
Следует заметить, что зачастую происходит гипердиагностика пищевой аллергии. Поэтому данные о распространенности пищевой аллергии весьма разнообразны. Так, по данным ряда исследователей, не менее 20-30% населения убеждено, что они страдают пищевой аллергией. Тогда как распространенность доказанной пищевой аллергии в развитых странах среди детей первого года жизни составляет 6-8%, а в подростковом возрасте — 2-4%. Столь значимые различия в оценке распространенности пищевой аллергии могут являться следствием множества разнообразных жалоб, которые интерпретируются как проявление пищевой аллергии. К сожалению, явно завышенные данные о распространенности пищевой аллергии представляются и некоторыми специалистами, что объясняется, прежде всего, отсутствием в исследованиях провокационного тестирования и интерпретацией наличия сенсибилизации как свидетельства пищевой аллергии. Таким образом, понятие пищевой непереносимости значительно шире, чем пищевой аллергии. Так, пищевая непереносимость может быть следствием химических свойств пищевых продуктов (например, головная боль от тирамина в старых сырах, тремор от кофеина в кофе), результатом токсической реакции при употреблении большого количества определенного продукта и т.д. Нередко за пищевую аллергию принимается ферментная недостаточность (лактазная) или идиосинкразия. При этом надо отметить, что возможно сочетание ферментной недостаточности и пищевой аллергии.
Удельная значимость пищевой аллергии различна при конкретных нозологических формах. Так, среди детей со среднетяжелым и тяжелым атопическим дерматитом (АД) распространенность пищевой аллергии составляет 37-50%, острой крапивницей — 50-90%, хронической крапивницей — 2-5%, бронхиальной астмой/аллергическим ринитом — 5%. Существует ряд заболеваний, при которых роль пищевой аллергии подозревается и обсуждается рядом авторов. В частности, это относится к синдрому хронической усталости, синдрому раздраженного кишечника, мигрени, нейропатиям, серозному отиту, васкулитам, артритам и т.д. Вместе с тем при этих состояниях значение пищевой аллергии не доказано, и в настоящее время не представляется целесообразным проведение диагностических мероприятий по выявлению гиперчувствительности к пищевым аллергенам у данных категорий больных.
В зависимости от «шокового» органа пищевая аллергия может манифестировать различными заболеваниями (табл.).
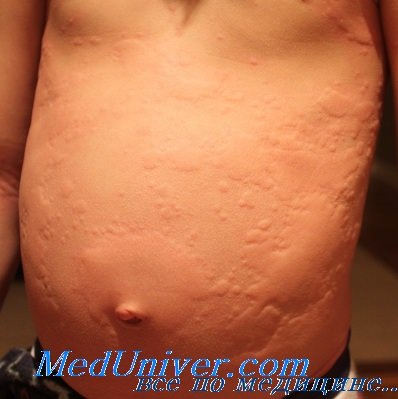
Крапивница — заболевание, проявляющееся преходящими высыпаниями, морфологическим элементом которых является волдырь — четко ограниченный участок отека дермы. Цвет волдырей варьирует от светло-розового до ярко-красного, размеры от 1-2 мм до нескольких сантиметров. Это четко локализованный участок отека дермы и подкожной клетчатки. Высыпания обычно исчезают в течение 24 час., и после них не остается следов.
Ангиоотек (отек Квинке) — четко локализованный участок отека дермы и подкожной клетчатки. Высыпания обычно исчезают в течение 24 час., и после них не остается следов.
В подавляющем большинстве случаев причиной острой крапивницы/ангиоотека у детей раннего возраста являются пищевые продукты (молоко, рыба, крабы, бобовые, орехи, арахис, яйцо и т.д.). Различные фрукты и овощи могут также являться причиной крапивницы. Известен ряд продуктов (яйца, рыба, коровье молоко и т.д.), которые при контакте с неповрежденной кожей у сенсибилизированных пациентов вызывают крапивницу. Достаточно часто встречается контактная гиперчувствительность к коровьему молоку, в частности к белкам — лактоглобулину и казеину, проявляющаяся в виде рецидивирующей крапивницы. Дифференциальный диагноз кожных реакций, индуцированных локальным контактом или системной абсорбцией, особенно сложен у детей раннего возраста, которые контактируют с пищевыми продуктами различными участками тела.
Хроническая крапивница у детей редко связана с пищевой гиперчувствительностью, вместе с тем у детей, страдающих и другими аллергическими заболеваниями, желательно проводить аллергодиагностику.
Атопический дерматит (АД) является широко распространенным заболеванием у детей, патогенетическую основу клинических проявлений которого составляет хроническое аллергическое воспаление кожи, обусловленное воздействием на сенсибилизированный организм ребенка различных аллергенов.
АД характеризуется множеством клинических проявлений, которые имеют место только у части больных. Ключевым признаком АД является зуд. Вместе с тем описать клиническую картину АД достаточно трудно. Прежде всего это связано с возможностью различной локализации поражения кожи (флексорная, экстензорная поверхность, генерализованные формы).
Клинические проявления АД и их локализация существенно зависят от возраста больных, что является основным характерным и отличительным признаком этого дерматоза, не свойственным другим экзематозным и лихеноидным заболеваниям кожи. Более чем у 2/3 больных АД начинается на 1-м году жизни, а приблизительно у 85% развивается до 5-летнего возраста. У детей до 2-3-летнего возраста АД наиболее часто проявляется гиперемией, микровезикулами на гиперемированной и отечной коже. Поражаются отдельные участки тела: лицо, за исключением носогубного треугольника, наружная поверхность верхних и нижних конечностей, локтевые и подколенные ямки, запястья и область голеностопных суставов, ягодицы. Ребенка беспокоит сильный зуд кожи.
У детей 3-12 лет АД проявляется покраснением и отеком кожи, ее утолщением и усилением кожного рисунка, трещинами, эрозиями, геморрагическими корочками, мелкопластинчатым и отрубевидным шелушением. Преимущественная локализация — на сгибательных поверхностях конечностей, шее, запястьях. У подростков проявлениями АД являются лихеноидные крупные, слегка блестящие папулы, множественные экскориации и геморрагические корочки, локализующиеся на лице, шее, локтевых сгибах, вокруг запястий и на тыльных поверхностях кистей.
Доказательная оценка эффективности диетотерапии при АД получена в результате 14 клинических исследований за период с 1975 по 2003 г. В исследование были включены 823 ребенка в возрасте до 18 лет. У 137 детей проявления атопического дерматита были тяжелыми, у 142 — рефрактерного характера. Для 544 детей тяжесть и характер проявлений не были конкретизированы. Диетотерапия была признана эффективной в 13 из 14 исследований, причем наиболее эффективной — у детей первого года жизни. Для детей с тяжелыми или рефрактерными проявлениями АД диетотерапия была эффективной в 52-80% случаев.
Можно выделить три типа течения АД. При первом заболевание возникает в первые три месяца жизни и после двух лет заканчивается выздоровлением (7,4%). При втором типе (31,4%) после двух лет манифестации заболевания наступает ремиссия продолжительностью от 6 месяцев до 3 лет. В дальнейшем процесс принимает рецидивирующий характер. Для третьего типа (61,2%) характерно непрерывно рецидивирующее течение болезни.
Герпетиформный дерматит — заболевание, манифестирующее зудящей сыпью, обычно распространяемой на экстензорных поверхностях конечностей и ягодицах. Высыпания могут быть представлены уртикариями, везикулами, папулами, а в области ладоней и подошв возможно развитие геморрагических элементов. Наиболее часто заболевание встречается у детей в возрасте 2-7 лет. Герпетиформный дерматит связан с целиакией и гиперчувствительностью к глютену. Так, в 75-90% случаев выявляется целиакия, у остальных пациентов глютензависимая гиперчувствительность является субклинической и проявляется при массивном воздействии глютена. Необходимо подчеркнуть, что при использовании диеты с элиминацией глютена положительная динамика со стороны кожных покровов возникает в более поздние сроки по сравнению с нормализацией функционирования кишечника.
Поражения желудочно-кишечного тракта (ЖКТ) занимают второе место среди патологии, которая связана с пищевой аллергией. Клинические проявления заболеваний ЖКТ обычно встречаются в комплексе с поражением кожи и манифестируют в виде различных симптомов (рвота, тошнота, боль, диарея). К реакциям на пищевые продукты относятся: целиакия и индуцированные пищевыми белками энтероколит, проктит, проктоколит, энтеропатия. Реакции немедленной гиперчувствительности в ЖКТ могут проявляться в любом возрасте и развиваются от нескольких минут до двух часов после употребления продукта. Временные рамки являются ключевыми для диагностики. К наиболее выраженным симптомам относятся: рвота, тошнота, колики, абдоминальные боли, диарея. Характерным представляется сочетание кожных и желудочно-кишечных симптомов, связанных с атопической гиперчувствительностью.
Рвота — наиболее яркое проявление, но она может быть менее выражена при длительной экспозиции аллергена. В этом случае ведущими симптомами являются: потеря аппетита, снижение веса, абдоминальные боли. Необходимо отметить синдром, включающий в себя сочетание запора и сенсибилизации к коровьему молоку. Запоры уменьшаются после отмены молочных продуктов.
Достаточно часто аллергия к белкам коровьего молока сочетается с лактазной недостаточностью, что приводит к сложностям в дифференциальной диагностике и лечении.
Оральным аллергическим синдромом могут страдать как дети, так и взрослые. У детей заболевание преимущественно ассоциировано с аллергенами куриного яйца, рыбы, орехов, бобовых. У взрослых наряду с перечисленными продуктами значение приобретают овощи и фрукты. Симптомы ограничены поражением орофарингеальной области и проявляются зудом, чувством дискомфорта, ангиоотеком губ, языка, неба, которые, как правило, возникают в течение нескольких минут после контакта с соответствующими продуктами и обычно недлительны.
Симптомы энтероколита, индуцированного пищевыми белками, включают рвоту и профузную диарею с развитием тяжелого шокоподобного состояния. Они проявляются в течение 1-10 час. после употребления соответствующего продукта и исчезают в течение 72 час. после элиминации аллергена. Наиболее частыми продуктами, вызывающими энтероколит у детей первого года жизни являются коровье молоко и соя, в то время как у детей старшего возраста — яйцо, пшеница, рис, кукуруза, горох.
Пищевая аллергия является одной из причин ректальных кровотечений у детей раннего возраста. Проктит, индуцированный пищевыми белками, обнаруживается у детей первых месяцев жизни и проявляется появлением примеси крови в кале на фоне хорошего самочувствия. Средний возраст детей, которым выставляется диагноз, приблизительно 60 дней, однако обычно кровотечение наблюдается в течение нескольких недель до установления правильного диагноза. Наиболее частыми триггерами являются смеси на основе сои и коровьего молока, при этом синдром может развиться и у детей, находящихся исключительно на грудном вскармливании. Элиминация из диеты сои и коровьего молока приводит к исчезновению явного кровотечения в течение 72 час. Длительность скрытого кровотечения неизвестна. В случае развития заболевания на фоне гидролизованных смесей возможен терапевтический эффект при использовании аминокислотных смесей.
Энтеропатия, индуцированная пищевыми белками, проявляется у детей раннего возраста и заключается в диарее, рвоте и недостаточном наборе веса. Гиперчувствительность к молоку встречается наиболее часто, но может сочетаться с сенсибилизацией к сое, яйцу, пшенице и другим продуктам. Следует отметить, что большинство больных становятся толерантными к молоку при достижении 1-3-летнего возраста, имеются лишь отдельные сообщения о наличие данного заболевания у детей более старшего возраста.
Целиакия представляет собой энтеропатию, индуцированную пищевым белком — глиадином, который содержится в пшенице, овсе, рисе, ячмене. Диагноз документируется типичными гистологическими находками, которые нивелируются при элиминации глиадина из диеты. Клинические симптомы включают в себя потерю веса, хроническую диарею, стеаторею, полифекалию, псевдоасцит, прогрессирующее истощение и задержку роста, симптомы витаминной и минеральной недостаточности и т.д. Возможно развитие оральных язв.
Эозинофильный гастроэнтерит может поражать больных всех возрастов и проявляется во множестве симптомов: абдоминальные боли, диарея, потеря веса, мелена и т.д. В биоптате слизистой желудка и кишечника выявляется эозинофильная инфильтрация, возможна также эозинофилия в периферической крови. Необходимо помнить, что и при ряде других поражений эозинофилы могут быть обнаружены в слизистой ЖКТ (паразитарные инфекции, воспалительные заболевания кишечника). Диагноз эозинофильного гастроэнтерита устанавливается только после исключения других заболеваний.
Симптомы эозинофильного эзофагита аналогичны манифестациям гастроэзофагеального рефлюкса, но не отвечают на антирефлюксную терапию. Рвота и абдоминальные боли являются наиболее частыми симптомами заболевания. Кроме того, возможны анемия, вследствие скрытого кровотечения, потеря веса, ахалазия, дисфагия, аллергические симптомы, стриктуры проксимального отдела пищевода.
Заболевания органов дыхания выявляются значительно реже по сравнению с болезнями кожи и ЖКТ. Наиболее частой патологией органов дыхания при пищевой аллергии являются бронхиальная астма и аллергический ринит. Изолированные назальные и бронхиальные реакции на пищевые продукты встречаются достаточно редко, более характерно их сочетание с атопическим поражением кожи и ЖКТ. Приступы бронхиальной астмы могут появляться при прямой ингаляции аэрозоля, содержащего пищевые аллергены, и обычно происходят у больных с гиперчувствительностью к аллергенам рыбы, морепродуктов, яйца при условиях приготовления продуктов в ограниченном пространстве. Среди широкого спектра пищевых продуктов, способных индуцировать бронхоспазм, особое внимание уделяется арахису, лесному ореху.
В 1960 г. D.C. Heiner и J.W. Sears сообщили о синдроме у детей раннего возраста, который включает в себя эпизоды пневмонии, сопровождающиеся легочными инфильтратами, гемосидерозом, желудочно-кишечным кровотечением, железодефицитной анемией и астеническим синдромом. Симптомы заболевания (в настоящее время наиболее распространенный термин — синдром Гейнера), как правило, появляются в возрасте от 1 до 9 месяцев и наиболее часто представлены кашлем, свистящим дыханием, кровохарканьем, затруднением носового дыхания, рецидивирующими отитами, лихорадкой, анорексией, болями в животе, диареей, наличием крови в стуле. При рентгенографическом исследовании выявляются инфильтраты в легочной ткани. У некоторых больных отмечена лимфоидная гипертрофия, проявляющаяся спленомегалией, гипертрофией аденоидов или миндалин. Характерной особенностью этих больных является повышенный титр преципитиновых антител к белкам коровьего молока. В некоторых случаях подтверждается легочный гемосидероз легких при обнаружении сидерофагов в бронхоальвеолярном секрете или биоптате легких. Иногда у больных выявляются эозинофилия, анемия, повышение уровня сывороточных иммуноглобулинов А, М, G.
Это редкое заболевание наиболее часто связывают с гиперчувствительностью к белкам коровьего молока, однако описаны случаи возникновения синдрома Гейнера на употребление в пищу сои, яйца, свинины. После исключения из питания молока отмечается значительное улучшение состояния и исчезновение симптомов и инфильтрата в течение недели, при этом улучшение состояния настолько выражено, что большинство больных отказываются от проведения провокационной пробы. У больных, у которых проводился провокационный тест, симптомы заболевания появлялись вновь. Описан случай, когда после двухлетнего исключения молочных продуктов симптомы заболевания появились через 2 месяца после начала употребления молока.
Синдром Гейнера стоит предположить у ребенка с необъяснимым легочным инфильтратом, имеющего в анамнезе аллергическую реакцию, с повышенным уровнем преципитинов к белкам коровьего молока, а также при исчезновении симптомов при элиминации коровьего молока.
Анафилаксия — системная острая аллергическая реакция немедленного типа, которая развивается в сенсибилизированном организме после повторного контакта аллергена, в частности пищевого с IgE-антителами, образовавшимися после предыдущего попадания аллергена в организм, и имеет тяжелые проявления пищевой аллергии. Наиболее часто анафилаксию связывают с употреблением куриного яйца, коровьего молока, арахиса, сои, рыбы, морепродуктов (моллюски, крабы, лобстеры, устрицы), различных орехов (лесной, грецкий, кешью, фисташки, миндаль). Пищевая аллергия является наиболее частой причиной анафилаксии, требующей реанимационных мероприятий, составляя приблизительно одну треть или четверть всех случаев. Анафилаксия — жизнеугрожающий клинический синдром. В США пищевые продукты вызывают анафилаксию со смертельным исходом приблизительно у 100 человек в год. В последние десятилетия отмечается рост распространенности пищевой анафилаксии, что предположительно обусловлено увеличением чувствительности к пыльце, латексу, фруктам, орехам, овощам, «скрытым» аллергенам, повсеместным употреблением экзотических продуктов, пакетированных продуктов, в состав которых часто входят компоненты, о которых ничего не сообщается.
Клинические проявления анафилаксии, вызванной пищевыми продуктами, включают отек гортани, крапивницу, ангиоотек, стридор, бронхообструкцию, одышку, рвоту, абдоминальные боли, гипотензию, загрудинные боли, сердечную аритмию и т.д. Приблизительно треть больных с анафилаксией к пищевым продуктам имеют двухфазную реакцию, ?