Пищевая аллергия у детей
Содержание статьи
Пищевая аллергия у детей — это специфические иммунологические реакции и клинические симптомы, возникающие при попадании аллергенов из еды либо при перекрестных воздействиях. Заболевание проявляется дерматологическими (сыпью, кожным зудом), респираторными (заложенностью носа, насморком, чиханием) и гастроинтестинальными признаками (болями в животе, тошнотой и рвотой, неустойчивостью стула). Для диагностики используют кожные прик-тесты, клинические и иммунологические исследования крови, провокационные тесты. Для лечения пищевой аллергии у детей назначают элиминационные диеты, медикаментозную терапию.
Общие сведения
Пищевая аллергия — одна из самых распространенных проблем педиатрии, которая, по разным данным, выявляется у 8-30% детей. Наиболее часто болезнь диагностируется в младенческом и раннем детском возрасте и в промежутке 7-10 лет. Реже всего проблема встречается в 3-7 лет. Мальчики и девочки одинаково восприимчивы к влиянию пищевых аллергенов. Изменение характера питания и появление большего количества экзогенных антигенов, попадающих в организм, обуславливает дальнейшее повышение заболеваемости пищевой аллергией.
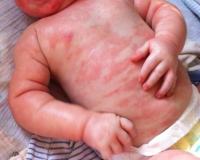
Пищевая аллергия у детей
Причины
Этиологические факторы заболевания — это различные компоненты питания, к которым организм вырабатывает антитела. Существует явление перекрестной аллергии, когда наличие сенсибилизации к пыльце растений или шерсти животных сопровождается непереносимостью определенной пищи. Для развития патологии также должны присутствовать предрасполагающие факторы:
- Генетические предпосылки. Установлено, что более 50% больных с пищевой аллергией имеют наследственную предрасположенность к атопическим заболеваниям. Это контролируется 4-мя группами генов, которые передаются независимо друг от друга, поэтому у ребенка может быть абсолютно любая их комбинация.
- Антенатальные воздействия. Сюда относят экстрагенитальные болезни женщины и патологии течения беременности, которые негативно влияют на плод. Весомый фактор риска — наличие у беременной вредных привычек. Нерациональное питание будущей матери и употребление большого числа аллергизирующих продуктов также повышают вероятность заболевания у ребенка.
- Постнатальные факторы. К ним принадлежат патологические роды, которые снижают адаптационные возможности организма и повышают риск сенсибилизации от матери. Пищевая аллергия чаще возникает у детей, которые находились на искусственном вскармливании или начали слишком рано (до 6 месяцев) получать прикорм.
- Функциональные нарушения. В раннем возрасте у детей недостаточно развита система ферментов пищеварения, которые расщепляют белковые антигены и предотвращают их попадание в организм. Местный кишечный иммунитет также неактивен, что усиливает вероятность проникновения аллергена.
Патогенез
Наиболее частые аллергены для детей — коровье молоко, яйца, орехи, соя, пшеница, рыба. Основные патогенные компоненты такой пищи — водорастворимые гликолипиды. Это небольшие молекулы, которые устойчивы к действию термической обработки, влиянию пищеварительных ферментов. Поэтому они поступают в детский организм в неизмененном виде, приводя к специфическим иммунологическим реакциям.
Основной иммунологический механизм пищевой аллергии — реагиновый тип повреждения тканей (I тип). Его суть заключается во взаимодействии аллергенов пищи с иммуноглобулинами, в результате чего активируются тучные клетки (базофилы). Они выделяют в окружающие ткани гистамин, другие биологически активные вещества, которые вызывают характерные симптомы. Реже встречаются реакции замедленной чувствительности (IV тип).
Сенсибилизация к аллергенам происходит как через оболочки ЖКТ, так и через слизистую респираторного тракта. В первом случае происходит нарушение естественного защитного барьера кишечника, вследствие чего чужеродные белки попадают в кровь. Ингаляционные аллергены преимущественно являются пыльцой растений. Они стимулируют образование IgE, которые могут реагировать с некоторыми веществами из продуктов питания, вызывая перекрестную пищевую аллергию.

Пищевая аллергия у детей
Классификация
По количеству продуктов, провоцирующих нежелательные симптомы, выделяют моновалентную сенсибилизацию, которая составляет всего 20-30% и поливалентную пищевую аллергию. В 79% случаев заболевание сочетается с чувствительностью к другим типам аллергенных веществ (пыль, пыльца растений, медикаменты). По патогенезу выделяют IgE-зависимую и IgE-независимую форму. В дополнение к этим классификациям педиатры подразделяют болезнь на 3 типа:
- Тип А — аллергия у новорожденных и детей раннего возраста, которая связана с нарушениями барьерной функции пищеварительного тракта и отсутствием оральной толерантности.
- Тип B — патология младших школьников и подростков, когда сенсибилизация преимущественно происходит через респираторный тракт, а пищевая аллергия развивается по перекрестному механизму.
- Тип С — редкий вид, который диагностируется у подростков (чаще — девушек) без предрасположенности к атопии или других факторов риска.
Симптомы
Все проявления пищевой аллергии у детей делятся на типичные и атипичные. К первым относят поражения дыхательной системы и кожи (встречаются чаще), пищеварительной системы (наблюдаются реже). Этим течение болезни отличается от взрослых, у которых обычно поражается ЖКТ. Атипичные признаки включают симптомы со стороны мочевыделительной, сердечно-сосудистой, нервной и костно-мышечной системы.
Первым признаком аллергии на продукты питания, как правило, служат патологические изменения кожи. Высыпания имеют вид плоских красных пятен или папул, возвышающихся над кожным покровом. Сыпь зачастую сопровождается шелушениями и мучительным зудом. Поражения в основном расположены на лице и шее, в зоне локтевых сгибов, предплечий и кистей. При повторных эпизодах пищевой сенсибилизации высыпания локализуются на этих же местах.
Респираторные проявления протекают с вовлечением верхних дыхательных путей. У детей возникает заложенность носа, многократное чихание, обильные водянистые выделения. Реже беспокоят першение в горле и покашливание. Подобные симптомы характерны для грудничков и детей до трехлетнего возраста. У дошкольников и младших школьников превалирует поражение бронхолегочной системы — приступы одышки, удушья.
Аллергическое воспаление ЖКТ отличается полиморфизмом симптоматики. У младенцев отмечаются частые срыгивания, рвота, кишечные колики и метеоризм. Для энтероколита характерен жидкий стул со слизью и примесями крови. В старшем возрасте пищевая аллергия протекает по типу гастродуоденита — ребенок жалуется на боли и рези в области желудка, тошноту и тяжесть в брюшной полости после еды, неустойчивость стула.
Скорость развития клинической картины определяется разновидностью иммунологических реакций. При I типе патологические симптомы выявляются сразу или через один-два часа после употребления запрещенного продукта, а при IV типе от приема пищи до аллергических проявлений может пройти до 2 суток, что затрудняет постановку диагноза и откладывает начало лечения. Продолжительность симптоматики — от 1-2 до 10 дней, что обусловлено степенью тяжести болезни, количеством съеденного аллергена.
Осложнения
Опасность пищевой аллергии заключается в том, что без лечения она является первой ступенькой в так называемом «аллергическом марше». Сначала на фоне сенсибилизации к продуктам у ребенка развивается атопический дерматит, после чего заболевание переходит на следующую ступень — поражение органов дыхания в форме аллергического ринита. При отсутствии лечения «марш» достигает третьей ступени, когда манифестирует бронхиальная астма.
Длительно недиагностированная патология сопровождается аллергическим поражением суставов и повышает риск ревматоидного артрита. Самое тяжелое проявление пищевой аллергии — анафилактический шок. Состояние более характерно для новорожденных, младенцев. Симптоматика появляется в течение 1-3 минут после контакта с аллергеном. Начинаются бронхоспазм, отек гортани, коллапс, которые без во время начатого лечения приводят к летальному исходу.
Диагностика
Своевременное обнаружение пищевой аллергии для подбора лечения представляет проблему в детской аллергологии-иммунологии, что обусловлено разнообразием иммунологических механизмов и высокой частотой перекрестных реакций. Диагностический поиск начинается с опроса родителей и ребенка: как давно начались симптомы, с чем связывается их появление, есть ли в семье факторы риска. Для установления факта пищевой аллергии проводятся лабораторные исследования:
- Кожные пробы. Простое и безопасное исследование, которое выявляет сенсибилизацию к основным видам аллергенов. Выполняется в любом возрасте, но у пациентов до 2-х лет врач может получить искаженные результаты в связи с недоразвитием реактивности кожи. Наличие и степень реакции оценивают по размеру покраснения и отека после постановки прик-теста.
- Гемограмма. Чтобы обнаружить патологию, ребенку выполняют провокационный тест: дают аллергенный продукт и сразу же назначает анализ крови. Если есть гиперчувствительность, в результатах будет снижение уровня лейкоцитов (более, чем на 1000) и тромбоцитов (на 20% и более), а уровень эозинофилов возрастет.
- Иммунологические методы. В клинической аллергологии большое значение имеет диагностика уровня общего IgE и специфических IgE-антител. Исследование имеет точность более 95% и является решающим в постановке диагноза пищевой аллергии, особенно если сомнительны результаты других тестов.
В диагностическом поиске используют элиминационный метод: из пищевого рациона исключают определенные продукты, способные вызвать аллергию, и наблюдают за самочувствием ребенка. Если патология присутствует, соблюдение диеты без какого-либо лечения приводит к улучшению состояния. По показаниям врач рекомендует консультацию смежных специалистов — детского гастроэнтеролога, пульмонолога, дерматолога. Специалисты могут предложить дополнительные лабораторные и инструментальные исследования.

Кожные пробы
Лечение пищевой аллергии у детей
Диетотерапия
Основу лечения составляют специальные элиминационные диеты. Они предназначены для контроля симптомов аллергии, предотвращения осложнений и стабилизации состояния. Рацион подбирается исходя из возраста больного, степени тяжести заболевания и количества запрещенных продуктов. В современной педиатрии выделяют 2 основных типа диетотерапии для лечения у детей пищевой аллергии:
- Неспецифическая гипоаллергенная диета. В этом случае все продукты разделяют на три группы по степени аллергенности (высокая, средняя и низкая). Из питания полностью исключают еду из первой категории (яйца, коровье молоко, цитрусовые и т. д.) и ограничивают количество продуктов со средней степенью аллергизирующей активности.
- Индивидуальная элиминационная диета. Меню подбирают после полной диагностики и выявления продуктов, при употреблении которых у ребенка начинаются неприятные симптомы. Основные типы рационов: безмолочный, с исключением яиц, с отказом от злаков. Возможны и другие варианты питания, особенно при поливалентной пищевой аллергии.
Назначение диетотерапии у детей включает 3 последовательных этапа: подбор питания, что занимает 3-10 дней, период строгого соблюдения ограничений, этап расширения рациона, который проводится в среднем через 12-18 месяцев. Такой подход современных протоколов лечения показывает высокую эффективность: у 43% пациентов клинические проявления пищевой аллергии исчезают на 5-7 день, у 11% — через 2 недели, у 23% — спустя 1 месяц от начала терапии.
Подбор диеты у детей грудного возраста имеет свои особенности. Учитывая, что самая частая причина пищевой аллергии в этот период — белки коровьего молока, малышу требуется перевод на лечебные смеси. Специализированное детское питание содержит гидролизаты протеинов, которые не имеют аллергизирующих свойств. Недостатком смесей является их горький вкус, из-за чего иногда приходится переходить на составы с соевыми белками.
Консервативная терапия
Помимо диетотерапии, схемы лечения пищевых аллергий включают медикаменты. Основная группа препаратов, разрешенная к применению у детей, — антигистаминные средства. Они назначаются в период обострения болезни, чтобы быстро убрать аллергическое воспаление и улучшить состояние пациента. При среднетяжелом течении показаны препараты в пероральной форме выпуска, а на пике обострения для лечения используют средства первого поколения в виде парентеральных растворов.
Еще одна категория медикаментов — энтеросорбенты. Они эффективно связывают избыток пищевых белковых аллергенов в ЖКТ и выводят их из организма, уменьшая степень интоксикации. При тяжелых формах пищевых аллергий и развитии «марша» в схемы лечения включаются топические и системные глюкокортикоиды, стабилизаторы мембран тучных клеток, антилейкотриеновые препараты.
Прогноз и профилактика
При раннем выявлении аллергизирующих факторов и их исключении из рациона происходит полное выздоровление. Соблюдение рекомендаций по питанию позволяет предотвратить рецидивы заболевания. По мере того как увеличивается оральная толерантность, у части детей наступает спонтанное выздоровление, что подтверждается данными статистики: среди взрослых истинными формами пищевой аллергии страдает только 1-3% (в сравнении с 8-30% у детей).
Чтобы снизить риск аллергических проявлений у детей, необходимо максимально ограничить влияние аллергенов на организм. Профилактика состоит из двух этапов:
- Антенатальный этап. Включает рациональное питание беременной, назначение элиминационных диет женщинам, которые имеют отягощенный аллергологический анамнез.
- Постнатальный этап. Предполагает исключительно грудное вскармливание до 6-месячного возраста, что дает ребенку антигенную защиту, а также основанное на принципах доказательной медицины введение прикорма, при необходимости — молочных смесей.
Источник
Лучшие антигистаминные средства для детей — Семейная клиника ОПОРА г. Екатеринбург
Главная » Средства от аллергии »
Многие дети часто сталкиваются с такой проблемой, как аллергия. Это усиленная реакция организма на контакт с чужеродными агентами. В роли последних выступают пыльца растений, продукты питания, медикаменты, пыль, пищевые добавки, гели и средства бытовой химии, шерсть животных, споры грибков, продукты жизнедеятельности клещей и насекомых. Антигистаминные препараты для детей позволяют уменьшить симптомы заболевания.

Что такое антигистаминные препараты
Антигистаминными препаратами называют лекарства, блокирующие рецепторы к гистамину (h2-рецепторы) и уменьшающие проявления аллергических реакций: зуд, отечность тканей, воспаление, сыпь.
Гистамин – это нейромедиатор, который синтезируется тучными клетками. Он отвечает за бронхоспазм, отек слизистой носа, повышение сосудистой проницаемости, снижение артериального давления и работу гладкой мускулатуры. Блокаторы h2-гистаминовых рецепторов подавляют его эффекты.
Показания к применению
Показаниями к назначению ребенку антигистаминных (противоаллергических) средств являются:
- Сезонный аллергический ринит (воспаление слизистой носа). Чаще развивается при контакте с пыльцой. Обострения наблюдаются в период цветения растений (весной и летом). Заболевание проявляется зудом, приступами чихания, заложенностью носа, затруднением дыхания, водянистым насморком, слезотечением и снижением обоняния.
- Круглогодичный аллергический ринит. Вызывается веществами, с которыми дети постоянно контактируют.
- Аллергический конъюнктивит (воспаление конъюнктивы глаз в ответ на контакт ребенка с аллергеном). Вызывается лекарствами, контактными линзами, пыльцой, пылью, парфюмерными средствами, пухом, аэрозолями, продуктами. Чаще всего поражаются оба глаза. Заболевание проявляется жжением, зудом, отечностью, слезотечением, светобоязнью и покраснением конъюнктивы.
- Поллиноз (сенная лихорадка). Аллергическое заболевание, развивающиеся при контакте с пыльцой растений. Симптомы включают зуд в носу, ушах, глазах и горле, слезотечение, чихание, светобоязнь, ринорею (обильные слизистые выделения), припухлость век, затруднение дыхания вплоть до удушья. В тяжелых случаях появляются сыпь, зуд в паху, сухой кашель и умеренное повышение температуры.
- Крапивница. Заболевание, проявляющееся волдырями на коже. В процесс могут вовлекаться кожа и слизистые оболочки. Возникает на продукты питания, переливание компонентов крови, иммунизацию, укусы насекомых. Крапивница часто развивается на фоне экссудативного диатеза. На коже появляются множественные розовые волдыри, напоминающие следы от ожога крапивой. Также больного беспокоят зуд и болезненность кожи.
- Отек Квинке. Острое аллергическое состояние, характеризующееся отеком кожи, слизистых и подкожной жировой клетчатки. Симптомами являются отек век, губ, языка, ушей и щек, одутловатость лица, лающий кашель, осиплость голоса, бледность кожи, затруднение дыхания, сужение глазных щелей. В процесс могут вовлекаться грудь, живот и гениталии.
- Псевдоаллергические реакции. Схожи по клинической картине с аллергией, но имеют другой патогенез.
- Атопический дерматит (воспаление кожи). Проявляется эритемой (красными пятнами), папулезной сыпью, припухлостью и шелушением кожи, эрозиями, корочками и утолщением кожи (в хроническую стадию).
- Кожный зуд.
- Нейродермит. Хроническое заболевание кожи, сопровождающееся зудом, папулезными высыпаниями, шелушением, сухостью, расчесами, мокнутием и трещинами.
- Зудящие дерматозы (псориаз, экзема).
- Аллергические реакции в ответ на укусы насекомых и паукообразных.
- Солнечные ожоги легкой степени (для антигистаминных гелей).
- Ветряная оспа (для Псило-Бальзама).
- Предупреждение аллергических реакций во время гипосенсибилизирующего лечения.
- Лекарственная и пищевая аллергии.
- Сывороточная болезнь. Аллергическая реакция, развивающаяся на белки, входящие в состав сывороток, вакцин, компонентов крови и лекарств. Проявляется локальной гиперемией кожи, зудом в месте укола, сыпью, лихорадкой, увеличением лимфатических узлов, признаками поражения суставов и нарушениями работы сердца.
- Бронхиальная астма (в комплексе с другими лекарствами). При астме используется Диазолин.
- Анафилактический шок. Самая опасна форма аллергической реакции, для которой характерны нарушение сознания, артериальная гипотензия, затруднение дыхания, крапивница, отек тканей, потливость, акроцианоз, расширение зрачков, нитевидный пульс. При шоке назначаются антигистаминные средства в форме раствора для инъекций.

Важно! Лекарства назначаются врачом-аллергологом с учетом возраста пациента и переносимости.
Виды антигистаминных препаратов
Выделяют блокаторы h2- и H2-гистаминовых рецепторов. Последние не применяются при аллергии, а назначаются при патологии органов ЖКТ (Ранитидин, Квамател, Фамотидин). Выпускают препараты в форме сиропов, таблеток, капель, эмульсий, гелей, драже и раствора для инъекций. Блокаторы h2-рецепторов делятся на 4 поколения.
Первого поколения
К препаратам первого поколения относятся:
- Димедрол. Действующим веществом является дифенгидрамин.
- Супрастин. Содержит хлоропирамина гидрохлорид.
- Тавегил. Активным веществом является клемастин.
- Диазолин. Содержит мебгидролин.
- Фенкарол. Действующим веществом является хифенадина гидрохлорид.
Данные лекарства были открыты еще давно. Их достоинствами являются быстрое действие, разнообразие лекарственных форм (выпускаются в виде сиропов, таблеток, драже и растворов), возможность применения при острых аллергических реакциях (благодаря инъекционной форме), наличие противорвотного эффекта (у Димедрола). Некоторые из них (Димедрол) назначаются совместно с Анальгином для снижения температуры.
К недостаткам препаратов первого поколения относятся:
- способность проникать через гематоэнцефалический барьер;
- наличие седативного эффекта;
- способность снижать скорость реакций и внимание (противопоказаны водителям);
- развитие привыкания (уменьшение эффекта лекарства при длительном лечении);
- недолгий эффект;
- несовместимость с алкоголем;
- большое количество побочных реакций.
Второго поколения
Ко второму поколению антигистаминных средств относятся Кларитин, Ломилан, Лордестин, Зиртек, Цетрин, Цетиризин и Зодак. Преимуществами этих лекарств являются:
- высокая селективность к рецепторам;
- отсутствие седативного эффекта;
- более длительное действие и меньшая частота побочных эффектов.
Большинство препаратов второго поколения не вызывают привыкания. Недостатком является то, что они могут быть опасны для человека в случае нарушения функций печени.

Третьего поколения
К третьему поколению относятся такие средства, как Гистафен, Левоцетиризин, Супрастинекс, Ксизал, Гленцет, Аллервэй, Фексофаст, Аллегра, Динокс, Фексадин, Бексист-Сановель, Дезлоратадин, Эриус и Дезал. Их токсичные продукты метаболизма не накапливаются в крови, снижая тем самым риск нежелательных последствий.
Их преимуществами являются:
- высокая эффективность;
- отсутствие седативного эффекта;
- быстрое и длительное действие;
- отсутствие отрицательного влияния на сердце;
- отсутствие надобности снижать дозу при дисфункции почек и печени.
Списки антигистаминных препаратов для купирования симптоматики
Не все блокаторы h2-рецепторов являются универсальными средствами и могут применяться при любых формах аллергии. Большинство препаратов назначаются при зуде, рините, сенной лихорадке и крапивнице.
При крапивнице
В рейтинг самых эффективных препаратов от зудящих высыпаний в виде волдырей входят:
- Супрастин и его аналоги (Хлоропирамин-Ферейн, Хлоропирамин). При легких формах крапивницы они принимаются внутрь в форме таблеток. Если же крапивница сопутствуют анафилактическому шоку или сочетается с отеком Квинке, то назначается раствор.
- Диазолин. Оказывает противозудное, противоаллергическое и противоэкссудативное действие.
- Димедрол в форме таблеток.
- Тавегил.
- Зодак. Применяется при хронической идиопатической крапивнице.
- Цетрин.
- Лордестин. Уменьшает или полностью устраняет сыпь на коже и зуд.
- Зиртек.
- Ломилан и другие препараты на основе лоратадина (Кларитин, Лоратадин, Лорагексал, Лоратадин-Акрихин).
- Левоцетиризин и его аналоги (Гленцет, Ксизал, Супрастинекс, Левоцетиризин-Тева, Аллервэй).
- Фексадин и его аналоги (Аллегра, Фексофаст, Динокс, Бексист-Сановель). Назначаются при хронической крапивнице в качестве симптоматических средств.
- Эриус и его аналоги (Блогир-З, Дезлоратадин, Элизей, Лордестин).
- Также при крапивнице используются местные (наружные) препараты в виде геля и эмульсии (Псило-Бальзам, Диметинден, Фенистил).При аллергическом дерматите

При развитии дерматита аллергической природы детям могут назначаться наружные и системные лекарства. Чаще всего назначаются Супрастин, Псило-Бальзам (при воспалении кожи на фоне контакта с растениями), Диазолин, Димедрол, Фенкарол, препараты на основе цетиризина (назначаются при зудящих дерматозах), лоратадина (показаны при кожных заболеваниях с зудом и сыпью), левоцетиризина.
Лекарства, в составе которых дезлоратадин или фексофенадин, при дерматите малоэффективны.
При пищевой аллергии
Если у ребенка имеются признаки пищевой аллергии, то показан Супрастин в форме таблеток. Он часто назначается в комплексе с энтеросорбентами (углем активированным, Полисорбом, Полифепаном). Может назначаться Фенистил в виде капель для приема внутрь.
При аллергическом конъюнктивите
При симптомах конъюнктивита аллергической природы (зуде, слезотечении, покраснении) детям назначаются лекарства на основе дезлоратадина (Эриус, Лордестин, Дезал), Гистафен, Супрастинекс, Ксизал, Ломилан, Кларитин, Лорагексал, Супрастин, Диазолин, Димедрол. Применяются эти препараты внутрь.
При аллергическом рините
Если у ребенка выявлен круглогодичный или сезонный аллергический насморк, то может использоваться любой препарат из группы блокаторов h2-гистаминовых рецепторов.
При поллинозе
В список лучших препаратов от сенной лихорадки (поллиноза, пыльцевой аллергии) входят Диазолин (драже), Димедрол (таблетки), Фенкарол (таблетки), Зиртек, Цетрин, Супрастинекс, Диметинден, Аллервэй, Гистафен и Ксизал. Они устраняют чихание, слизистые выделения из носа, снимают заложенность и признаки конъюнктивита.
Другие заболевания
Некоторые антигистаминные средства (Гистафен, Ксизал, Аллервэй, Супрастинекс, Гленцет, Цетрин, Зиртек, Фенкарол, Супрастин и Тавегил в форме раствора для инъекционного введения) являются препаратами неотложной помощи при ангионевротическом отеке. Диазолин в форме драже широко используется для лечения бронхиальной астмы у детей (это заболевание имеет аллергическую природу). Он уменьшает спазм бронхов, облегчая дыхание. Если ребенка укусило насекомое или паук, то могут использоваться такие препараты, как Супрастин, Ломилан, Псило-Бальзам и Фенистил.

Противоаллергические препараты для детей
При назначении антигистаминного препарата малышам врач в первую очередь должен учитывать возраст пациента. Большинство из них назначаются с 12 лет.
От 0 до 1 года
Для детей грудного возраста подходя такие средства, как Псило-Бальзам, Диазолин, Супрастин в форме раствора (за исключением новорожденных и недоношенных детей), Зиртек (капли, с 6 месяцев), Фенистил (с 1 месяца), Зодак в каплях (с 6 месяцев).
От 1 года до 6 лет
Детям от 1 до 6 лет можно использовать такие лекарства, как Элизей, Супрастин (таблетки с 3 лет), Фенкарол в таблетках по 10 и 25 мг (с 3 лет), Диазолин, Зиртек, Тавегил, Зодак, Ксизал в форме капель (с 2 лет).
От 6 до 12 лет
При лечении аллергии у детей с 6 до 12 лет предпочтение отдается Зодаку (таблетки), Цетрину (таблетки), Зиртеку (таблетки), Гленцету, Супрастинексу (таблетки), Ксизалу (таблетки).
С 12 лет и старше
Детям старше 12 лет могут назначаться Дезал и Лордестин (таблетки). Применение этих антигистаминных лекарств в более младшем возрасте опасно.
Препараты в какой форме лучше для ребенка
Каждая лекарственная форма имеет своим преимущества и недостатки. Возможно сочетание местных (наружных) средств в виде гелей и мазей с таблетками для приема внутрь.
Таблетки
Имеют следующие преимущества:
- удобны в применении;
- быстро действуют;
- хорошо всасываются в желудочно-кишечном тракте;
- оказывают системное действие (всасываются в общий кровоток и разносятся по организму);
- удобны в хранении.

Недостатком является то, что они могут оказывать отрицательное влияние на слизистую желудка, почки и печень, вызывать диспепсию. Таблетки неудобны в применении для маленьких детей (требуется их измельчать) и могут иметь неприятный привкус.
Капли
Подходят для лечения маленьких детей, оказывают системное действие и вызывают меньше нежелательных реакций.
Сиропы
Имеют приятный (сладковатый) вкус. Нередко вызывают аллергические реакции у гиперчувствительных детей из-за наличия в составе вспомогательных компонентов (ароматизаторов, отдушек).
Мази
Эффективны при кожных симптомах аллергии – сыпи, покраснении, зуде. Мази оказывают заживляющее действие и могут назначаться при ожогах и укусах насекомых. Они подходят для детей 5 лет и младше. Недостатками являются отсутствие системного действия (мази и гели неэффективны при ринитах, отеке Квинке, шоке, конъюнктивите, поллинозе) и необходимость многократного нанесения на кожу.
Противопоказания и побочные эффекты
Наиболее частыми противопоказаниями к назначению блокаторов h2-гистаминовых рецепторов являются:
- индивидуальная непереносимость;
- возраст пациента;
- гипертрофия простаты (для Диазолина);
- закрытоугольная глаукома;
- фенилкетонурия;
- беременность (у девушек-подростков);
- острые воспалительные заболевания органов ЖКТ;
- стеноз пилорического отдела желудка;
- аритмия;
- эпилепсия;
- непереносимость фруктозы (для сиропов);
- дефицит сахаразы (для сиропов);
- непереносимость галактозы;
- тяжелая почечная недостаточность;
- задержка мочи (для Зодака);
- одновременный прием ингибиторов МАО (для Тавегила);
- патологии нижних дыхательных путей, включая астму (для Фенистила и Тавегила).
При использовании антигистаминных препаратов возможны нежелательные эффекты в виде сонливости, снижения скорости психомоторных реакций (для лекарств первого поколения), неврологические нарушения (головокружение, головная боль, нарушение чувствительности в виде парестезий, тремор), нарушение кроветворения, диспепсия, сухость во рту, дизурия (нарушение мочеиспускания), кожные аллергические реакции, боль в мышцах, одышка, гепатит, увеличение массы тела, тахикардия и др.
Передозировка
Симптомы передозировки встречаются редко и выражены слабо. Возможно усиление нежелательных реакций. Помощь включает в себя отказ от лекарства или снижение дозы, промывание желудка, прием сорбентов и симптоматических средств.
Источник