Пищевая аллергия у новорожденного ребенка: как распознать и как лечить?
Содержание статьи
Аллергические реакции значительно снижают качество жизни даже у взрослых. Что же говорить о малышах, организм которых еще мало приспособлен к условиям окружающего мира. Иммунная система младенца только формируется, поэтому в первые месяцы аллергию может вызвать что угодно: и ткань постельного белья, и домашняя пыль, и даже присыпка, предназначенная специально для новорожденных. Но в большинстве случаев аллерген содержится в продуктах питания, такая аллергия у грудничка называется пищевой.
В статье ответим на вопросы: как проявляется пищевая аллергия у детей, чем опасна пищевая аллергия у ребенка и как лечить пищевую аллергию у грудничка?
Первые признаки пищевой аллергии у детей
Симптомы пищевой аллергии у грудничка разнообразны, именно этот факт затрудняет диагностику такого состояния. При этом распознать аллергическую реакцию необходимо в самые короткие сроки — чтобы устранить аллерген и успешно скорректировать состояние крохи.
О пищевой аллергии у грудничков могут говорить следующие признаки:
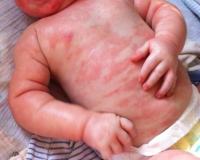
- Изменения кожных покровов . Малыша беспокоит сыпь и покраснения на теле, зуд и шелушение на шее и щечках, опрелости и потливость, образование чешуек и шелушения под волосами. Но самое явное проявление пищевой аллергии у ребенка — отек.
- Респираторные нарушения . Нарушения дыхания могут быть незначительными, к таковым относится, например, аллергический насморк. Однако сильная пищевая аллергия у ребенка может привести к отеку Квинке, который сопровождается приступом удушья и несет угрозу летального исхода.
Затрудненное дыхание — очень опасный симптом. В такой ситуации нужно убрать от младенца все потенциальные аллергены и вызвать скорую помощь!
- Проблемы со сном, частый плач, плохой аппетит . Такие изменения в поведении могут сигнализировать о пищевой аллергии у ребенка.
- Нарушения работы ЖКТ . Частые срыгивания, сопровождающиеся криком и плачем, рвота, запор, колики, метеоризм — так организм малыша может реагировать на аллерген. Стоит отметить, что аллергия тесно связана с дисбиозом: она может быть как его причиной, так и следствием. Вряд ли существует хотя бы одна мама, незнакомая с этим понятием, ведь дисбиоз встречается практически у каждого новорожденного (в 90% случаев)[1]. Но на всякий случай поясним: это нарушение баланса микрофлоры кишечника, при котором количество полезных бифидо- и лактобактерий уменьшается, а число патогенных и условно-патогенных микроорганизмов растет.
Возможные причины пищевой аллергии у ребенка
Предрасположенность к пищевой аллергии младенцу могут передать «по наследству» родители. Если один из них — аллергик, вероятность, что малыш перенял от него эту особенность составляет 25%. Если и мама, и папа страдают от аллергии, то риск увеличивается вдвое.
По данным статистики , пищевая — самый распространенный вид аллергии у грудничков[2].
Пищевая аллергия чаще встречается у новорожденных, которые находятся на искусственном вскармливании. Организм младенца может отторгать даже гипоаллергенные смеси, так что об «обычных» даже не приходится говорить. Например, непереносимость белка коровьего молока — частого компонента молочных смесей — встречается примерно у 10%[3] малышей, как правило, проходит она к 2-3 годам.
У ребенка, которого кормят грудью, аллергия может возникнуть из-за неправильно питания мамы. Ведь продукты из ее рациона с молоком попадают в организм грудничка. Так, в случае выявления аллергических проявлений у малыша, врачи рекомендуют отказаться от потенциально вызывающих аллергию продуктов. Чаще всего это: цитрусовые и экзотические фрукты, еды с красным пигментом, шоколад, орехи, мед, яйца, молоко и морепродукты. Такая же «диета» актуальна при введении прикорма: аллергическая реакция часто возникает именно в этот период.
Кишечные инфекции, вирусные заболевания, применение антибиотиков в разы повышают риск развития аллергии у новорожденного: любые удары по иммунной системе облегчают проникновение патогенной и условно-патогенной флоры в кишечник ребенка, что, как мы уже упоминали, может привести к аллергии.
Лечение пищевой аллергии у детей-грудничков
Всем родителям стоит запомнить, что самостоятельное лечение любых заболеваний у малыша недопустимо! Слишком высок риск навредить хрупкому детскому организму. Поэтому первое, что необходимо сделать, — показать грудничка педиатру. Если причина аллергии очевидна, то, конечно, необходимо исключить продукт из рациона ребенка. В ином случае врач выпишет направление на специальное обследование, чтобы выявить аллерген, а также скорректирует меню.
Перечислим основные средства, которые может назначить педиатр:
- Сорбенты — помогают быстрее вывести аллерген из организма.
- Антигистаминные препараты. Такие средства быстро устраняют симптомы аллергии, в частности высыпания и отеки, однако имеют обширный список побочных действий и противопоказаний. Поэтому у детей применяются только при тяжелых формах аллергии.
- Мази и гели для местного лечения — для устранения сыпи у ребенка при пищевой аллергии, а также других кожных проявлений.
- Пробиотики с лакто- и/или бифидобактериями — для коррекции нарушений микрофлоры кишечника.
Средства с живыми полезными бактериями врач назначит почти со стопроцентной вероятностью. И дело не только в тесной связи аллергии и дисбиоза. Пробиотики не являются лекарством, а значит, не несут лекарственной нагрузки на организм ребенка. Эти микроорганизмы — естественные обитатели кишечного тракта, они заселяют организм человека в первые часы после рождения. Бифидо- и лактобактерии принимают активное участие в пищеварении и усвоении питательных веществ, способствуют синтезу витаминов в кишечнике, подавляют рост патогенной микрофлоры, помогают укрепить иммунитет.
Положительное влияние лактобактерий Lactobaccillus rhamnosus GG (LGG) подтверждено полусотней клинических испытаний. В частности, в 2016 году в Харьковской медицинской академии проверялась эффективность использования LGG в комплексном лечении пищевой аллергии у детей. Исследования показали положительную динамику уже с третьего дня лечения (исчезли колики, запор и метеоризм), а к 15 дню полностью разрешились кожные проявления аллергии[4].
Стоит отметить, что пробиотические средства могут быть монокомпонентными (с одним видом полезных бактерий) и комплексными (с бифидо- и лактобактериями в составе). Оптимален последний вариант, так как лактобациллы, кроме прочего, поддерживают кислую среду, необходимую для развития бифидобактерий.
Пищевая аллергия у грудного ребенка — частое явление. Как правило, такое состояние окончательно исчезает к трем годам, когда иммунная система малыша становится более совершенной. Однако это совсем не значит, что аллергию не нужно лечить: без своевременной корректной терапии могут возникнуть осложнения.
Источник
Что нельзя есть маме, чтобы ребёнок не вырос аллергиком

Об этом рассказывает заведующая отделением аллергологии Института питания РАМН, доктор медицинских наук, профессор Вера Ревякина.
Склонность — не болезнь
Опытный врач еще до того, как появятся первые признаки аллергических реакций, может определить, есть у ребенка предрасположенность к аллергии или нет. Присмотритесь, бывает ли у малыша переходящая краснота, которая в течение дня то уменьшается, то усиливается? Если приложить руку к тельцу младенца, на этом месте остается отпечаток? Такая реакция сосудов на воздействие извне говорит о том, что у малыша есть предрасположенность к аллергическим реакциям.
Сальные чешуйки на голове, упорные опрелости, от которых мама не может избавить младенца, — тоже тревожные признаки.
Ребенок все время чихает? Из носа выделяется слизь? Глаза красные? Тогда вам обязательно надо показать малыша аллергологу. На этом этапе болезнь еще можно предупредить.
Кому мельницу, кому кота
Почему один ребенок склонен к аллергии, а другой — нет? Это зависит от того, какое наследство досталось ему от предков и как протекал самый первый этап его жизни — у мамы в животе.
Если у вас в семье кто-то страдал или страдает аллергией, то риск возникновения этого заболевания у малыша возрастает в несколько раз. Аллергия — болезнь наследственная. Но нельзя утверждать, что малыш неминуемо на нее обречен, раз кто-то из предков у него был болен. Проявляйте осторожность, соблюдайте профилактические меры — и, вполне вероятно, ваш наследник избежит неприятной болезни.
А бывает, что генетической предрасположенности к аллергии нет, но повышенную чувствительность к некоторым продуктам питания мама создает ребенку сама — несоблюдением диеты во время беременности.
Диета решает все
Чтобы предрасположенность к аллергии не довести до болезни, надо ребенка правильно кормить. Главная его защита сейчас — мамино молоко, в нем есть вещества, не позволяющие аллергии развиться. К сожалению, многие мамы недооценивают это лекарство: у нас до трех месяцев грудное молоко получают только 60% младенцев, до шести — 40%. А малыша, склонного к аллергии или из семьи аллергиков, надо кормить маминым молоком как минимум до года, а то и дольше.
Иногда мамы, сами страдающие аллергией, боятся, что их молоко повредит младенцу. Исследования показали, что, если мама страдает аллергией и при этом не соблюдает диету, да, у ребенка может быть аллергия на ее молоко. А вот у детей мам-аллергиков, которые диету соблюдают, реакция на грудное молоко бывает крайне редко, в то время как у здоровой мамы, которая ест все подряд, аллергены через молоко передаются младенцу. В общем, как ни крути, а диета решает все. Но разве на год отказаться от креветок и клубники — это большая жертва, когда на чаше весов — здоровье малыша?
Кормящей маме надо исключить из своего питания:
- коровье молоко,
- рыбу и все морепродукты,
- орехи,
- мед,
- клубнику, малину, цитрусовые,
- острое-соленое-жареное (исключается из рациона любой кормящей мамы).
Что же ей есть?
Каши (кроме манной), приготовленные на воде и заправленные растительным, топленым или сливочным маслом.
Овощи — картошку, капусту белокочанную (но не квашеную), кабачки, патиссоны, репу, светлую тыкву. Моркови можно чуть-чуть и свеклы — тоже, а дальше смотреть на реакцию ребенка: как он себя чувствует после этих овощей, съеденных вами на обед?
Мясо.
Кисломолочные продукты, но умеренно: стакан-полтора в день.
Яйца — не часто и лучше сваренными вкрутую, вызывающие аллергию белки разрушаются под действием высокой температуры, а питательная ценность яиц от этого не снижается.
Творог, но тоже в разумных пределах.
Хватит убиваться!
Младенца, склонного к аллергии, надо держать на одном грудном молоке до 4 месяцев, не спешить с прикормом.
Если ребенок склонен к запорам, прикорм начинают с овощных блюд. Предпочтение отдают капусте (цветной, кольраби, белокочанной), кабачкам, патиссонам. Начинать с моркови и свеклы ни в коем случае нельзя.
Когда малыш впервые сталкивается с новым аллергеном, никакой реакции не возникает. Иммунная система «знакомится» с ним, запоминает его, настраивается на него… А вот при повторных встречах реакция иммунной системы на аллерген может проявиться кожными высыпаниями. Поэтому, если вы однажды благополучно съели морковку или абрикос, не думайте, что в другой раз красные пятнышки на щечках вовсе не от этих продуктов.
Когда у малыша обычный, нормальный стул, прикорм можно начинать с каш: гречневой, овсяной, рисовой… Но осторожно: в овсе и гречихе есть глютен — сильный аллерген. Если малыш даст аллергические реакции на эти каши, врач пропишет ему безглютеновые, они есть в продаже. О манной каше, сухариках из белого хлеба придется забыть — в пшенице глютена еще больше.
Знакомство с фруктами надо начинать с зеленых яблок. Избегайте пока оранжевых и красных фруктов и не давайте малышу киви. Хотя этот фрукт и зеленый, он очень сильный аллерген. Ни ананасы, ни бананы, ни цитрусовые младенцам, склонным к аллергии, тоже не нужны.
Когда у ребенка возникают аллергические реакции на коровье молоко, впечатлительные родители страшно переживают: как это — лишить родное дитятко главного продукта детства? А ведь если в первые годы выдержать диету, чувствительность к коровьему молоку, глютену (а значит, и ко всему, что делается из пшеницы: сухарикам, тортам, пирожным, пряникам…) с годами пропадет. Организм ребенка окрепнет, и иммунная система научится справляться с этими аллергенами. И годам к двум-трем малыш сможет есть и молочные каши, и пшеничные булки.
Но вот на что аллергия, раз возникнув, уже не пропадает никогда, так это на орехи и на рыбу. Поэтому до года рыбы — ни-ни.
Важно
Обязательное правило прикорма:
Никогда не давать два новых продукта одновременно. Попробовали один, убедились, что он не вызвал аллергической реакции, другой даете ребенку только через три дня.
Кстати
Убедившись, что продукт вызывает у ребенка аллергическую реакцию, не пытайтесь кормить им малыша через месяц в надежде, что аллергия прошла. Наберитесь терпения. Вновь этот продукт попробуйте года через три.
«АиФ Здоровье» рекомендует
Склонность малыша к аллергии потребует от родителей быть внимательными при контактах с «возмутителями» этого заболевания.
Будьте осторожны с лекарствами. Аллергический насморк можно принять за простуду. Ребенка начинают лечить от ОРЗ, а лекарства только ухудшают его состояние — возникает аллергическая реакция и на них. Понос, вызванный аллергическим раздражением слизистой кишечника, принимают за дисбактериоз. Младенцу дают биопрепараты, которые сначала вроде бы помогают, но затем начинают сами выступать как аллергены.
Не применяйте «народных» рецептов, не посоветовавшись с врачом. Иногда родители кормят ребенка «от диатеза» толченой яичной скорлупой с лимонным соком, не понимая, насколько цитрусовые — сильный аллерген. Да и в самой скорлупе могут быть гормоны из куриных кормов, консерванты, антибиотики — все то, что вызывает у детей аллергию.
Не увлекайтесь травами. Ромашка и череда, конечно, обладают легким противоаллергийным действием, но, если купать малыша в череде каждый день да еще давать отвар череды пить, это может, наоборот, вызвать реакцию.
Замените перьевую подушку на синтетическую, противоаллергенную. На шерстяное одеяло и на матрасик наденьте плотные чехлы. Сильный аллерген — бытовые клещи, которые живут в наших постелях и питаются чешуйками нашей слущенной кожи. А так как клещи перемещаются с домашней пылью, чаще делайте влажную уборку в комнате малыша, не держите в ней мягкой мебели и ковров.
Не заводите животных, птиц, рыб, если в доме есть младенец. Шерсть кошек и собак, перья птиц, сухой корм для рыб вызывают аллергию.
Смотрите также:
- Малоежка. Отчего у ребёнка плохой аппетит →
- Как уберечь малыша от диатеза →
- Как накормить малоежку →
Источник
Пищевая аллергия у детей
Пищевая аллергия у детей — это специфические иммунологические реакции и клинические симптомы, возникающие при попадании аллергенов из еды либо при перекрестных воздействиях. Заболевание проявляется дерматологическими (сыпью, кожным зудом), респираторными (заложенностью носа, насморком, чиханием) и гастроинтестинальными признаками (болями в животе, тошнотой и рвотой, неустойчивостью стула). Для диагностики используют кожные прик-тесты, клинические и иммунологические исследования крови, провокационные тесты. Для лечения пищевой аллергии у детей назначают элиминационные диеты, медикаментозную терапию.
Общие сведения
Пищевая аллергия — одна из самых распространенных проблем педиатрии, которая, по разным данным, выявляется у 8-30% детей. Наиболее часто болезнь диагностируется в младенческом и раннем детском возрасте и в промежутке 7-10 лет. Реже всего проблема встречается в 3-7 лет. Мальчики и девочки одинаково восприимчивы к влиянию пищевых аллергенов. Изменение характера питания и появление большего количества экзогенных антигенов, попадающих в организм, обуславливает дальнейшее повышение заболеваемости пищевой аллергией.
Пищевая аллергия у детей
Причины
Этиологические факторы заболевания — это различные компоненты питания, к которым организм вырабатывает антитела. Существует явление перекрестной аллергии, когда наличие сенсибилизации к пыльце растений или шерсти животных сопровождается непереносимостью определенной пищи. Для развития патологии также должны присутствовать предрасполагающие факторы:
- Генетические предпосылки. Установлено, что более 50% больных с пищевой аллергией имеют наследственную предрасположенность к атопическим заболеваниям. Это контролируется 4-мя группами генов, которые передаются независимо друг от друга, поэтому у ребенка может быть абсолютно любая их комбинация.
- Антенатальные воздействия. Сюда относят экстрагенитальные болезни женщины и патологии течения беременности, которые негативно влияют на плод. Весомый фактор риска — наличие у беременной вредных привычек. Нерациональное питание будущей матери и употребление большого числа аллергизирующих продуктов также повышают вероятность заболевания у ребенка.
- Постнатальные факторы. К ним принадлежат патологические роды, которые снижают адаптационные возможности организма и повышают риск сенсибилизации от матери. Пищевая аллергия чаще возникает у детей, которые находились на искусственном вскармливании или начали слишком рано (до 6 месяцев) получать прикорм.
- Функциональные нарушения. В раннем возрасте у детей недостаточно развита система ферментов пищеварения, которые расщепляют белковые антигены и предотвращают их попадание в организм. Местный кишечный иммунитет также неактивен, что усиливает вероятность проникновения аллергена.
Патогенез
Наиболее частые аллергены для детей — коровье молоко, яйца, орехи, соя, пшеница, рыба. Основные патогенные компоненты такой пищи — водорастворимые гликолипиды. Это небольшие молекулы, которые устойчивы к действию термической обработки, влиянию пищеварительных ферментов. Поэтому они поступают в детский организм в неизмененном виде, приводя к специфическим иммунологическим реакциям.
Основной иммунологический механизм пищевой аллергии — реагиновый тип повреждения тканей (I тип). Его суть заключается во взаимодействии аллергенов пищи с иммуноглобулинами, в результате чего активируются тучные клетки (базофилы). Они выделяют в окружающие ткани гистамин, другие биологически активные вещества, которые вызывают характерные симптомы. Реже встречаются реакции замедленной чувствительности (IV тип).
Сенсибилизация к аллергенам происходит как через оболочки ЖКТ, так и через слизистую респираторного тракта. В первом случае происходит нарушение естественного защитного барьера кишечника, вследствие чего чужеродные белки попадают в кровь. Ингаляционные аллергены преимущественно являются пыльцой растений. Они стимулируют образование IgE, которые могут реагировать с некоторыми веществами из продуктов питания, вызывая перекрестную пищевую аллергию.

Пищевая аллергия у детей
Классификация
По количеству продуктов, провоцирующих нежелательные симптомы, выделяют моновалентную сенсибилизацию, которая составляет всего 20-30% и поливалентную пищевую аллергию. В 79% случаев заболевание сочетается с чувствительностью к другим типам аллергенных веществ (пыль, пыльца растений, медикаменты). По патогенезу выделяют IgE-зависимую и IgE-независимую форму. В дополнение к этим классификациям педиатры подразделяют болезнь на 3 типа:
- Тип А — аллергия у новорожденных и детей раннего возраста, которая связана с нарушениями барьерной функции пищеварительного тракта и отсутствием оральной толерантности.
- Тип B — патология младших школьников и подростков, когда сенсибилизация преимущественно происходит через респираторный тракт, а пищевая аллергия развивается по перекрестному механизму.
- Тип С — редкий вид, который диагностируется у подростков (чаще — девушек) без предрасположенности к атопии или других факторов риска.
Симптомы
Все проявления пищевой аллергии у детей делятся на типичные и атипичные. К первым относят поражения дыхательной системы и кожи (встречаются чаще), пищеварительной системы (наблюдаются реже). Этим течение болезни отличается от взрослых, у которых обычно поражается ЖКТ. Атипичные признаки включают симптомы со стороны мочевыделительной, сердечно-сосудистой, нервной и костно-мышечной системы.
Первым признаком аллергии на продукты питания, как правило, служат патологические изменения кожи. Высыпания имеют вид плоских красных пятен или папул, возвышающихся над кожным покровом. Сыпь зачастую сопровождается шелушениями и мучительным зудом. Поражения в основном расположены на лице и шее, в зоне локтевых сгибов, предплечий и кистей. При повторных эпизодах пищевой сенсибилизации высыпания локализуются на этих же местах.
Респираторные проявления протекают с вовлечением верхних дыхательных путей. У детей возникает заложенность носа, многократное чихание, обильные водянистые выделения. Реже беспокоят першение в горле и покашливание. Подобные симптомы характерны для грудничков и детей до трехлетнего возраста. У дошкольников и младших школьников превалирует поражение бронхолегочной системы — приступы одышки, удушья.
Аллергическое воспаление ЖКТ отличается полиморфизмом симптоматики. У младенцев отмечаются частые срыгивания, рвота, кишечные колики и метеоризм. Для энтероколита характерен жидкий стул со слизью и примесями крови. В старшем возрасте пищевая аллергия протекает по типу гастродуоденита — ребенок жалуется на боли и рези в области желудка, тошноту и тяжесть в брюшной полости после еды, неустойчивость стула.
Скорость развития клинической картины определяется разновидностью иммунологических реакций. При I типе патологические симптомы выявляются сразу или через один-два часа после употребления запрещенного продукта, а при IV типе от приема пищи до аллергических проявлений может пройти до 2 суток, что затрудняет постановку диагноза и откладывает начало лечения. Продолжительность симптоматики — от 1-2 до 10 дней, что обусловлено степенью тяжести болезни, количеством съеденного аллергена.
Осложнения
Опасность пищевой аллергии заключается в том, что без лечения она является первой ступенькой в так называемом «аллергическом марше». Сначала на фоне сенсибилизации к продуктам у ребенка развивается атопический дерматит, после чего заболевание переходит на следующую ступень — поражение органов дыхания в форме аллергического ринита. При отсутствии лечения «марш» достигает третьей ступени, когда манифестирует бронхиальная астма.
Длительно недиагностированная патология сопровождается аллергическим поражением суставов и повышает риск ревматоидного артрита. Самое тяжелое проявление пищевой аллергии — анафилактический шок. Состояние более характерно для новорожденных, младенцев. Симптоматика появляется в течение 1-3 минут после контакта с аллергеном. Начинаются бронхоспазм, отек гортани, коллапс, которые без во время начатого лечения приводят к летальному исходу.
Диагностика
Своевременное обнаружение пищевой аллергии для подбора лечения представляет проблему в детской аллергологии-иммунологии, что обусловлено разнообразием иммунологических механизмов и высокой частотой перекрестных реакций. Диагностический поиск начинается с опроса родителей и ребенка: как давно начались симптомы, с чем связывается их появление, есть ли в семье факторы риска. Для установления факта пищевой аллергии проводятся лабораторные исследования:
- Кожные пробы. Простое и безопасное исследование, которое выявляет сенсибилизацию к основным видам аллергенов. Выполняется в любом возрасте, но у пациентов до 2-х лет врач может получить искаженные результаты в связи с недоразвитием реактивности кожи. Наличие и степень реакции оценивают по размеру покраснения и отека после постановки прик-теста.
- Гемограмма. Чтобы обнаружить патологию, ребенку выполняют провокационный тест: дают аллергенный продукт и сразу же назначает анализ крови. Если есть гиперчувствительность, в результатах будет снижение уровня лейкоцитов (более, чем на 1000) и тромбоцитов (на 20% и более), а уровень эозинофилов возрастет.
- Иммунологические методы. В клинической аллергологии большое значение имеет диагностика уровня общего IgE и специфических IgE-антител. Исследование имеет точность более 95% и является решающим в постановке диагноза пищевой аллергии, особенно если сомнительны результаты других тестов.
В диагностическом поиске используют элиминационный метод: из пищевого рациона исключают определенные продукты, способные вызвать аллергию, и наблюдают за самочувствием ребенка. Если патология присутствует, соблюдение диеты без какого-либо лечения приводит к улучшению состояния. По показаниям врач рекомендует консультацию смежных специалистов — детского гастроэнтеролога, пульмонолога, дерматолога. Специалисты могут предложить дополнительные лабораторные и инструментальные исследования.

Кожные пробы
Лечение пищевой аллергии у детей
Диетотерапия
Основу лечения составляют специальные элиминационные диеты. Они предназначены для контроля симптомов аллергии, предотвращения осложнений и стабилизации состояния. Рацион подбирается исходя из возраста больного, степени тяжести заболевания и количества запрещенных продуктов. В современной педиатрии выделяют 2 основных типа диетотерапии для лечения у детей пищевой аллергии:
- Неспецифическая гипоаллергенная диета. В этом случае все продукты разделяют на три группы по степени аллергенности (высокая, средняя и низкая). Из питания полностью исключают еду из первой категории (яйца, коровье молоко, цитрусовые и т. д.) и ограничивают количество продуктов со средней степенью аллергизирующей активности.
- Индивидуальная элиминационная диета. Меню подбирают после полной диагностики и выявления продуктов, при употреблении которых у ребенка начинаются неприятные симптомы. Основные типы рационов: безмолочный, с исключением яиц, с отказом от злаков. Возможны и другие варианты питания, особенно при поливалентной пищевой аллергии.
Назначение диетотерапии у детей включает 3 последовательных этапа: подбор питания, что занимает 3-10 дней, период строгого соблюдения ограничений, этап расширения рациона, который проводится в среднем через 12-18 месяцев. Такой подход современных протоколов лечения показывает высокую эффективность: у 43% пациентов клинические проявления пищевой аллергии исчезают на 5-7 день, у 11% — через 2 недели, у 23% — спустя 1 месяц от начала терапии.
Подбор диеты у детей грудного возраста имеет свои особенности. Учитывая, что самая частая причина пищевой аллергии в этот период — белки коровьего молока, малышу требуется перевод на лечебные смеси. Специализированное детское питание содержит гидролизаты протеинов, которые не имеют аллергизирующих свойств. Недостатком смесей является их горький вкус, из-за чего иногда приходится переходить на составы с соевыми белками.
Консервативная терапия
Помимо диетотерапии, схемы лечения пищевых аллергий включают медикаменты. Основная группа препаратов, разрешенная к применению у детей, — антигистаминные средства. Они назначаются в период обострения болезни, чтобы быстро убрать аллергическое воспаление и улучшить состояние пациента. При среднетяжелом течении показаны препараты в пероральной форме выпуска, а на пике обострения для лечения используют средства первого поколения в виде парентеральных растворов.
Еще одна категория медикаментов — энтеросорбенты. Они эффективно связывают избыток пищевых белковых аллергенов в ЖКТ и выводят их из организма, уменьшая степень интоксикации. При тяжелых формах пищевых аллергий и развитии «марша» в схемы лечения включаются топические и системные глюкокортикоиды, стабилизаторы мембран тучных клеток, антилейкотриеновые препараты.
Прогноз и профилактика
При раннем выявлении аллергизирующих факторов и их исключении из рациона происходит полное выздоровление. Соблюдение рекомендаций по питанию позволяет предотвратить рецидивы заболевания. По мере того как увеличивается оральная толерантность, у части детей наступает спонтанное выздоровление, что подтверждается данными статистики: среди взрослых истинными формами пищевой аллергии страдает только 1-3% (в сравнении с 8-30% у детей).
Чтобы снизить риск аллергических проявлений у детей, необходимо максимально ограничить влияние аллергенов на организм. Профилактика состоит из двух этапов:
- Антенатальный этап. Включает рациональное питание беременной, назначение элиминационных диет женщинам, которые имеют отягощенный аллергологический анамнез.
- Постнатальный этап. Предполагает исключительно грудное вскармливание до 6-месячного возраста, что дает ребенку антигенную защиту, а также основанное на принципах доказательной медицины введение прикорма, при необходимости — молочных смесей.
Источник