Профессор Л.В. ЛУСС: «Стратегия лечения аллергических заболеваний основана на просвещении пациента, контроле над окружающей средой, устранении аллергена и современных достижениях фармако- и иммунотерапии»
Содержание статьи
Профессор Л.В. ЛУСС: «Стратегия лечения аллергических заболеваний основана на просвещении пациента, контроле над окружающей средой, устранении аллергена и современных достижениях фармако- и иммунотерапии»
В настоящее время наблюдается тенденция к росту распространенности аллергических заболеваний в мире. Чем это обусловлено? Какие существуют методы борьбы с аллергией? Об этом и многом другом наш корреспондент беседует с заведующей консультативно-диагностическим отделением Института иммунологии ФМБА России, д.м.н., профессором Людмилой Васильевной ЛУСС.

Профессор Л.В. Лусс
— Сегодня распространенность аллергических заболеваний в мире намного выше, чем несколько десятилетий назад. Людмила Васильевна, с чем, на Ваш взгляд, это связано?
— Действительно, прогноз Всемирной организации здравоохранения о повсеместном росте распространенности аллергических заболеваний подтверждается. Уже более трети населения планеты страдает аллергией. Наиболее заметный рост аллергопатологии отмечается в развивающихся странах. К сожалению, Россия не исключение.
Прошло более 110 лет с тех пор, как аллергию назвали новой патологией человека со специфическими механизмами развития дисфункций в иммунной системе, а нерешенных вопросов меньше не стало.
На рост распространенности аллергических заболеваний влияют различные факторы. Особую роль играют факторы окружающей среды, появление новых аллергенов, нарушение микроэкологии человека.
При загрязнении окружающей среды создаются условия для повышения тканевой гиперреактивности респираторного тракта и увеличения числа аэроаллергенов. Кроме того, происходит активное загрязнение воздушных аллергенов, вызывающих развитие респираторных форм аллергии. При изменении климата увеличиваются образование и концентрация пыльцы в воздухе, изменяются ее свойства, что способствует усилению сенсибилизирующей активности аэроаллергенов.
XX и XXI вв. ознаменовались появлением так называемых новых аллергенов. В ряде регионов под ними понимают злостные карантинные сорняки, случайным образом завезенные с территорий их произрастания. Например, аллергены пыльцы амброзии (семена) были завезены в Европу из Америки в 1873 г. с семенами красного клевера. В Россию они были завезены в 1918 г. В 1950-60-х гг. амброзия распространилась по всем регионам. Как следствие — ежегодные эпидемические вспышки амброзийного поллиноза и нетрудоспособность большой части населения, особенно в Краснодарском крае, Ставропольской и Ростовской областях. К новым аллергенам относятся генетически модифицированные продукты, пищевые добавки, биологически активные добавки, химические и профессиональные аллергены.
Еще одна причина роста распространенности аллергических заболеваний — нарушение микроэкологии человека. Имеются в виду нарушение кишечной флоры, дисбиозы кожи и слизистых оболочек, курение.
Таким образом, основными причинами роста аллергии являются высокая частота воздействия факторов, стимулирующих аллергическую сенсибилизацию, и снижение влияния частоты защитных противоаллергических факторов.
— Подтверждают ли статистические данные, что аллергия — болезнь больших городов?
— Аллергию называют болезнью цивилизации, болезнью прогресса не случайно. Сегодня очевидно, что наиболее высокая распространенность аллергических заболеваний отмечается в мегаполисах, регионах с неблагоприятной экологической обстановкой, высокой индустриализацией и наличием химических и других предприятий, загрязняющих окружающую среду, особенно на фоне недостаточного соблюдения природоохранных мероприятий. Среди населения этих регионов и мегаполисов распространенность аллергических заболеваний превышает 50-60%. Однако отечественные и зарубежные исследователи единодушно отмечают, что опираться на данные официальной статистики не стоит. Объективные результаты распространенности аллергии существенно отличаются от данных официальной статистики. По мнению профессора Н.И. Ильиной, между этими данными огромный разрыв. Официально зарегистрированные показатели заболеваемости аллергией основаны на обращаемости — по данным Минздрава России, не выше 0,5−1,5% в зависимости от региона. Реальные данные учитывают результаты объективного клинико-аллергологического обследования с использованием специфических методов, используемых в рамках эпидемиологических исследований в регионах России, — 17,5-35%.
— Существуют ли в нашей стране программы массовых иммунологических обследований, которые позволяют выявить распространенность иммунопатологии и аллергических заболеваний, проанализировать их, разработать систему прогнозирования риска развития?
— Институт иммунологии ФМБА России является инициатором организации иммунологической службы в нашей стране. Еще в 1990 г. решением Коллегии Минздрава СССР были одобрены разработанные Институтом иммунологии типовые положения о региональном центре и лаборатории клинической иммунологии, Положение о Всесоюзном иммунологическом центре, программа организации работ по динамическому слежению за состоянием иммунного статуса населения региона, основные направления исследований по проблемам клинической иммунологии. Создание иммунологической службы завершилось в середине 1990-х гг. введением специальности «аллергология и иммунология» в номенклатуру врачебных и провизорских специальностей России и утверждением Положения о враче аллергологе-иммунологе.
В Институте иммунологии ФМБА России осуществляются изучение и мониторинг особенностей иммунного и аллергического статуса не только населения разных регионов РФ, но и персонала, занятого на опасных и особо опасных производствах.
Результаты научных исследований в области аллергологии и иммунологии стали основополагающими при разработке современной Национальной системы биологической и химической безопасности Российской Федерации.
Бурное развитие фундаментальной иммунологии и аллергологии позволило вплотную подойти к решению прикладных проблем.
Особую актуальность приобрела проблема идентификации и оценки влияния на состояние здоровья и иммунный статус хронических воздействий химических веществ малой интенсивности, радиационных факторов и др.
Для создания, организации и внедрения системы иммунологического и аллергологического мониторинга с целью профилактики и лечения иммунозависимых социально значимых заболеваний крайне важно решить вопросы медицинского обеспечения работ на объектах, связанных с риском для здоровья как работников производств, так и населения, проживающего вблизи таких объектов.
Результаты наших исследований показали, что комплексное воздействие радиационного фактора, экстремальных климатических условий, химических, климатических факторов способно усиливать и/или видоизменять потенциальные негативные последствия для человека, ожидаемые при воздействии этих факторов в отдельности.
На основании анализа полученных результатов были разработаны адекватные клинико-лабораторные, иммунологические и аллергологические методы исследования и системы иммунологического и аллергологического мониторинга для профилактики и лечения аллергических и других иммунозависимых социально значимых заболеваний.
Стандартизированные эпидемиологические исследования по изучению распространенности аллергических заболеваний, выполненные в Институте иммунологии ФМБА России под руководством академика Р.М. Хаитова и профессора Н.И. Ильиной как в рамках международных программ, так и в различных регионах России, помогли выявить значительные колебания процента больных аллергопатологией.
Исследователи отмечают общую тенденцию к высокому росту распространенности аллергических заболеваний в мире. Решение проблем раннего выявления аллерго- и иммунопатологии, механизмов формирования нарушений иммунного ответа при аллергии и иммунодефицитных состояниях и разработка механизмов управления этими процессами позволят снизить заболеваемость не только аллергическими, но и другими иммунозависимыми заболеваниями (аутоиммунные, онкологические, системные болезни соединительной ткани).
Оценить аллергический статус населения, проживающего в разных регионах РФ, помогают такие показатели, как распространение аллергических заболеваний, структура аллергических заболеваний, спектр причинно-значимых аллергенов. На основании более тонких диагностических методов (клинико-лабораторных, инструментальных, иммунологических, аллергологических) можно дополнительно выявить лиц с аллергическими заболеваниями и иммунодефицитными состояниями на ранних стадиях доклинических проявлений.
В Институте иммунологии ФМБА России разработана методология и методика проведения скринингового исследования населения РФ и работников предприятий с особо вредными и опасными условиями труда. Подобная методика позволяет решить следующие задачи:
первичное выявление аллергических и иммунодефицитных заболеваний;
выявление случаев осложнений у лиц с уже зарегистрированными аллергическими и иммунодефицитными заболеваниями.
Для первичной диагностики аллергических и иммунодефицитных заболеваний применяется впервые разработанная Институтом иммунологии ФМБА России анкета для иммунодиагностических исследований взрослого населения.
В нашем институте впервые в России разработаны методики диагностики и комплексного лечения аллергических заболеваний, иммунодефицитных состояний и болезней, ассоциированных с нарушениями иммунной системы, с использованием передовых информационных технологий и нанотехнологий.
— Институт иммунологии ФМБА России — ведущее научно-медицинское учреждение страны в области иммунологии и аллергологии. Какие разработки были внедрены в практическое здравоохранение?
— В нашем институте проводятся фундаментальные и прикладные исследования по многим направлениям. Это иммунобиотехнологии, молекулярные механизмы иммунного ответа, иммунофармакология, иммуногенетика, иммунокоррекция, иммуноэпидемиология. Исследования направлены на создание инновационных продуктов, ориентированных на достижение стратегических национальных приоритетов России — развитие фундаментальной науки, образования, повышение качества жизни населения, обеспечение его иммунной биобезопасности.
Наши научные исследования касаются фундаментальной и прикладной иммунологии и аллергологии, иммуногенетики, физиологии иммунной системы. Речь идет о молекулярно-генетических и клеточных основах иммунитета, молекулярных и клеточных механизмах аллергий, клинической аллергологии, иммунной нано- и биотехнологии (вакцина нового поколения, лечебные иммуномодулирующие препараты, диагностикумы).
В практическое здравоохранение были внедрены принципиально новые лекарственные средства и вакцины нового поколения, не имеющие аналогов в мире. К наиболее известным иммуномодуляторам, созданным в нашем институте, относится, например, полиоксидоний.
— В борьбе с инфекционными заболеваниями все большее значение приобретают методы иммунопрофилактики. Какая роль отводится вакцинопрофилактике?
— Вакцинопрофилактика — эффективный инструмент управления эпидемиологическим процессом многих массовых инфекционных болезней. Профилактические прививки (вакцинация) позволяют обеспечить защиту как детского, так и взрослого населения от ряда тяжелых инфекционных заболеваний — туберкулеза, столбняка, коклюша, полиомиелита, гриппа, гепатита, кори, краснухи, паротита, пневмококковой инфекции, гемофильной инфекции и др.
Возрастающая резистентность вирусов к противовирусным препаратам, высокая стоимость последних, множество побочных эффектов, наличие противопоказаний и ограничений к применению, ограниченная доступность многих эффективных препаратов в период эпидемий гриппа усиливают значимость вакцинации как основного эффективного превентивного метода борьбы с гриппом. Подтверждение тому — результаты вирусологического мониторинга больных гриппом, проводимого Всемирной организацией здравоохранения в планетарном масштабе.
Как известно, вирусы гриппа отличаются низкой иммуногенностью, что уменьшает клинико-иммунологическую эффективность гриппозных вакцин. Разработанные в Институте иммунологии ФМБА России иммуногенетические принципы создания искусственных вакцин нового поколения позволили внедрить в практику вакцины с встроенным синтетическим иммуностимулятором, обеспечивающим повышенную иммунную защиту против вирусов гриппа и других опасных инфекций, аллергических заболеваний.
В исследованиях, проведенных в клинике Института иммунологии ФМБА России, на основании результатов изучения особенностей вакцинального процесса у лиц с измененной иммунной реактивностью (лица пожилого и старческого возраста, больные с аллергическими заболеваниями и иммунной недостаточностью) была доказана высокая клинико-иммунологическая эффективность специфической вакцинопрофилактики у иммунокомпрометированных пациентов. Полученные данные легли в основу внедрения вакцинации среди пациентов с аллергией и заболеваниями, обусловленными дефектами в системе иммунитета.
Чрезвычайно важна проблема оказания специализированной помощи беременным, страдающим аллергическими заболеваниями и болезнями, обусловленными нарушениями в системе комплемента.
Результаты углубленных клинико-лабораторных, аллергологических и иммунологических исследований были учтены при создании системы оказания специализированных методов лечения и профилактики, включающих аллергенспецифическую иммунотерапию и фармакотерапию.
Таким образом, государственная политика в области иммунопрофилактики, направленная на предупреждение, ограничение распространения и ликвидацию инфекционных болезней среди детского и взрослого населения, нашла отражение в научно-исследовательских работах нашего института.
— Людмила Васильевна, какие особенности имеют современные аллергические заболевания? Какие меры для их профилактики и своевременного лечения принимаются?
— Сегодня аллергические болезни оценивают как глобальную проблему мирового здравоохранения. Это обусловлено не только постоянным ростом распространения аллергических болезней в мире, но и рядом других причин. Прежде всего следует учитывать, что сегодня заболевание «аллергия» изменилось и приобрело ряд важных особенностей. Преобладание полисенсибилизации и полиорганности вовлечения в аллергическое воспаление при высокой распространенности аллергии увеличивает потребность в оказании специализированной аллергологической и иммунологической помощи населению службами здравоохранения.
Согласно прогнозу экспертов здравоохранения, распространенность аллергических заболеваний будет нарастать вследствие увеличения значимости воздушных поллютантов и температуры окружающей среды.
Ранее считалось, что аллергия развивается чаще у молодых людей. Однако в настоящее время отмечается рост впервые развившейся аллергии у пожилых пациентов. У этого контингента, составляющего около 40% населения, имеют место возрастные проблемы течения и прогноза аллергопатологии.
В ряде развивающихся стран практически отсутствует специализированная аллергологическая и иммунологическая помощь пациентам, страдающим аллергией и иммунной недостаточностью. Больные вынуждены обращаться к врачам первичного звена (терапевтам, педиатрам, пульмонологам и др.). Эти специалисты оценивают аллергию с позиций собственных органных интересов. Как следствие — гиподиагностика аллергических заболеваний, позднее назначение адекватной патогенетической терапии и связанное с этим более тяжелое течение и развитие осложнений аллергопатологии.
Лечение аллергических заболеваний на основании научно-обоснованных практических рекомендаций, образовательных программ по аллергии для врачей первичного звена позволяет достигать более высоких результатов. Стратегия лечения аллергических болезней должна основываться на просвещении пациента, контроле над окружающей средой, устранении аллергена и современных достижениях фармако- и иммунотерапии.
Источник
Аллергия на местные анестетики — это гиперчувствительность к лекарственным препаратам, используемым для местной анестезии в общей хирургической практике, стоматологии, неврологии, гинекологии и офтальмологии. Патологический процесс может протекать в виде аллергической и псевдоаллергической реакции. Клинические проявления характеризуются развитием крапивницы, дерматита, отека Квинке, анафилаксии, бронхоспазма. Диагностика включает изучение анамнеза, проведение аллергологического исследования (кожные пробы, провокационные тесты, определение IgE в сыворотке крови и др.). Лечение: исключение контакта с аллергеном, антигистаминные средства, глюкокортикоиды, восстановление функции кровообращения и дыхания.
Общие сведения
Аллергия на местные анестетики — повышенная чувствительность организма к определенным медикаментозным средствам, применяемым для местного обезболивания при проведении небольших хирургических вмешательств и врачебных манипуляций. Истинные аллергические реакции на введение анестетика встречаются редко, чаще патологический процесс протекает по механизму псевдоаллергии. Гиперчувствительность чаще развивается к местным анестетикам Ester-типа, в химической структуре которых присутствуют эфиры бензойной кислоты (новокаину, тетракаину, бензокаину), реже к Amide-содержащим препаратам (лидокаину, тримекаину, артикаину и др.). По статистическим данным, аллергические и псевдоаллергические реакции, связанные с использованием местноанестезирующих средств, составляют от 6 до 20% всех случаев лекарственной аллергии.
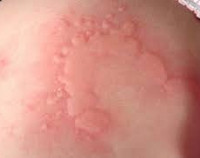
Аллергия на местные анестетики
Причины
Местные анестетики широко используются в различных отраслях медицинской практики, прежде всего в амбулаторной хирургии, стоматологии, офтальмологии, гинекологии и эндоскопии. Различают аминоэфирные (бензокаин, прокаин, тетракаин) и аминоамидные (лидокаин, тримекаин, меливакаин, артикаин, прилокаин и др.) местноанестезирующие средства. Эти лекарственные препараты применяются в виде инъекций, аэрозолей, капель и кремов, причем зачастую к основному средству, обеспечивающему местное обезболивание, добавляют другие компоненты, позволяющие снизить дозу анестетика и улучшить качество аналгезии. Гиперчувствительность может отмечаться к любым веществам, входящим в состав местного анестетика.
Истинная аллергия на местные анестетики с участием иммунологических механизмов встречается очень редко и составляет не более 1% от всех случаев непереносимости этой группы лекарственных средств. Чаще встречается не истинная аллергия, а псевдоаллергическая реакция на определенные компоненты анестетика.
Патогенез
При истинной аллергии в ответ на повторное введение местного анестетика в течение нескольких минут развивается IgE-опосредованная аллергическая реакция немедленного типа, проявляющаяся крапивницей и анафилаксией. Аллергическая реакция может быть и отсроченной, возникающей через несколько часов после повторного контакта с проблемным лекарственным средством. При этом происходит распознавание антигенов сенсибилизированными T-лимфоцитами с последующим синтезом лимфокинов и развитием воспалительной реакции. В этом случае аллергия на местные анестетики проявляется локальным отеком и аллергическим контактным дерматитом.
Иммунологические механизмы при псевдоаллергии не задействованы, а патологический процесс развивается в результате прямого неспецифического высвобождения гистамина, находящегося в тучных клетках и базофилах, или активации системы комплемента. При ложной аллергии на местные анестетики тяжесть клинических проявлений зависит в первую очередь от дозировки препарата и скорости его введения.
Симптомы
Основные клинические проявления аллергии на местные анестетики зависят от типа гиперчувствительности к лекарственным препаратам. При развитии аллергической реакции немедленного типа чаще наблюдается аллергическое поражение кожных покровов по типу крапивницы с появлением эритемы и зудящих волдырей розового цвета.
При развитии аллергической реакции замедленного типа основными признаками будут локальные изменения кожи и подкожной клетчатки: контактный дерматит, эритродермия, узловатая эритема, реже — аллергический васкулит. Псевдоаллергические проявления непереносимости лекарственных препаратов для местной анестезии многообразны и включают в себя поражение кожных покровов (локальный отек и эритему, распространенный зуд кожи), риноконъюнктивит, ларингоспазм и бронхиальную обструкцию, энтероколит и анафилактоидные реакции с артериальной гипотензией, головокружением, общей слабостью и обморочными состояниями.
Осложнения
Внезапно может возникать ангиоотек подкожной клетчатки, который сохраняется в течение нескольких часов (суток) и представляет особую опасность при поражении слизистой оболочки гортани. Редкое, но тяжело протекающее проявление аллергии на местные анестетики — анафилактический шок, который характеризуется нарушением работы дыхательной и сердечно-сосудистой систем и при отсутствии своевременно оказанной неотложной помощи нередко приводит к летальному исходу.
Диагностика
Точная диагностика аллергии на местные анестетики зачастую представляет определенные трудности, поскольку существует множество причинных факторов, приводящих к непереносимости этой группы лекарственных препаратов. Это и токсическое действие в связи с превышением дозировок анестетика, и наличие врожденной идиосинкразии (гиперчувствительности) к данному препарату в связи нарушением работы ферментных систем организма, и аллергия, и псевдоаллергия.
Для установления точного диагноза требуется тщательный сбор общего и аллергологического анамнеза, анализ клинических проявлений гиперчувствительности, консультации аллерголога-иммунолога, дерматолога, отоларинголога и других врачей-специалистов. Для истинной аллергии на местные анестетики характерны развитие симптоматики при повторном использовании минимальных доз проблемного препарата (через 5-10 дней после первого контакта) и аллергическая реакция (крапивница, анафилаксия), возникающая при каждом последующем введении аллергена.
При псевдоаллергии выраженность клинических проявлений непереносимости анестетика зависит от его дозы и скорости введения. Для разграничения аллергических и псевдоаллергический реакций выполняются такие часто используемые в аллергологии методы, как кожные пробы и провокационные тесты. Подобные исследования должны проводиться только врачом-аллергологом в учреждении, где созданы все условия для оказания квалифицированной неотложной помощи при возможных осложнениях. Наиболее безопасными диагностическими процедурами являются полоскательный (полоскание рта раствором анестетика в течение 2 минут) и слизисто-десневой тест (аппликация раствора местного анестетика на участок десны на 50 минут).
Для уточнения диагноза истинной аллергии на местные анестетики выполняется исследование крови с определением уровня триптазы, гистамина, общего и специфических IgE в сыворотке крови. Дифференциальная диагностика проводится с другими аллергическими и псевдоаллергическими реакциями на лекарственные препараты, пищевые продукты, латекс и другие компоненты. Важно отличать от аллергии симптомы интоксикации организма при введении повышенных доз анестезирующих средств. Кроме того, необходимо помнить о наличии частых случаев психовегетативных реакций на местные анестетики с развитием вазовагального обморока, панической атаки (вегетативного криза) и истерического (конверсионного) расстройства.
Лечение аллергии на анестетики
Лечебные мероприятия при аллергии на местноанестезирующие вещества включают отказ от использования препаратов, к которым отмечалась непереносимость в анамнезе, и замену их лекарственными средствами из другой группы. При невозможности такой замены следует по возможности использовать внутривенную седацию, интубационный общий наркоз, наркотические и ненаркотические анальгетики, гипнотическое воздействие, иглорефлексотерапию и электростимуляцию. Оказание неотложной медицинской помощи при аллергии на местные анестетики включает инфузионную терапию, использование адреналина, антигистаминных препаратов и глюкокортикостероидов, поддержание функции кровообращения и дыхания.
Прогноз и профилактика
Наиболее опасны по своим последствиям генерализованные формы аллергии — ангионевротический отек и анафилаксия. В этих случаях прогноз зависит от скорости и качества оказания неотложной помощи. В случае развития локальных проявлений аллергии прогноз благоприятный. Для предупреждения нежелательных аллергических реакций на местноанестезирующие препараты необходимо тщательно собирать аллергоанамнез, проводить кожные или провокационные пробы на анестетики. Пациенты, которым планируется диагностика, стоматологическое лечение или хирургическая операция под местной анестезией, должны заранее сообщать врачу о переносимости лекарственных средств.
Источник