Ребенок – аллергик. Прививать или не прививать. 6 заблуждений родителей.
Содержание статьи
Вакцинация — это создание искусственного иммунитета к некоторым болезням. В настоящее время это один из ведущих методов профилактики инфекционных заболеваний.
Инфекции, против которых существуют вакцины, называют управляемыми или контролируемыми и уровень заболеваемости ими во многом зависит от количества привитых среди всего населения. Известно, что для достижения эпидемического благополучия в стране должно быть привито не менее 95% населения. Это означает, что вакцинации подлежат не только здоровые, но и страдающие различными заболеваниями, в том числе аллергическими, люди.
Вместе с тем, ежегодно во всем мире отмечается значительный рост аллергических заболеваний. Международная статистика свидетельствует о том, что за последние два десятилетия заболеваемость аллергической патологией возросла в 3-4 раза. Аллергией страдает каждый пятый житель нашей планеты. Аллергический ринит, конъюнктивит встречается у 4-20% населения. Бронхиальной астмой страдает 5-15% всего населения земного шара. Атопический дерматит составляет 20-30% от всех аллергических заболеваний у детей. Каждый второй человек в мире хоть раз в жизни перенес эпизод крапивницы.
Разговоры о необходимости и вреде прививок то вспыхивают, то затухают среди родителей аллергиков. Раздаются голоса, призывающие вовсе отказаться от широкой иммунопрофилактики, чтобы «сохранить здоровье детей». Чтобы развеять сомнения и заблуждения родителей детей, страдающих аллергией, подготовлена эта статья.
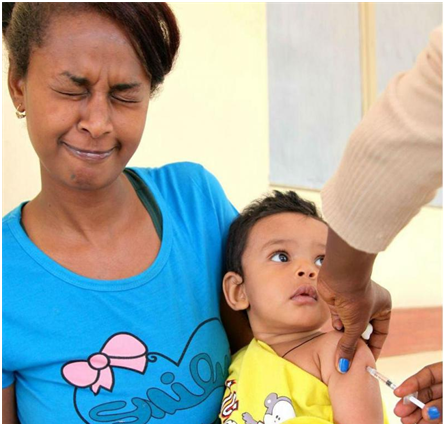 Заблуждение №1
Заблуждение №1
Лицам, страдающим аллергическими заболеваниями, противопоказаны профилактические прививки.
Детям и взрослым с аллергическими заболеваниями должны проводиться профилактические прививки от всех инфекций, включенных в Национальный календарь профилактических прививок. Однако вакцинация этих пациентов выполняется с соблюдением определенных правил.
Вакцинацию лиц с аллергическими заболеваниями проводят при достижении полной или частичной ремиссии, при достижении контроля течения аллергопатологии, в том числе и на фоне проводимой базисной терапии. Такие пациенты должны более тщательно осматриваться и обследоваться перед прививкой, наблюдаться после вакцинации. Очень часто профилактические прививки пациентам с аллергическими заболеваниями проводятся под «прикрытием» антигистаминных препаратов, что позволяет минимизировать риск побочных реакций у таких пациентов.
В основе тактики ведения лежит индивидуальный подход к каждому пациенту. Пациентов с отягощенным аллергоанамнезом совместно с участковым педиатром обязательно консультирует врач-аллерголог-иммунолог, проводится, если необходимо, коррекция базисной и симптоматической терапии аллергического заболевания, принимается решение о сроках вакцинации, объеме медикаментозной подготовки и выборе вакцинного препарата. Так, например, пациенты с поллинозами (сезонными аллергическими ринитами и конъюнктивитами) вакцинируются вне сезона пыления деревьев и трав, пациентам, страдающим лекарственной аллергией, профилактические прививки назначаются после короткого курса антигистаминных препаратов, пациенты, имеющие проявления пищевой аллергии, вакцинируются на фоне строгой гипоаллергенной диеты.
Заблуждение №2
Вакцины, применяемые для иммунопрофилактики, «аллергизируют» организм человека.
Современные вакцины, как живые, так и инактивированные, способствуют выработке организмом защитных противоинфекционных антител — иммуноглобулинов классов G, M; в то же самое время они практически не повышают уровень общего иммуноглобулина Е и продукцию специфических IgE-антител, принимающих участие в формировании аллергопатологии.
Заблуждение №3
Побочные реакции, развившиеся после проведения профилактической прививки, являются противопоказанием к дальнейшей вакцинопрофилактике.
Следует выделять поствакцинальные реакции и поствакцинальные осложнения. К поствакцинальным реакциям относятся повышение температуры тела и появление уплотнений различных размеров в месте инъекции. Подобные явления не являются противопоказаниями к дальнейшей вакцинации, однако должны учитываться доктором для определения дальнейшей тактики иммунопрофилактики. Так, например, при возникновении постинъекционного уплотнения ягодичной области следующая прививка должна выполняться в область наружной поверхности бедра или верхней трети плеча.
Поствакцинальные аллергические осложнения в виде генерализованной аллергической реакции или анафилактического шока являются абсолютными противопоказаниями для проведения вакцинопрофилактики этой же вакциной или вакциной, содержащей причинный компонент. Так, к примеру, при развитии отеков и крапивницы после введения АС-анатоксина противопоказано применение АКДС-вакцины и АДСМ-анатоксина. Проведение профилактических прививок против гепатита В, гриппа в данном случае не имеет противопоказаний.
Следует помнить, что наличие у пациентов аллергии к белкам куриного яйца является противопоказанием для прививок гриппозными, коревыми, паротитными вакцинами, так как эти вакцины приготовлены на курином субстрате. В этих вакцинах также находятся следы антибиотиков из группы аминогликозидов, что важно учитывать как противопоказание для пациентов, имеющих системные аллергические реакции на антибиотики.
Заблуждение №4
Пациентам, страдающим аллергическим ринитом и бронхиальной астмой, противопоказаны прививки против гриппа, так как они обостряют течение основного заболевания.
Пациенты с хроническими заболеваниями дыхательной системы относятся к группе риска неблагоприятных последствий при заболевании ОРВИ и гриппом. У детей и взрослых с аллергическими заболеваниями респираторной системы целесообразно расширить календарь профилактических прививок за счет вакцинации против пневмококковой инфекции и ежегодной вакцинации против гриппа. Вакцинация против этих инфекций снижает заболеваемость гриппом и пневмониями, частоту и тяжесть обострений основного заболевания, что позволяет удлинить период ремиссии хронической бронхолегочной патологии и добиться уменьшения объема базисной терапии.
Заблуждение №5
Применение комбинированных вакцин для лиц, страдающих аллергическими заболеваниями нецелесообразно, так как многокомпонентные вакцины чаще вызывает нежелательные реакции.
Большинство инактивированных вакцин содержит дополнительные вещества — адсорбенты (адъюванты) и консерванты (стабилизаторы). Именно они часто являются причиной местных реакций в виде отека и гиперемии кожи. Поэтому применение комбинированных вакцин позволяет снизить суммарный объем вводимых консервантов, что позволяет уменьшить количество поствакцинальных реакций. Так, например, применение вакцины «Пентаксим» позволяет выполнять вакцинопрофилактику против коклюша, дифтерии, столбняка, полиомиелита и гемофильной инфекции и заменяет введение нескольких инъекций вакцинных препаратов.
Заблуждение №6
Если у ребенка аллергия, нельзя делать пробу Манту, т.к. она будет не информативна.
В первую очередь стоит сказать, что проба Манту не является прививкой, т.е. она не защищает организм от туберкулеза, а проверяет на его наличие. Все дело в том, что туберкулез нередко протекает бессимптомно, поражает не только легкие, но и другие органы и системы, и даже некоторые отделы мозга, чаще это происходит при снижении защитных сил организма.
Что для детей атопиков будет являться снижением иммунитета? Разумеется, любое обострение болезни ослабляет организм, что является поводом для начала инфекционного процесса. Именно поэтому специалисты рекомендуют своевременно выполнять все пробы Манту, результаты которой позволяют своевременно диагностировать возможные риски серьезного заболевания.
Вещество «Туберкулин» само по себе является аллергеном для человеческого организма, поэтому нередко на месте введения наблюдается аллергическая реакция в виде покраснения, поэтому нередко она расценивается как ложно-положительный результат пробы, поэтому может потребоваться дополнительное обследование.
Чтобы этого избежать, необходимо правильно осуществить подготовку к проведению данного мероприятия:
- после последнего обострения аллергического заболевания должно пройти не менее 2-3 недель;
- за 4-7 дней до и после проведения пробы Манту рекомендуется поддерживать гипоаллергенный рацион;
- за 5 дней до постановки и 2 дня после пробы Манту возможно потребуется назначение антигистаминных препаратов с целью предотвращения аллергической реакции на туберкулин (тогда результат будет считаться более адекватным);
- необходимо поддерживать в течение недели «до» и «после» проведения пробы Манту питьевой режим, чтобы организм своевременно очищался от продуктов распада собственной жизнедеятельности и накопленных токсинов.
При соблюдении всех этих правил и рекомендаций наблюдающего врача проба Манту будет проведена с минимально возможными осложнениями, а результат будет максимально достоверным.
Современные достижения медицинской науки позволяют создавать и внедрять новые высококачественные вакцинные препараты, которые лишены тех недостатков, которые отмечались у вакцин прошлых поколений. В создании новых вакцин используется весь накопленный опыт прививочного дела, учитываются все нежелательные побочные эффекты, в том числе и аллергические. И хочется верить, что мифы вакцинонопрофилактики уйдут в прошлое, а их место займет реальный подход к вакцинации — общепризнанному эффективному способу предупреждения инфекций.
Источник
Реакция на прививку от гриппа
Автор Алмат Садыков На чтение 7 мин. Просмотров 323 Опубликовано 28.09.2020
Как правило, осенью и зимой происходит повышение заболеваемости гриппом. Сделать прививку рекомендуют в октябре-ноябре, чтобы до пика заболеваемости успел выработаться иммунитет к вирусу. Возможная реакция на прививку от гриппа многих останавливает, они не соглашаются на иммунизацию. Насколько серьезны эти опасения? Кому можно смело делать прививку, а кому не стоит.
Насколько опасна реакция на прививку от гриппа и для кого
Грипп — серьезное вирусное заболевание, может вызывать развитие тяжелых осложнений вплоть до смерти. Поэтому общепризнанным стандартом профилактики является иммунизация населения. Человеку делают инъекцию внутримышечно в бедро (детям) или в дельтовидную мышцу (верхняя 1/ 3 руки). Вводят в организм фрагменты вируса гриппа. Обычно это комбинация из 3 разных видов, которые наиболее вероятно будут активны в текущем году. Каждый год антигенный состав меняется из-за изменчивости самого вируса.
Вакцины отличаются по составу: Ультрикс содержит расщепленные антигены вируса (по 15 мкг каждого), Гриппол, Совигрипп, Гриппол-плюс — еще и иммуоноадъювант, благодаря ему антигенная нагрузка на организм меньше (по 5 мкг каждого антигена). Импортные препараты Инфлювак (Нидерланды), Ваксигрип (Франция) уже продаются в виде шприц-тюбиках (как и Ультрикс). Ни одна вакцина не содержит живые вирусы гриппа, а тяжелые осложнения связаны, как правило, с наличием целых бактериальных клеток или вирусов в ее составе.
Иммунная система знакомится с вирусными частицами, вырабатывает ответ в виде иммуноглобулинов, или антител. Готовы они через 2 — 3 недели после проведения прививки. Затем циркулируют в крови у человека. При заражении вирусом в разгар эпидемии происходит моментальный ответ. Сразу в кровь поступает много антител, которые быстро нейтрализуют микроорганизм. Болезнь в таком случае не наступает. Или проходит намного легче и быстрее, чем у непривитых людей.
Какие осложнения у взрослых
Любое введение в организм чужеродных веществ может вызвать аллергическую реакцию. Люди, у которых хоть раз в жизни была аллергия на один из компонентов прививки, рискуют, что ситуация повторится, причем в более тяжелой форме. Наличие таких болезней, как бронхиальная астма, поллиноз, крапивница, атопический дерматит, свидетельствует о повышенной склонности организма отвечать аллергией на воздействие разных факторов. Людям с такими диагнозами нужно соблюдать осторожность при вакцинации, заранее сообщать врачу об аллергии в анамнезе. Иногда для профилактики осложнений за 2 — 3 дня до вакцинации им назначают прием антигистаминных препаратов.
Аллергическая реакция на прививку от гриппа бывает разной степени выраженности: от зудящей сыпи до тяжелых угрожающих жизни состояний:
- анафилактический шок;
- отек Квинке;
- приступ бронхиальной астмы.
Несомненно, здесь прогноз зависит от своевременно оказанной помощи. Желательно специалистами высокой квалификации. Советуем делать прививки в больницах. На тот случай, чтобы при необходимости реанимации все было рядом.
Потому что вакцина может содержать белок куриного яйца, неомицин, формальдегид или октоксинол-9, и, следовательно требуется осторожность лицам с непереносимостью этих веществ.
Какая возможна реакция на прививку от гриппа у детей
Несомненно, в отличие от взрослого, ребенок более бурно реагирует на введение вакцины. Чаще наблюдается отек и гиперемия кожи в месте введения, повышение температуры до 39 градусов. Общие явления в виде слабости, тошноты, расстройства стула также более выражены. Более того, понос и метеоризм у детей может возникать при минимальных отклонениях в организме.
Какие осложнения являются отклонениями от нормы
Если местные и общие явления проходят в течение 3 суток, это допустимые отклонения. Если же они нарастают, приводят к значительному ухудшению состояния, необходима медицинская помощь, иногда госпитализация.
Какие противопоказания у прививки
Уберечь себя от побочных явлений можно, если учитывать противопоказания к вакцинации:
- Выраженная реакция на прививку от гриппа в анамнезе.
- 1 триместр беременности.
- Дети до 6 месяцев.
- Явления ОРВИ, повышенная температура на момент вакцинации.
- Аллергическая реакция на любой компонент вакцины.
В этих случаях прививку не делают. Но есть и другие относительные противопоказания, при которых врач решает, нужно делать прививку или нет, комплексно оценивая состояние больного на момент вакцинации. От тяжести состояния будет зависеть ответ при:
- Декомпенсации любой системы органов (сердечная, почечная, печеночная недостаточность, тяжелый сахарный диабет).
- Онкологических заболеваниях.
- Во 2 и 3 триместре беременности — врач учитывает акушерскую патологию и сопутствующие болезни у женщины.
- Бронхиальной астме и других аллергических болезнях.
Чаще в этих ситуациях прививку делать разрешают, но пациент должен находиться под наблюдением врача некоторое время после манипуляции (1 — 2 дня). В этом случае можно будет быстро заметить ухудшение состояния и отреагировать соответствующим лечением. Беременным и детям делают прививку вакциной, которая не содержит консервантов.
Какие побочные эффекты
У разных людей симптомы при реакции на прививку от гриппа отличаются. Чаще всего это слабость, вялость, головная боль, головокружение, расстройства пищеварения. Местные проявления характеризуются развитием отека, красноты, зуда. Могут появиться высыпания по типу крапивницы — зудящая мелкая сыпь. Возможна реакция региональных лимфатических узлов: они увеличиваются, слегка болезненны.
Кроме индивидуальной реакции на правильное введение качественного препарата бывают медицинские погрешности.
Например, неправильное хранение вакцины, несоблюдение сроков годности может привести к токсическим общим проявлениям: тошнота, рвота, падение давления, похолодание рук и стоп, дрожь в теле, потеря сознания.
В то время как отступление от техники введения препарата может привести к развитию абсцесса после инъекции. Это бывает при сниженном иммунитете больного и инфицировании раны. Лечение проводят антибиотиками плюс вскрытие гнойной полости, обработка ее антисептическими средствами.
Кроме того, бывают случаи неправильного введения препарата, если люди дома самостоятельно проводят вакцинацию. Например, при попадании препарата не в мышцу, а под кожу иммунный ответ формируется хуже, при попадании в сосуд — возможна гематома. Но, не следует проводить манипуляцию самим. Потому что даже у здоровых людей возможна реакция, при которой потребуется медицинская помощь.
Контроль и учет состояния вакцин на уровне государства, а также повышение квалификации медицинских работников направлены на снижение частоты развития побочных осложнений. Но, даже при соблюдении всех требований остается совсем небольшой процент людей, у которых возникает непредсказуемая реакция на введение препарата. Около 2 — 5 % людей имеют сильную реакцию на введение антигенов, у стольких же вырабатывается иммунитет недостаточной силы.
Что нельзя делать после прививки
Сразу после проведения прививки требуется соблюдать более щадящий режим для организма:
- Избегать больших физических перегрузок, занятий спортом.
- Не купаться в открытых водоемах.
- Не употреблять алкоголь.
- Стараться правильно питаться, исключив острую, жирную, жареную пищу.
- Достаточно отдыхать и гулять в хорошую погоду на свежем воздухе.
- Избегать контактов с людьми, у которых есть признаки ОРВИ.
- В ближайшие 10 дней не сдавать кровь для донорства (организм ослаблен) или на анализы (может быть неправильный результат).
Это поможет организму сконцентрироваться на выработке иммунного ответа. От соблюдения рекомендаций зависит количество антител, которые будут выработаны против вируса. Но, в истощенном организме, который не получает достаточного количества витаминов, минералов, питательных веществ, находится в состоянии стресса, намного меньше шансов на выработку хорошего иммунитета.
Современные вакцины инактивированные, расщепленные (нет целых живых вирусов), поэтому очень редко вызывают побочные реакции и осложнения. В 85 — 90 % случаев надежно защищают человека от гриппа и осложнений. Но, осторожность нужно проявлять людям со склонностью к аллергии, при реакциях на куриный белок в анамнезе. Особенно рекомендуют прививаться уязвимым слоям населения — беременным, начиная со 2 семестра, детям, пожилым старше 65 лет, медицинским работникам. Разумеется, прививки надо делать в медицинских учреждениях, где есть необходимое оборудование и врачи для оказания неотложной помощи. Кроме того не рекомендуют сразу уходить домой после вакцинации. Первые полчаса-час лучше подождать в больнице.
Источник
Прививки и аллергия. Ответы на вопросы.
Заболеваемость различными аллергическими патологиями в настоящее время неуклонно увеличивается. При этом ученые выдвигают гипотезу, согласно которой этот рост напрямую связан с тем, что дети сегодня намного менее подвержены инфекционным заболеваниям. И в значительной степени это происходит благодаря широкому распространению массовых прививок. Дело в том, что вакцинация, с одной стороны, защищает ребенка от инфекционных агентов. Но с другой — иммунная система не получает достаточной нагрузки и «расслабляется». Отсутствие постоянной тренировки приводит к тому, что она начинает бурно реагировать на, казалось бы, довольно невинные соединения, давая аллергические реакции.
Как правильно делать прививки детям с аллергическими заболеваниями?
Так стоит ли вообще проводить вакцинацию детям, страдающим аллергией? Врачи однозначно говорят «Да!». При этом нужно руководствоваться следующим правилом: «У ребенка, которому сделали прививку, могут развиться побочные эффекты. Но если прививку не сделать вообще, то это может грозить тяжелейшим инфекционным заболеванием с летальным исходом».
Но выполнять вакцинацию детям, страдающим аллергией, необходимо с большой осторожностью. Перечислим несколько правил, которые должны быть соблюдены при этом:
1. Прививку можно делать только в период ремиссии аллергического заболевания, то есть тогда, когда состояние ребенка относительно хорошее, а все клинические симптомы аллергии имеют минимальную выраженность.
2. Необходимо пройти тщательное обследование для установления формы аллергии, определения ее симптомов и выявления раздражающего вещества.
3. Исходя из результатов этого обследования, нужно применить гипоаллергенную диету, не содержащую продуктов-провокаторов.
4. Перед прививкой ребенка должен осмотреть не только педиатр, но и иммунолог, стоматолог, отоларинголог и невропатолог.
5. Все вакцины таким детям вводят раздельно, а временной интервал между введениями должен быть удлинен по сравнению с нормальным. Это необходимо для того, чтобы тщательно следить за реакцией детского организма на каждый вид вакцины.
6. Перед прививкой необходимо обязательно провести медикаментозную подготовку. Она включает в себя антигистаминные средства, препараты кальция и фитотерапию (корень лопуха большого, солодки голой, лекарственного одуванчика и валерианы, зверобой).
7. Привитых детей с аллергическими заболеваниями надо тщательно оберегать от физических и психических перегрузок, переохлаждения и т. д.
8. Абсолютным противопоказанием к вакцинации являются только тяжелые аллергические состояния с выраженными клиническими проявлениями или необычная реакция на предыдущие прививки.
Какие антигистаминные средства лучше применять при подготовке детей с аллергией к вакцинации?
Этот вопрос, равно как и подбор курса и дозировки препаратов, находится исключительно в компетенции вашего лечащего врача. Чаще всего применяются такие медикаменты, как Супрастин, Фенистил, Зиртек, Кларитин, Телфаст и т. д. А вот популярный у нас Тавегил противопоказан детям до 1 года. В зависимости от выраженности аллергии эти препараты назначают за несколько дней до вакцинации, а затем в течение нескольких дней после. Если используется живая вакцина, то их использование может продлиться на 2-3 недели после прививки. Это связано с большей задержкой появления реакции при применении таких вакцин.
Могут ли сами прививки вызывать аллергические реакции?
Аллергия обусловлена повышенным синтезом иммуноглобулинов класса E и выбросом гистамина. А традиционные вакцины сами по себе практически не стимулируют выработку «неправильных» иммуноглобулинов. Их повышенная продукция происходит попутно и с большой вероятностью только тогда, когда этот процесс уже вызван иной причиной. Поэтому вакцинация чаще служит толчком к развитию уже имеющейся аллергии, но не ее причиной.
Но в некоторых случаях прививка все-таки способна вызвать аллергию. Это наблюдается тогда, когда у ребенка имеется повышенная чувствительность к различным компонентам вакцины. В этой ситуации решать вопрос о вакцинации необходимо в индивидуальном порядке и только после тщательного обследования.
Как понять, чем вызвана аллергия: вакциной или другими причинами?
Клинические проявления реакций, к примеру, на пищевые аллергены и на компоненты вакцин практически идентичны. Но нужно помнить, что аллергия развивается только после повторного контакта с веществом-аллергеном. При самом первом контакте происходит «запоминание» вещества иммунной системой. А сама аллергическая реакция появляется только при следующем его введении в том случае, если в первый раз выработка иммунитета пошла по неправильному пути. Это значит, что если аллергия возникла после первой прививки конкретной вакциной, то она практически наверняка вызвана не прививкой.
Каковы симптомы аллергии, вызванной прививкой?
— Крапивница
Сыпь, которая сопровождается кожным зудом. Чаще всего появляется от нескольких минут до нескольких часов после введения вакцины.
— Синдром Лайела
Реакция, проявляющаяся распространением сыпи по всей коже, появлением пузырей и сильного зуда. Может развиваться в первые трое суток после прививки.
— Сывороточная болезнь
Воспалительное поражение сосудов, возникающее как ответ на введение препарата, к которому у ребенка была аллергия. Возникает через 1-2 недели после прививки. Ее основные проявления — это лихорадка, крапивница, увеличение лимфатических узлов и селезенки, боли в суставах. Могут поражаться легкие, почки, желудочно-кишечный тракт, нервная система.
— Отек Квинке
Аллергический отек, возникающий на лице, горле, в носу и гортани. Развивается через несколько минут после введения вакцины.
— Анафилактический шок
Наиболее острая и опасная аллергическая реакция. Она связана с резким падением артериального давления, появлением чувства жара, выраженной слабости, покраснением кожи, отеком горла, удушьем и потерей сознания вплоть до летального исхода. Развивается анафилактический шок практически всегда сразу после введения вакцины.
Как можно заметить, сроки развития аллергической реакции могут быть разными, но большинство возникает в пределах от минуты до часа после прививки. Поэтому все это время ребенок-аллергик должен находиться в клинике под врачебным наблюдением. Это позволит быстро и квалифицированно оказать ему помощь в случае развития тяжелой аллергической реакции. Кроме того, все дети, имеющие аллергию, должны проходить вакцинацию только в специально оборудованном процедурном кабинете, где имеется противошоковая аптечка.
Какие компоненты вакцины способны вызывать аллергию?
— Антибиотики
Их применяют еще на стадии изготовления вакцины с целью профилактики ее бактериального загрязнения. Но ничтожное содержание антибиотиков может встречаться и в готовом препарате. Это способно спровоцировать аллергию, поскольку развитие такой реакции может быть обусловлено попаданием в организм даже минимального количества раздражающего вещества.
— Желатин
Это вещество может быть одним из компонентов комбинированной вакцины против кори-паротита-краснухи. Кроме того, оно содержится и в вакцинах против ветряной оспы.
— Белки перепелиных и куриных яиц
Остаточные следы таких белков могут присутствовать в вакцине против гриппа, кори, паротита, краснухи и бешенства. Обусловлено это тем, что яйца используются как питательная среда для выращивания возбудителей, из которых потом и изготавливается вакцина для перечисленных выше и некоторых других инфекций.
— Пекарские дрожжи
Остаточные следы веществ, содержащихся в дрожжевых грибках, могут встречаться в вакцинах против гепатита В.
— Тиомерсал
Данное соединение применяется в качестве консерванта для некоторых инактивированных, то есть содержащих убитые микроорганизмы, вакцин. Последние исследования показывают, что тиомерсал обладает способностью обострять течение диатеза.
Вакцинация детей с аллергическими заболеваниями — непростая задача. В ее решении очень важна квалификация врача, качество вакцины и максимально тщательная оценка всех возможных рисков.
Источник