Средства от аллергии: гид по выбору
Содержание статьи
Всемирная организация здравоохранения отметила, что больше 40% людей на нашей планете страдает аллергией, поэтому сегодня эту болезнь по праву называют пандемией XXI века. Каждый год наблюдается прирост заболеваемости, причем отмечается, что среди жителей экономически развитых стран процент заболеваемости выше. С веществами, вызывающими аллергическую реакцию, — аллергенами, человек встречается не только на улице и дома, но даже в еде. Выходя на улицу, у человека может возникнуть аллергическая реакция на пыльцу цветущих растений, дома же, для него становится опасной шерсть домашних животных или домашняя пыль. Пищевую аллергию считают самой коварной, так как она сильно влияет на качество жизни. Пищевые аллергены могут вызывать перекрестные реакции и если человек, например, страдает аллергией на пыльцу березы, то, скорее всего, он может столкнуться с особой реакцией на приём некоторых сырых овощей или фруктов.
Пищевую аллергию считают самой коварной, так как она сильно влияет на качество жизни.
Симптомы аллергии
Проявление легких форм аллергии протекает довольно незаметно и зачастую не вызывает дискомфорт. Однако, симптомы могут усиливаться в зависимости от типа аллергена и места его контакта с частью тела, поэтому следует обращать внимание на появление каких-либо непривычных для организма реакций:
- чихание (сильное и частое);
- кашель или затрудненное дыхание;
- ощущение нехватки воздуха;
- зуд в носу и выделение жидкого секрета;
- слезотечение;
- кожный зуд или покраснения;
- и т.д.
Какие препараты от аллергии бывают?
Препараты, применяемые для предотвращения и устранения симптомов аллергии, называются антигистаминные препараты. Механизм их действия заключается в блокировании выработки гистамина, химического вещества, которое в норме присутствует в теле человека, участвует в иммунных процессах и регулирует различные физиологические функции. При попадании в организм аллергена происходит выделение большого количества гистамина. Это приводит к воспалительной реакции, которая проявляется в виде симптомов аллергии. Чтобы не навредить себе и как можно быстрее восстановить нормальное состояние организма важно знать, какое средство от аллергии можно применять и в чем особенности и различия у представленных препаратов. Среди антигистаминных препаратов выделяют три поколения.
Препараты первого поколения
Антигистаминные препараты 1 поколения способны проникать в нервную систему. Это помогает быстро устранить симптомы аллергии. Однако, их эффект длится недолго, а при длительном приёме лекарств этой группы, может отмечаться привыкание. Самыми частыми побочными эффектами антигистаминных препаратов 1 поколения считаются сонливость, слабость, головная боль, головокружение и заторможенность реакций. Несмотря на существенные недостатки, эти лекарства имеют невысокую стоимость и, в отличие от современных препаратов, выпускаются как в форме таблеток, так и в форме инъекций, что позволяет использовать их для оказания экстренной помощи. Не предназначены для длительного лечения. В этой группе можно выделить 4 наиболее эффективных средства: димедрол, диазолин, супрастин и тавегил.
- Димедрол. Один из самых первых антигистаминных препаратов. Отпускается строго по рецепту. Применяется в чрезвычайных ситуациях. Не подходит для детей.
- Диазолин. Не вызывает выраженной сонливости. Можно применять с целью профилактики. Допустимо применять как детям, так и взрослым. Более длительный эффект. Неэффективен при тяжелых аллергических реакциях.
- Супрастин. Не вызывает выраженной сонливости. Быстрый терапевтический эффект и, по сравнению с другими препаратами этой группы, отмечается меньше побочных эффектов. Имеет больший спектр показаний. Можно использовать как взрослым, так и детям. Не рекомендуется применять при бронхиальной астме.
- Тавегил. Используется в качестве лечения как аллергических, так и псевдоаллергических реакций. Не вызывает выраженной сонливости. Эффективно снимает симптомы аллергии, особенно в период цветения. Действует на протяжении 8 часов (самое длительное действие из группы препаратов первого поколения).
Многие препараты для борьбы с аллергией не подходят для детей, поэтому необходима консультация педиатра.
Препараты второго поколения
Антигистаминные препараты 2 поколения имеют более широкий спектр действия, практически не вызывают сонливости и при соблюдении дозировки развитие побочных эффектов сводится к минимуму. Действие препарата сохраняется до 24 часов. Не вызывают привыкание. Однако, из-за особенности своего действия могут нарушать сердечный ритм. Существует риск развития индивидуальной непереносимости. В этой группе выделяют эффективные препараты: фенистил, кларитин и гисталонг.
- Фенистил. Выпускается в виде геля, эмульсии и капель, что делает препарат универсальным для приема. Гель и эмульсии можно наносить на кожу для устранения аллергической реакции, местного охлаждения и обезболивания, что особенно эффективно при укусе насекомых или кожного зуда возникшего после контакта с аллергеном.
- Кларитин. Считается самым безопасным из препаратов второго поколения и поэтому широко применяется. Не вызывает сонливости и снижения концентрации внимания. Можно применять как взрослым, так и детям (с 3 лет). Можно использовать для длительного приема. С осторожностью следует принимать при наличии нарушений функций печени.
- Гисталонг. Обладает самым длительным терапевтическим действием из препаратов второго поколения. Можно использовать для лечения хронических аллергических процессов. Несмотря на положительные качества препарата, его нельзя использовать при нарушении сердечного ритма. Не рекомендуется для приема детям и пожилым людям.
Препараты третьего поколения
Если у вас выявлена аллергия, то в вашей домашней аптечке всегда должны быть антигистаминные препараты.
Официально препараты третьего поколения еще не разработаны, однако, неофициально к этой группе относят усовершенствованные препараты второго поколения. Эта группа отличается быстрым началом действия и высокой эффективностью. Препараты имеют меньше побочных эффектов. Возможна индивидуальная непереносимость. Их можно применять как для снятия симптомов аллергии, так и для длительного лечения заболевания. Не оказывают влияния на сердечный ритм. К лучшим препаратам третьего поколения относят Цетрин, Эриус, Ксизал, и Фексофен.
- Цетрин. Выпускается в виде таблеток (противопоказан детям до 6 лет) и в виде сиропа (противопоказан детям до 2лет). Действие сохраняется до 24 часов. Эффективен при развитии отека. Сироп в составе комплексной терапии снимает спазмы при бронхиальной астме. Практически не имеет противопоказаний. С осторожностью следует применять пожилым людям.
- Эриус. Выпускается в виде таблеток (противопоказан детям до 12 лет) и сиропа (противопоказан детям до 1 года). Действует практически сразу. Продолжительность действия до 24 часов. Облегчает и предупреждает развитие симптомов аллергии. С осторожностью следует принимать при почечной недостаточности
- Ксизал (Зодак). Выпускается в виде таблеток и капель. Обладает противовоспалительным действием. Быстро устраняет зуд, отёк и покраснения. Действие препарат наблюдается до 2-х суток. Противопоказан при почечной недостаточности. Недопустимо применять детям до 6 лет.
- Фексофен (аллегра, фексофаст). Эффективно устраняет симптомы аллергии, особенно при сезонном рините. Действие сохраняется на протяжении 12 часов. Можно использовать в качестве профилактики. Недопустимо применять детям до 12 лет.
Какой препарат выбрать?
Универсального антигистаминного препарата не существует, так как каждый из нас обладает своими физиологическими качествами. Иногда, на поиск идеального средства может уйти много времени. Помните, не следует назначать себе лечение самостоятельно. Конкретный препарат, подходящий под ваши особенности, сможет определить только специалист. Также, если у вас выявлена аллергия, то в вашей домашней аптечке всегда должны быть антигистаминные препараты.
Источник
Пищевая аллергия у детей
Пищевая аллергия у детей — это специфические иммунологические реакции и клинические симптомы, возникающие при попадании аллергенов из еды либо при перекрестных воздействиях. Заболевание проявляется дерматологическими (сыпью, кожным зудом), респираторными (заложенностью носа, насморком, чиханием) и гастроинтестинальными признаками (болями в животе, тошнотой и рвотой, неустойчивостью стула). Для диагностики используют кожные прик-тесты, клинические и иммунологические исследования крови, провокационные тесты. Для лечения пищевой аллергии у детей назначают элиминационные диеты, медикаментозную терапию.
Общие сведения
Пищевая аллергия — одна из самых распространенных проблем педиатрии, которая, по разным данным, выявляется у 8-30% детей. Наиболее часто болезнь диагностируется в младенческом и раннем детском возрасте и в промежутке 7-10 лет. Реже всего проблема встречается в 3-7 лет. Мальчики и девочки одинаково восприимчивы к влиянию пищевых аллергенов. Изменение характера питания и появление большего количества экзогенных антигенов, попадающих в организм, обуславливает дальнейшее повышение заболеваемости пищевой аллергией.
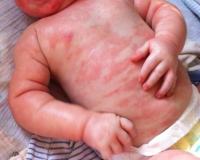
Пищевая аллергия у детей
Причины
Этиологические факторы заболевания — это различные компоненты питания, к которым организм вырабатывает антитела. Существует явление перекрестной аллергии, когда наличие сенсибилизации к пыльце растений или шерсти животных сопровождается непереносимостью определенной пищи. Для развития патологии также должны присутствовать предрасполагающие факторы:
- Генетические предпосылки. Установлено, что более 50% больных с пищевой аллергией имеют наследственную предрасположенность к атопическим заболеваниям. Это контролируется 4-мя группами генов, которые передаются независимо друг от друга, поэтому у ребенка может быть абсолютно любая их комбинация.
- Антенатальные воздействия. Сюда относят экстрагенитальные болезни женщины и патологии течения беременности, которые негативно влияют на плод. Весомый фактор риска — наличие у беременной вредных привычек. Нерациональное питание будущей матери и употребление большого числа аллергизирующих продуктов также повышают вероятность заболевания у ребенка.
- Постнатальные факторы. К ним принадлежат патологические роды, которые снижают адаптационные возможности организма и повышают риск сенсибилизации от матери. Пищевая аллергия чаще возникает у детей, которые находились на искусственном вскармливании или начали слишком рано (до 6 месяцев) получать прикорм.
- Функциональные нарушения. В раннем возрасте у детей недостаточно развита система ферментов пищеварения, которые расщепляют белковые антигены и предотвращают их попадание в организм. Местный кишечный иммунитет также неактивен, что усиливает вероятность проникновения аллергена.
Патогенез
Наиболее частые аллергены для детей — коровье молоко, яйца, орехи, соя, пшеница, рыба. Основные патогенные компоненты такой пищи — водорастворимые гликолипиды. Это небольшие молекулы, которые устойчивы к действию термической обработки, влиянию пищеварительных ферментов. Поэтому они поступают в детский организм в неизмененном виде, приводя к специфическим иммунологическим реакциям.
Основной иммунологический механизм пищевой аллергии — реагиновый тип повреждения тканей (I тип). Его суть заключается во взаимодействии аллергенов пищи с иммуноглобулинами, в результате чего активируются тучные клетки (базофилы). Они выделяют в окружающие ткани гистамин, другие биологически активные вещества, которые вызывают характерные симптомы. Реже встречаются реакции замедленной чувствительности (IV тип).
Сенсибилизация к аллергенам происходит как через оболочки ЖКТ, так и через слизистую респираторного тракта. В первом случае происходит нарушение естественного защитного барьера кишечника, вследствие чего чужеродные белки попадают в кровь. Ингаляционные аллергены преимущественно являются пыльцой растений. Они стимулируют образование IgE, которые могут реагировать с некоторыми веществами из продуктов питания, вызывая перекрестную пищевую аллергию.

Пищевая аллергия у детей
Классификация
По количеству продуктов, провоцирующих нежелательные симптомы, выделяют моновалентную сенсибилизацию, которая составляет всего 20-30% и поливалентную пищевую аллергию. В 79% случаев заболевание сочетается с чувствительностью к другим типам аллергенных веществ (пыль, пыльца растений, медикаменты). По патогенезу выделяют IgE-зависимую и IgE-независимую форму. В дополнение к этим классификациям педиатры подразделяют болезнь на 3 типа:
- Тип А — аллергия у новорожденных и детей раннего возраста, которая связана с нарушениями барьерной функции пищеварительного тракта и отсутствием оральной толерантности.
- Тип B — патология младших школьников и подростков, когда сенсибилизация преимущественно происходит через респираторный тракт, а пищевая аллергия развивается по перекрестному механизму.
- Тип С — редкий вид, который диагностируется у подростков (чаще — девушек) без предрасположенности к атопии или других факторов риска.
Симптомы
Все проявления пищевой аллергии у детей делятся на типичные и атипичные. К первым относят поражения дыхательной системы и кожи (встречаются чаще), пищеварительной системы (наблюдаются реже). Этим течение болезни отличается от взрослых, у которых обычно поражается ЖКТ. Атипичные признаки включают симптомы со стороны мочевыделительной, сердечно-сосудистой, нервной и костно-мышечной системы.
Первым признаком аллергии на продукты питания, как правило, служат патологические изменения кожи. Высыпания имеют вид плоских красных пятен или папул, возвышающихся над кожным покровом. Сыпь зачастую сопровождается шелушениями и мучительным зудом. Поражения в основном расположены на лице и шее, в зоне локтевых сгибов, предплечий и кистей. При повторных эпизодах пищевой сенсибилизации высыпания локализуются на этих же местах.
Респираторные проявления протекают с вовлечением верхних дыхательных путей. У детей возникает заложенность носа, многократное чихание, обильные водянистые выделения. Реже беспокоят першение в горле и покашливание. Подобные симптомы характерны для грудничков и детей до трехлетнего возраста. У дошкольников и младших школьников превалирует поражение бронхолегочной системы — приступы одышки, удушья.
Аллергическое воспаление ЖКТ отличается полиморфизмом симптоматики. У младенцев отмечаются частые срыгивания, рвота, кишечные колики и метеоризм. Для энтероколита характерен жидкий стул со слизью и примесями крови. В старшем возрасте пищевая аллергия протекает по типу гастродуоденита — ребенок жалуется на боли и рези в области желудка, тошноту и тяжесть в брюшной полости после еды, неустойчивость стула.
Скорость развития клинической картины определяется разновидностью иммунологических реакций. При I типе патологические симптомы выявляются сразу или через один-два часа после употребления запрещенного продукта, а при IV типе от приема пищи до аллергических проявлений может пройти до 2 суток, что затрудняет постановку диагноза и откладывает начало лечения. Продолжительность симптоматики — от 1-2 до 10 дней, что обусловлено степенью тяжести болезни, количеством съеденного аллергена.
Осложнения
Опасность пищевой аллергии заключается в том, что без лечения она является первой ступенькой в так называемом «аллергическом марше». Сначала на фоне сенсибилизации к продуктам у ребенка развивается атопический дерматит, после чего заболевание переходит на следующую ступень — поражение органов дыхания в форме аллергического ринита. При отсутствии лечения «марш» достигает третьей ступени, когда манифестирует бронхиальная астма.
Длительно недиагностированная патология сопровождается аллергическим поражением суставов и повышает риск ревматоидного артрита. Самое тяжелое проявление пищевой аллергии — анафилактический шок. Состояние более характерно для новорожденных, младенцев. Симптоматика появляется в течение 1-3 минут после контакта с аллергеном. Начинаются бронхоспазм, отек гортани, коллапс, которые без во время начатого лечения приводят к летальному исходу.
Диагностика
Своевременное обнаружение пищевой аллергии для подбора лечения представляет проблему в детской аллергологии-иммунологии, что обусловлено разнообразием иммунологических механизмов и высокой частотой перекрестных реакций. Диагностический поиск начинается с опроса родителей и ребенка: как давно начались симптомы, с чем связывается их появление, есть ли в семье факторы риска. Для установления факта пищевой аллергии проводятся лабораторные исследования:
- Кожные пробы. Простое и безопасное исследование, которое выявляет сенсибилизацию к основным видам аллергенов. Выполняется в любом возрасте, но у пациентов до 2-х лет врач может получить искаженные результаты в связи с недоразвитием реактивности кожи. Наличие и степень реакции оценивают по размеру покраснения и отека после постановки прик-теста.
- Гемограмма. Чтобы обнаружить патологию, ребенку выполняют провокационный тест: дают аллергенный продукт и сразу же назначает анализ крови. Если есть гиперчувствительность, в результатах будет снижение уровня лейкоцитов (более, чем на 1000) и тромбоцитов (на 20% и более), а уровень эозинофилов возрастет.
- Иммунологические методы. В клинической аллергологии большое значение имеет диагностика уровня общего IgE и специфических IgE-антител. Исследование имеет точность более 95% и является решающим в постановке диагноза пищевой аллергии, особенно если сомнительны результаты других тестов.
В диагностическом поиске используют элиминационный метод: из пищевого рациона исключают определенные продукты, способные вызвать аллергию, и наблюдают за самочувствием ребенка. Если патология присутствует, соблюдение диеты без какого-либо лечения приводит к улучшению состояния. По показаниям врач рекомендует консультацию смежных специалистов — детского гастроэнтеролога, пульмонолога, дерматолога. Специалисты могут предложить дополнительные лабораторные и инструментальные исследования.

Кожные пробы
Лечение пищевой аллергии у детей
Диетотерапия
Основу лечения составляют специальные элиминационные диеты. Они предназначены для контроля симптомов аллергии, предотвращения осложнений и стабилизации состояния. Рацион подбирается исходя из возраста больного, степени тяжести заболевания и количества запрещенных продуктов. В современной педиатрии выделяют 2 основных типа диетотерапии для лечения у детей пищевой аллергии:
- Неспецифическая гипоаллергенная диета. В этом случае все продукты разделяют на три группы по степени аллергенности (высокая, средняя и низкая). Из питания полностью исключают еду из первой категории (яйца, коровье молоко, цитрусовые и т. д.) и ограничивают количество продуктов со средней степенью аллергизирующей активности.
- Индивидуальная элиминационная диета. Меню подбирают после полной диагностики и выявления продуктов, при употреблении которых у ребенка начинаются неприятные симптомы. Основные типы рационов: безмолочный, с исключением яиц, с отказом от злаков. Возможны и другие варианты питания, особенно при поливалентной пищевой аллергии.
Назначение диетотерапии у детей включает 3 последовательных этапа: подбор питания, что занимает 3-10 дней, период строгого соблюдения ограничений, этап расширения рациона, который проводится в среднем через 12-18 месяцев. Такой подход современных протоколов лечения показывает высокую эффективность: у 43% пациентов клинические проявления пищевой аллергии исчезают на 5-7 день, у 11% — через 2 недели, у 23% — спустя 1 месяц от начала терапии.
Подбор диеты у детей грудного возраста имеет свои особенности. Учитывая, что самая частая причина пищевой аллергии в этот период — белки коровьего молока, малышу требуется перевод на лечебные смеси. Специализированное детское питание содержит гидролизаты протеинов, которые не имеют аллергизирующих свойств. Недостатком смесей является их горький вкус, из-за чего иногда приходится переходить на составы с соевыми белками.
Консервативная терапия
Помимо диетотерапии, схемы лечения пищевых аллергий включают медикаменты. Основная группа препаратов, разрешенная к применению у детей, — антигистаминные средства. Они назначаются в период обострения болезни, чтобы быстро убрать аллергическое воспаление и улучшить состояние пациента. При среднетяжелом течении показаны препараты в пероральной форме выпуска, а на пике обострения для лечения используют средства первого поколения в виде парентеральных растворов.
Еще одна категория медикаментов — энтеросорбенты. Они эффективно связывают избыток пищевых белковых аллергенов в ЖКТ и выводят их из организма, уменьшая степень интоксикации. При тяжелых формах пищевых аллергий и развитии «марша» в схемы лечения включаются топические и системные глюкокортикоиды, стабилизаторы мембран тучных клеток, антилейкотриеновые препараты.
Прогноз и профилактика
При раннем выявлении аллергизирующих факторов и их исключении из рациона происходит полное выздоровление. Соблюдение рекомендаций по питанию позволяет предотвратить рецидивы заболевания. По мере того как увеличивается оральная толерантность, у части детей наступает спонтанное выздоровление, что подтверждается данными статистики: среди взрослых истинными формами пищевой аллергии страдает только 1-3% (в сравнении с 8-30% у детей).
Чтобы снизить риск аллергических проявлений у детей, необходимо максимально ограничить влияние аллергенов на организм. Профилактика состоит из двух этапов:
- Антенатальный этап. Включает рациональное питание беременной, назначение элиминационных диет женщинам, которые имеют отягощенный аллергологический анамнез.
- Постнатальный этап. Предполагает исключительно грудное вскармливание до 6-месячного возраста, что дает ребенку антигенную защиту, а также основанное на принципах доказательной медицины введение прикорма, при необходимости — молочных смесей.
Источник