Температурная крапивница
Содержание статьи
Температурная крапивница — аллергический уртикарный дерматоз, возникающий в качестве ответной реакции на действие температурного фактора. Основными клиническими симптомами являются зуд и гиперемия, на фоне которых появляются мономорфные волдыри, существующие не более 24 часов. Высыпания могут сопровождаться повышением температуры, головной болью, продромальными явлениями, интоксикацией. Диагностируют температурную крапивницу на основании анамнеза, клинических проявлений и провокационных тестов. Терапия заключается в устранении причины дерматоза, назначении антигистаминных, десенсибилизирующих, противовоспалительных препаратов, детоксикации.
Общие сведения
Температурная крапивница — транзиторный аллергический ответ организма на тепло или холод. Данной патологией страдают около 7% населения планеты. Впервые температурная крапивница упоминается ещё в трудах Гиппократа (IV век до н. э.). Клинические симптомы заболевания подробно описаны в XVIII веке английским врачом У. Геберденом. Открытие тучных клеток, переполненных гистамином, немецким иммунологом П. Эрлихом в 1877-79 годах дало основу понимания патогенеза крапивницы с точки зрения образования уртикарий. В 1961 году представителями отечественной школы дерматологии Ю. Ф. Анцыпаловским и А. П. Зинченко был доказан приоритет в патогенезе холодовой крапивницы особых холодовых рецепторов, обладающих сверхчувствительностью к низким температурам, что в сочетании с аллергической настроенностью организма объясняло факт волнообразного течения патологии и её резистентности к проводимой терапии.
Температурная крапивница не имеет гендерной окраски и возрастных рамок. Нестандартность данного состояния проявляется в его способности сопровождать процесс отогревания человека, возникать во время летнего дождя, плавания в тропических широтах, перемещения с солнцепёка в тень и т. д. Актуальность проблемы на современном этапе связана с неуклонным ростом заболеваемости температурной крапивницей, а также с производственными и экономическими потерями, поскольку дерматозом страдают преимущественно трудоспособные пациенты.
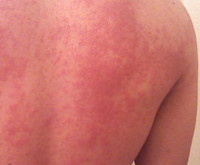
Температурная крапивница
Причины температурной крапивницы
Пусковым моментом заболевания считают тепловое или холодовое воздействие. Тепловая крапивница является контактным дерматозом, холодовая возникает в качестве реакции холодовых рецепторов кожи на понижение температуры окружающей среды, употребление мороженого и холодных напитков. Кроме того, данное состояние может наблюдаться при внутривенном введении препаратов, температура которых ниже 6 °C. Иногда патологический процесс является симптомом других заболеваний, связанных с наличием в организме пациента холодозависимых белков (например, пароксизмальная холодовая гемоглобинурия). Факторами, увеличивающими вероятность развития температурной крапивницы, считают паразитарные болезни, простуды, очаги фокальной инфекции в организме пациента, заболевания пищеварительного тракта, гинекологическую патологию. Существуют наследственные аутосомно-доминантные формы температурной крапивницы.
Единая концепция возникновения патологии отсутствует. Различают иммунные и неиммунные механизмы развития температурной крапивницы. При воздействии низких температур на кожные покровы происходит активация тучных клеток, из которых высвобождается гистамин, простагландины, лейкотриены (ЛТ D4, С4, Е4), повышается проницаемость сосудов с развитием отёка и возникновением волдырей. Параллельно в организме начинается выработка специальных белков — криоглобулинов, дополнительно стимулирующих выработку гистамина и провоцирующих новые аллергические высыпания.
Редко фиксируется пассивный перенос гиперчувствительности к холоду, опосредованный IgG- или IgG-IgМ-криоглобулинами. Контакт с холодом стимулирует синтез IgG-аутоантител к рецепторам, связанным с тучными клетками. Образуются циркулирующие иммунные комплексы, провоцирующие сосудистую реакцию, аналогичную гистаминному ответу с белковой деструкцией клеток и формированием волдырей. Тепловую крапивницу вызывает выброс медиаторов ацетилхолина из нервных окончаний под воздействием тепла.
Классификация температурной крапивницы
В современной дерматологии различают две основных формы температурной крапивницы — холодовую и тепловую. Холодовая крапивница возникает в качестве ответной реакции кожи на низкие температуры. Она может быть острой (до 6 недель) и хронической (более 6 недель). Тепловая крапивница, развивается в ответ на действие высоких температур, также подразделяется на острую (до 6 недель) и хроническую (более 6 недель).
Холодовая крапивница включает следующие виды патологии:
- Рецидивирующая — сезонная (исключаются летние месяцы и поздняя весна), возникающая на действие холодной воды.
- Рефлекторная — локальная, проявляющаяся сыпью вокруг места соприкосновения эпидермиса с холодом, и общая, возникающая из-за переохлаждения всего организма. Участок контакта остаётся неизменённым.
- Семейная — генодерматоз с аутосомно-доминантным наследованием.
- Холодовая эритема, сопровождающаяся болезненной гиперемией в области контакта кожи и холода.
- Холодовой дерматит — шелушащееся воспаление кожи в ответ на переохлаждение.
- Холодовой ринит, характеризующийся симптомами насморка только на холоде.
- Холодовой конъюнктивит, проявляющийся на морозе.
Тепловая крапивница включает две разновидности:
- Классическую локальную форму, возникающую в месте соприкосновения кожи с теплом.
- Нестандартную холинергическую форму — вариант развития патологического процесса в ответ на тепло при физических нагрузках, стрессах, горячих ваннах, жаркой погоде.
Симптомы температурной крапивницы.
Основной особенностью заболевания является мономорфность высыпаний и зуд. Волдыри локализуются повсеместно, включая кожу кистей, стоп, волосистой части головы. Величина и внешний вид элементов значительно варьируют — от пузырьков диаметром несколько миллиметров до сливных элементов величиной с ладонь, своими очертаниями напоминающих географическую карту. Острая форма температурной крапивницы характеризуется крупными волдырями, которые стремительно появляются, а затем так же быстро регрессируют, хроническая — мелкой сыпью, сохраняющейся на коже в течение суток. Хроническая температурная крапивница — интенсивно зудящий ночной дерматоз, что обусловлено суточным ритмом секреции гистамина. При острой температурной крапивнице зуд менее интенсивен, отсутствует в ночное время.
Температурная крапивница начинается спонтанно с зуда и гиперемии. На фоне эритемы возникают ярко-розовые уртикарии, нарастает отёк, который сдавливает капилляры кожи, вследствие чего волдыри бледнеют. Возможны геморрагические подсыпания. В последующем волдыри начинают регрессировать с центра, приобретая форму колец. При развитии рецидива или хронизации температурной крапивницы отмечаются продромальные явления с резким подъёмом температуры, артралгиями и диспепсией. Температурная крапивница способна к самостоятельному регрессу, не оставляет следов на коже. Анафилактические реакции наблюдаются очень редко.
Диагностика температурной крапивницы
Клинический диагноз ставится дерматологом на основании анамнеза и мономорфности сыпи, подтверждается провокационными пробами. Для холодового варианта применяют Дункан-тест: на локтевой сгиб кладут лёд, если спустя 15 минут кожа остаётся инертной — крапивница отсутствует. Для более точной проверки используют иммерсию, погружая руку в холодную воду (ниже 8 °C) на 5-10 минут. Отсутствие в течение тестового времени зуда и эритемы — отрицательный результат. Можно поместить пациента без одежды на 10-30 минут в холодную комнату с температурой 4 °C. В этом случае следует соблюдать осторожность во избежание развития простуды или системных реакций. Используют также тест с физическими упражнениями при температуре 4 °C в течение 15 минут, после чего определяют уровень криоглобулинов в крови.
Локальную форму тепловой крапивницы диагностируют с помощью пробы с тёплым предметом: к коже предплечья прикладывают стакан с горячей водой (40-48 °C) на 1-5 минут или опускают кисть в воду той же температуры. Инертность кожи свидетельствует об отсутствии крапивницы. Распространённую форму подтверждают при возникновении волдырей в горячей ванне с температурой 40-48 °C или с помощью ходьбы в течение 30 минут. Тепловую крапивницу холинергического варианта можно диагностировать и по кожному тесту с метахолином (волдыри при внутривенном или подкожном ведении вещества). Для исключения иного генеза волдырей проводят анализ крови на аллергены.
Дифференцируют температурную крапивницу с укусами насекомых, дермографизмом, уртикарным васкулитом, многоформной экссудативной эритемой, строфулюсом, наследственным ангиоотёком, мастоцитозом, вторичным сифилисом, синдромами Леффлера, Висслера-Фанкони, Мелькерссона-Розенталя.
Лечение температурной крапивницы
Необходимо устранить причину заболевания. При холодовой крапивнице показано сочетание антигистаминных препаратов II и III поколения, транквилизаторов, десенсибилизирующих средств, М-холиноблокаторов. В тяжёлых случаях назначают кортикостероиды короткими курсами, проводят детоксикацию. При анафилаксии необходимо срочное внутривенное или подкожное введение адреналина. Самостоятельно купировать приступ можно с помощью специальной ручки-шприца с адреналином. Местная терапия включает тёплые овсяные ванны, противозудные и противовоспалительные средства, болтушки.
При тепловом варианте антигистаминные средства неэффективны из-за медиаторов ацетилхолина. На очаги поражения 1-2 раза в день наносят гели и мази на основе атропина, экстракта красавки. Параллельно купируют обострение сопутствующих заболеваний, санируют очаги хронической инфекции. Прогноз относительно благоприятный, в 50% случаев температурная крапивница самопроизвольно разрешается в течение года. У 20% больных патология становится хронической, приобретает упорное рецидивирующее течение. Важна своевременная и точная диагностика, адекватная терапия, поскольку температурная крапивница в редких случаях осложняется ангионевротическим отёком и анафилаксией.
Источник
Аллергия на жару. Когда лето перестает быть другом
Что может быть более обычным, чем холод зимой и жара летом? Однако в последнее время эти обычные явления все чаще становятся причиной аллергии. Может быть, Вы не сразу обратите внимание на необычные реакции вашего организма, однако это необходимо сделать, чтобы избежать усугубления ситуации.
Летом нас подстерегают две опасности: аллергия на жару и аллергия на ультрафиолетовые лучи. На пляже обе эти опасности сходятся воедино. Поэтому человек, не подозревавший о том, что у него имеется подобный вид аллергии, может внезапно почувствовать себя плохо на отдыхе. К сожалению, аллергия коварна: она может проявиться неожиданно даже у человека, который никогда не страдал аллергическими реакциями.
Какие же реакции нашего организма могут насторожить нас в жаркую погоду?
Аллергия на жару проявляется тем, что при повышении температуры воздуха у больного краснеет лицо, руки, шея, грудь, спина. При этом они покрываются множеством красных пятнышек и мелких волдырей, которые причиняют нестерпимый зуд. Когда человек попадает в прохладу, спустя 20-30 минут неприятные ощущения исчезают.
Такая реакция организма называется «тепловая крапивница».
Чтобы облегчить свое состояние, окунитесь в прохладную воду. Это может быть море, душ, бассейн и так далее.
Следует отметить, что если Вы отмечали у себя подобную реакцию, отдых на юге Вам противопоказан. Кроме того, нежелательны занятия фитнесом. Во время которых организм слишком разогревается.
Летом учащается также количество обращений к врачам с жалобами на аллергию на солнечные лучи — так называемую фотосенсибилизацию организма.
Признаки аллергии на ультрафиолет — такие же, как при аллергии на жару: краснота кожи и зуд. Все эти неприятные симптомы проходят после того, как больной отправляется в тень.
Врачи-аллергологи отмечают, что аллергия на ультрафиолет может усилиться, если Вы применяли:
- Антибиотики тетрациклинового ряда,
- гормональные контрацептивы,
- препараты для лечения угревой сыпи,
- шампанское,
- виноградное вино,
- сандаловое масло.
Как следует вести себя человеку, страдающему аллергией на ультрафиолет и жару?
Старайтесь проводить отпуск там, где не жарко и даже дождливо. Однако если Вы постоянно проживае т е в жаркой местности или по каким-то причинам вынуждены там находиться, соблюдайте меры предосторожности: ук рывайтесь от солнца под зонтиком, посещайте пляж ранним утром или близко к закату. Желательно как можно реже выходить на улицу, если там жарко.
Врачи-аллергологи предупреждают о том, что не следует подвергать свой организм воздействию нежелательных для него факторов. Если Вы, невзирая на аллергические реакции, будете продолжать находиться на жаре и под солнечными лучами, Вы рискуете всю жизнь страдать фотодерматозом.
Как можно облегчить проявления аллергических
реакций на жару и солнце?
Воспаленную кожу можно успокоить, протерев ее свежеотжатым соком сырого картофеля, огурца или яблока.
Выпейте стакан воды с растворенной в нем чайной ложки соды.
Примите прохладный душ. Если есть возможность, сделайте ванну с отваром крапивы или крахмалом, растворенным в холодной воде.
Облегчить состояние Вашей кожи сможет также белая или розовая косметическая глина, которую нужно нанести тонким слоем.
Вам также обязательно нужно обратиться к врачу. Врач не только подберет необходимые Вам лекарства, но и выяснит, с чем связано появление такой реакции организма. Многие медики считают, что аллергия на температурный режим свидетельствует об очагах хронической инфекции, которые необходимо выявить и своевременно вылечить.
Источник
Что такое тепловая аллергия и как ее лечить?
Тепловая аллергия или крапивница — это негативная реакция организма человека на тепловое воздействие, встречается редко. Несмотря на название, происхождение данной реакции не является исключительно аллергическим. Причинами становится целый комплекс физических и биохимических факторов. Отличительная особенность тепловой крапивницы в том, что наблюдается четкая связь между воздействием на кожу и негативными последствиями. Раздражителем может стать как солнечный свет или обогреватель, так и жаркий воздух на улице или в помещении.
Подверженные данному заболеванию люди обычно сталкиваются с обострениями несколько раз в год, они могут отличаться по интенсивности. Симптомами становятся жжение и зуд на коже, повышение температуры тела. У детей болезнь встречается чаще, чем у взрослых, в большинстве случаев она отступает к моменту полового созревания. В остальных случаях рецидивы могут беспокоить десятилетиями.
Из этого материала ты узнаешь про аллергию на тепло, чем она обусловлена, кто ей подвержен. Также здесь ты найдешь информацию о способах диагностики, профилактики и лечения заболевания.
Бывает ли аллергия на жару?
Самыми распространенными аллергенами являются пыльца цветущих растений и продукты питания. В статье «Какой бывает аллергия?» перечислены часто встречающиеся разновидности болезни. Но может ли спровоцировать аллергическую реакцию тепловое воздействие?
В классическом понимании не может, так как реакция на перепад температур или тепловое воздействие — это комплексный процесс. В научной интерпретации аллергия — это воздействие на организм большого количества гистамина после повреждения комплексом антиген-антитело тучных клеток-базофилов. Антигеном становится определенный раздражитель, например, пыль или шерсть. Тепловая крапивница сопровождается усиленной выработкой нейромедиатора ацетилхолина, данное вещество отвечает за прохождение по нервной системе импульсов.
У науки нет точного ответа относительно механизма формирования. Есть теория, что ацетилхолин делает организм более восприимчивым к внутреннему негативному фактору, то есть к гистамину. Нейромедиатор влияет на работу гипоталамуса, он отвечает за терморегуляцию, в результате чего температура тела начинает расти. Исходя из данной теории, можно утверждать, что это нарушение механизмов адаптации к внешним факторам.

Что такое тепловая крапивница?
Это патологический процесс, обладающий свойствами нейродермита и аллергии, он похож на эти болезни по признакам и течению. При тепловом воздействии производится много ацетилхолина, и он повышает восприимчивость к гистамину. Но все не так просто, так как одно лишь температурное воздействие не может привести к выбросу гистамина.
Исключением является только солнечный свет, содержащийся в нем ультрафиолет может стать причиной настоящей аллергии.
Согласно статистике, около 98% пациентов с тепловым дерматитом ранее уже сталкивались с аллергическими реакциями. Выходит, процесс является вторичным, он не развивается сам по себе, а становится осложнением аллергии. После полового созревания от 60 до 70% пациентов выздоравливают, нередко происходит ремиссия, которую принимают за выздоровление. При хроническом течении обострения происходят 2-6 раз в год. На лечении болезни специализируется аллерголог-иммунолог, при сильных кожных реакциях подключается дерматолог.
Почему кожа реагирует на тепло?
Все причины науке неизвестны, но на основании проведенных исследований можно утверждать о таких факторах развития:
- высокая восприимчивость к гистамину, наблюдается при наличии истинной аллергии в истории болезни;
- эндокринные патологии. Неизвестно, как именно, но они существенно повышают риск развития;
- высокая чувствительность к ацетилхолину.
Тепловую аллергию часто путают с простудой и детскими болезнями, которые сопровождаются сыпью, к примеру, ветрянка или краснуха. Чаще всего ей подвержены:
- дети в возрасте до 12 лет;
- люди с хронической аллергией. Чем чаще обострения — тем выше риск. После приступов бронхиальной астмы и отека Квинке нельзя перегреваться;
- беременные. Для них характерна повышенная чувствительность ко всем раздражителям;
- лица пожилого возраста и с ослабленным иммунитетом;
- жители северных широт. Рожденные на севере люди плохо переносят тепло.

Есть мнение, что вероятность тепловой реакции повышается при курении, употреблении алкоголя, малоподвижном образе жизни, но научного подтверждения оно не имеет. В качестве триггера может выступить не только перегрев, но и другие факторы:
- острая еда. Вызывает расширение периферических кровеносных сосудов;
- эмоциональное и физическое перенапряжение;
- инфекционные и простудные заболевания;
- острая стадия болезней пищеварительной и эндокринной систем;
- вегетативные дисфункции головного мозга, вызванные травмами.
Как проявляется?
У разных людей проявления отличаются, полная клиническая картина встречается достаточно редко. Она включает в себя:
- образование на кожном покрове отдельных папул розового цвета размером до 3 мм, позднее они увеличиваются и соединяются в большие зоны, называемые областью поражения;
- жжение и зуд в пораженных зонах;
- сильная боль при прикосновении к этим местам;
- проблемы со сном по причине сильного дискомфорта.

Признаки развиваются через несколько минут после теплового воздействия или другого провоцирующего фактора, к примеру, после принятия горячей ванны. Протяженность патологического процесса составляет в среднем 3-7 дней. При подострой стадии папулы лопаются, их содержимое попадает на кожу. В этот момент категорически запрещается чесать зудящие места, это приведет к нагноению, занесению инфекции и даже отмиранию определенных участков кожного покрова. К тому же после расчесывания образуются рубцы, избавиться от которых очень сложно. Очень редко появляются гнойники в подкожной жировой клетчатке, это происходит при сильном снижении иммунитета.
Протекать тепловая крапивница может в двух формах: классической или холинергической. Течение практически идентичное, но во втором случае проявления будут более выраженными, к ним добавляются такие общие симптомы, как сильный жар, тошнота и рвота, упадок сил. Также для холинергической формы характерно затягивание каждого эпизода еще на несколько суток, вылечить данный тип сложнее. Как правило, в детском возрасте болезнь протекает в классической вариации, у взрослых считается приобретенной и может проходить в любой из форм.
Аллергикам и родителям детей, подверженных аллергии, будет полезно узнать о других разновидностях аллергических реакций, чтобы научиться предотвращать их появление. Актуальная информация представлена в материале «Аллергия на косметику: Как лечить и предотвратить?».

У детей
В детском возрасте тепловая крапивница обычно проходит в классической форме, ее также называют локальной. Осложненная разновидность наблюдается реже, примерно у 15-20% пациентов. Состояние соответствует интоксикации, может наблюдаться жар. Даже небольшое повышение температуры указывает на необходимость экстренного обращения за медицинской помощью, в некоторых случаях требуется госпитализация.
Дети чаще взрослых реагируют на температурное воздействие. Это обусловлено особенностями работы иммунитета, а также внутренними биохимическими факторами. Однако, это не означает, что состояние является нормой и не требует лечения.

Диагностика
Для того, чтобы пройти диагностику с целью подтверждения тепловой аллергии, необходимо обратиться к аллергологу-иммунологу. Это главный специалист, курирующий лечение, он может привлечь дерматолога для проведения расширенных диагностических мероприятий.
Базовые диагностические меры включают:
- опрос взрослого пациента или родителей ребенка;
- составление анамнеза, требуется подробная информация о развитии состояния, ранее перенесенных болезнях, семейной истории, условиях жизни;
- осмотр для определения состояния слоев кожи;
- общий и биохимический анализ крови.

На основании этих мероприятий врач может определить, к какому типу относится беспокоящий процесс. Часто проводят провокационные пробы для оценки способности организма переносить тепло. Для этого пациент должен взять в руку стакан с горячей водой или погрузить руку в теплую воду, также прибегают к подкожному введению Карбахолина. Эти методы используют под наблюдением специалиста в качестве окончательного подтверждения диагноза, негативная реакция на раздражители позволяет подтвердить наличие аллергии на тепло.
Если появляются подозрения на наличие сопутствующих патологических процессов воспалительной или инфекционной природы, проводятся дополнительные исследования. Это бактериологическое и микроскопическое исследование содержимого папул или соскоба с поверхности кожи.

Лечение и осложнения
Если заболевание не осложнено последствиями, то его лечение может проходить в домашних условиях. Оно заключается в медикаментозной терапии. Комплекс состоит из:
- антигистаминных средств. Для приема внутрь назначают цетрин, тавегил, супрастин, для облегчения кожных проявлений — фенистил-гель для местного применения. Врачи не рекомендуют принимать антигистаминные препараты второго поколения. Исследования показывают, что они повышают риск развития сердечно-сосудистых заболеваний;
- мази с кортикостероидами, это преднизолон, адвантан, гидрокортизон. Они работают на устранение воспаления, благодаря чему проходит зуд, кожа перестает трескаться и мокнуть в пораженных зонах, ранки быстрее заживают;
- блокаторы рецепторов гистамина, циметидин, фамотидин;
- препараты с дифенгидрамином, например, псило-бальзам.

Этого достаточно для системного купирования аллергической реакции. Чтобы предотвратить повторное появление, необходимо придерживаться профилактических мер, в первую очередь соблюдать диету и принципы здорового образа жизни.
Несвоевременное лечение или его отсутствие приводят к осложнениям:
- асфиксия, анафилактический шок, бронхоспазм, отек Квинке, все они могут закончиться летальным исходом. Не относятся к характерным для тепловой крапивницы последствиям, свойственны для любого аллергического процесса. Но чрезмерная реакция на тепло повышает вероятность их появления;
- отечность дыхательных путей;
- при расчесывании — инфицирование пораженных зон. Доходит до глубокого абсцесса с поражением жировой клетчатки.

Чтобы не допустить развития осложнений, необходимо обратиться за медицинской помощью при обнаружении общих симптомов. Рекомендуется вызвать скорую помощь или самостоятельно обратиться в больницу.
Профилактические меры
Профилактика обострений заключается в следующем:
- отказ от употребления алкоголя, курения, а также от психоактивных веществ. Исключением являются назначенные врачом лекарства антипсихотического действия;
- создание комфортной температурной среды. Установка климатического оборудования дома, выход на прогулки в утреннее и вечернее время, установка оптимальной температуры воды для купания;
- исключение из рациона острых специй и продуктов;
- соблюдение режима дня;
- отсутствие психоэмоциональных и физических перегрузок;
- профилактические посещения терапевта;
- немедленное обращение к аллергологу при подозрении на обострение.
Также важно оградить себя от контактов с веществами, которые вызывают негативную реакцию или являются предположительно опасными. Это касается агрессивной бытовой химии, подробности — в материале «Насколько опасна аллергия на хлорку».
Таким образом, тепловая аллергия — это комплекс реакций иммунитета, который наблюдается и лечится аллергологом-иммунологом. Чтобы оградить себя от опасных последствий, необходимо обратиться за помощью при обнаружении первых симптомов. В большинстве случаев прогноз лечения благоприятный. Соблюдение профилактических мер способствует улучшению качества жизни.
Источник