Температурная крапивница
Содержание статьи
Температурная крапивница — аллергический уртикарный дерматоз, возникающий в качестве ответной реакции на действие температурного фактора. Основными клиническими симптомами являются зуд и гиперемия, на фоне которых появляются мономорфные волдыри, существующие не более 24 часов. Высыпания могут сопровождаться повышением температуры, головной болью, продромальными явлениями, интоксикацией. Диагностируют температурную крапивницу на основании анамнеза, клинических проявлений и провокационных тестов. Терапия заключается в устранении причины дерматоза, назначении антигистаминных, десенсибилизирующих, противовоспалительных препаратов, детоксикации.
Общие сведения
Температурная крапивница — транзиторный аллергический ответ организма на тепло или холод. Данной патологией страдают около 7% населения планеты. Впервые температурная крапивница упоминается ещё в трудах Гиппократа (IV век до н. э.). Клинические симптомы заболевания подробно описаны в XVIII веке английским врачом У. Геберденом. Открытие тучных клеток, переполненных гистамином, немецким иммунологом П. Эрлихом в 1877-79 годах дало основу понимания патогенеза крапивницы с точки зрения образования уртикарий. В 1961 году представителями отечественной школы дерматологии Ю. Ф. Анцыпаловским и А. П. Зинченко был доказан приоритет в патогенезе холодовой крапивницы особых холодовых рецепторов, обладающих сверхчувствительностью к низким температурам, что в сочетании с аллергической настроенностью организма объясняло факт волнообразного течения патологии и её резистентности к проводимой терапии.
Температурная крапивница не имеет гендерной окраски и возрастных рамок. Нестандартность данного состояния проявляется в его способности сопровождать процесс отогревания человека, возникать во время летнего дождя, плавания в тропических широтах, перемещения с солнцепёка в тень и т. д. Актуальность проблемы на современном этапе связана с неуклонным ростом заболеваемости температурной крапивницей, а также с производственными и экономическими потерями, поскольку дерматозом страдают преимущественно трудоспособные пациенты.
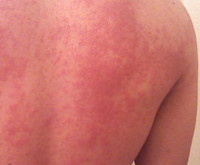
Температурная крапивница
Причины температурной крапивницы
Пусковым моментом заболевания считают тепловое или холодовое воздействие. Тепловая крапивница является контактным дерматозом, холодовая возникает в качестве реакции холодовых рецепторов кожи на понижение температуры окружающей среды, употребление мороженого и холодных напитков. Кроме того, данное состояние может наблюдаться при внутривенном введении препаратов, температура которых ниже 6 °C. Иногда патологический процесс является симптомом других заболеваний, связанных с наличием в организме пациента холодозависимых белков (например, пароксизмальная холодовая гемоглобинурия). Факторами, увеличивающими вероятность развития температурной крапивницы, считают паразитарные болезни, простуды, очаги фокальной инфекции в организме пациента, заболевания пищеварительного тракта, гинекологическую патологию. Существуют наследственные аутосомно-доминантные формы температурной крапивницы.
Единая концепция возникновения патологии отсутствует. Различают иммунные и неиммунные механизмы развития температурной крапивницы. При воздействии низких температур на кожные покровы происходит активация тучных клеток, из которых высвобождается гистамин, простагландины, лейкотриены (ЛТ D4, С4, Е4), повышается проницаемость сосудов с развитием отёка и возникновением волдырей. Параллельно в организме начинается выработка специальных белков — криоглобулинов, дополнительно стимулирующих выработку гистамина и провоцирующих новые аллергические высыпания.
Редко фиксируется пассивный перенос гиперчувствительности к холоду, опосредованный IgG- или IgG-IgМ-криоглобулинами. Контакт с холодом стимулирует синтез IgG-аутоантител к рецепторам, связанным с тучными клетками. Образуются циркулирующие иммунные комплексы, провоцирующие сосудистую реакцию, аналогичную гистаминному ответу с белковой деструкцией клеток и формированием волдырей. Тепловую крапивницу вызывает выброс медиаторов ацетилхолина из нервных окончаний под воздействием тепла.
Классификация температурной крапивницы
В современной дерматологии различают две основных формы температурной крапивницы — холодовую и тепловую. Холодовая крапивница возникает в качестве ответной реакции кожи на низкие температуры. Она может быть острой (до 6 недель) и хронической (более 6 недель). Тепловая крапивница, развивается в ответ на действие высоких температур, также подразделяется на острую (до 6 недель) и хроническую (более 6 недель).
Холодовая крапивница включает следующие виды патологии:
- Рецидивирующая — сезонная (исключаются летние месяцы и поздняя весна), возникающая на действие холодной воды.
- Рефлекторная — локальная, проявляющаяся сыпью вокруг места соприкосновения эпидермиса с холодом, и общая, возникающая из-за переохлаждения всего организма. Участок контакта остаётся неизменённым.
- Семейная — генодерматоз с аутосомно-доминантным наследованием.
- Холодовая эритема, сопровождающаяся болезненной гиперемией в области контакта кожи и холода.
- Холодовой дерматит — шелушащееся воспаление кожи в ответ на переохлаждение.
- Холодовой ринит, характеризующийся симптомами насморка только на холоде.
- Холодовой конъюнктивит, проявляющийся на морозе.
Тепловая крапивница включает две разновидности:
- Классическую локальную форму, возникающую в месте соприкосновения кожи с теплом.
- Нестандартную холинергическую форму — вариант развития патологического процесса в ответ на тепло при физических нагрузках, стрессах, горячих ваннах, жаркой погоде.
Симптомы температурной крапивницы.
Основной особенностью заболевания является мономорфность высыпаний и зуд. Волдыри локализуются повсеместно, включая кожу кистей, стоп, волосистой части головы. Величина и внешний вид элементов значительно варьируют — от пузырьков диаметром несколько миллиметров до сливных элементов величиной с ладонь, своими очертаниями напоминающих географическую карту. Острая форма температурной крапивницы характеризуется крупными волдырями, которые стремительно появляются, а затем так же быстро регрессируют, хроническая — мелкой сыпью, сохраняющейся на коже в течение суток. Хроническая температурная крапивница — интенсивно зудящий ночной дерматоз, что обусловлено суточным ритмом секреции гистамина. При острой температурной крапивнице зуд менее интенсивен, отсутствует в ночное время.
Температурная крапивница начинается спонтанно с зуда и гиперемии. На фоне эритемы возникают ярко-розовые уртикарии, нарастает отёк, который сдавливает капилляры кожи, вследствие чего волдыри бледнеют. Возможны геморрагические подсыпания. В последующем волдыри начинают регрессировать с центра, приобретая форму колец. При развитии рецидива или хронизации температурной крапивницы отмечаются продромальные явления с резким подъёмом температуры, артралгиями и диспепсией. Температурная крапивница способна к самостоятельному регрессу, не оставляет следов на коже. Анафилактические реакции наблюдаются очень редко.
Диагностика температурной крапивницы
Клинический диагноз ставится дерматологом на основании анамнеза и мономорфности сыпи, подтверждается провокационными пробами. Для холодового варианта применяют Дункан-тест: на локтевой сгиб кладут лёд, если спустя 15 минут кожа остаётся инертной — крапивница отсутствует. Для более точной проверки используют иммерсию, погружая руку в холодную воду (ниже 8 °C) на 5-10 минут. Отсутствие в течение тестового времени зуда и эритемы — отрицательный результат. Можно поместить пациента без одежды на 10-30 минут в холодную комнату с температурой 4 °C. В этом случае следует соблюдать осторожность во избежание развития простуды или системных реакций. Используют также тест с физическими упражнениями при температуре 4 °C в течение 15 минут, после чего определяют уровень криоглобулинов в крови.
Локальную форму тепловой крапивницы диагностируют с помощью пробы с тёплым предметом: к коже предплечья прикладывают стакан с горячей водой (40-48 °C) на 1-5 минут или опускают кисть в воду той же температуры. Инертность кожи свидетельствует об отсутствии крапивницы. Распространённую форму подтверждают при возникновении волдырей в горячей ванне с температурой 40-48 °C или с помощью ходьбы в течение 30 минут. Тепловую крапивницу холинергического варианта можно диагностировать и по кожному тесту с метахолином (волдыри при внутривенном или подкожном ведении вещества). Для исключения иного генеза волдырей проводят анализ крови на аллергены.
Дифференцируют температурную крапивницу с укусами насекомых, дермографизмом, уртикарным васкулитом, многоформной экссудативной эритемой, строфулюсом, наследственным ангиоотёком, мастоцитозом, вторичным сифилисом, синдромами Леффлера, Висслера-Фанкони, Мелькерссона-Розенталя.
Лечение температурной крапивницы
Необходимо устранить причину заболевания. При холодовой крапивнице показано сочетание антигистаминных препаратов II и III поколения, транквилизаторов, десенсибилизирующих средств, М-холиноблокаторов. В тяжёлых случаях назначают кортикостероиды короткими курсами, проводят детоксикацию. При анафилаксии необходимо срочное внутривенное или подкожное введение адреналина. Самостоятельно купировать приступ можно с помощью специальной ручки-шприца с адреналином. Местная терапия включает тёплые овсяные ванны, противозудные и противовоспалительные средства, болтушки.
При тепловом варианте антигистаминные средства неэффективны из-за медиаторов ацетилхолина. На очаги поражения 1-2 раза в день наносят гели и мази на основе атропина, экстракта красавки. Параллельно купируют обострение сопутствующих заболеваний, санируют очаги хронической инфекции. Прогноз относительно благоприятный, в 50% случаев температурная крапивница самопроизвольно разрешается в течение года. У 20% больных патология становится хронической, приобретает упорное рецидивирующее течение. Важна своевременная и точная диагностика, адекватная терапия, поскольку температурная крапивница в редких случаях осложняется ангионевротическим отёком и анафилаксией.
Источник
Температура при аллергии
3805 просмотров
24 сентября 2020
У дочери (20 лет) уже месяц температура 37,2, заложен нос, чихание, зуд в носу. Началось все с ОРВИ, но кашля и болей не было, только ломота, температура, насморк и небольшое першение. И до сих пор ничего не изменилось, только ломота прошла. Лечилась сначала арбидолом, потом синупрет, траумель, травяные чаи, морсы, кларитин. Задавала вопрос лору здесь на сайте, советовали сделать кт пазух. Удалось попасть на прием к лору, но он ничего не назначил и сказал ничего не делать, постепенно пройдет само. Но сколько можно ждать, дочь жалуется что ей плохо, ночью очень тяжело дышит, нос заложен, выделения из носа небольшие прозрачные, постоянно чихает. Может ли это быть аллергия с температурой?
ЛОР
Здравствуйте! У ЛОР-врача вам сделали какие-либо исследования?
Светлана, 24 сентября 2020
Клиент
Марианна, нет, никаких, только осмотр
ЛОР
Как долго уже используете сосудосуживающие капли? Антигистаминные препараты принимаете?
Светлана, 24 сентября 2020
Клиент
Марианна, капли не использовала, кларитин пила неделю, ничего не изменилось
Терапевт
Здравствуйте!
Нет температура и аллергия не связаны.
Скорее всего речь идёт о респираторной вирусной инфекции затяжного течения.
Нос нужно промывать солевыми растворами Аквалором или Аквамарисом.
Виброцил 2 к 3 раза в сутки при заложенности носа.
Продолжить симптоматическое лечение. Субфебрилитет может беспокоить до 1,5 месяцев.
Пейте больше чистой воды без газа, чтобы ускорить выведение вирусных частиц из организма.
Светлана, 24 сентября 2020
Клиент
Анна, а что за вирус может быть такой длительный? Тест на ковид отрицательный. Никогда так долго не болела, даже тяжелый грипп за неделю проходил
Терапевт
Любая другая респираторная вирусная инфекция, коих множество. Возможно ещё и иммунитет ослаблен.
Сдайте дополнительно кровь на антитела к короновирусной инфекции, если сдавали только ПЦР мазок из носоглотки на Covid 19.
Светлана, 24 сентября 2020
Клиент
Анна, сдавали антитела — отрицательно
Терапевт
По анализу крови признаки вирусной нагрузки, что говорит в пользу ОРВИ, а не аллергии. Иначе эозинофилы тоже были бы повышены.
Светлана, 24 сентября 2020
Клиент
Анна, что же делать, опять противовирусные пить?
Терапевт
Противовирусные препараты не надо больше пить. Это средства без доказанной эффективности.
Можно подключить поливитамины для укрепления иммунитета, например Супрадин Кидс в течение месяца и усиленно лечиться(больше пить, промывать носоглотку каждые 2-3 часа, делать полоскания для горла).
Можно подышать минеральной водой или физраствором через небулайзер (насадка для верхних дыхательных путей).
Венеролог, Дерматолог, Косметолог
Добрый день нет это не аллергия про это говорят эозинофилы ,сейчас бродит вируса названия ему не дали .у меня все пациенты с такой же симптоматикой как у вас и температура субфебрильная держится дней 30.Что нужно сделать. Пропить инфлюцеин 75 мг 2 раза в день 10 дней ,капать Деринат в каждую ноздрю по 2 капли 4 раза в день 7 дней ,на ночь принимать 1 таблетку лоратадина 10 дней. Температуру снижать только парацетамолом и только выше 38,5.и витамины с цинком.нос промывать аквалором,гордо полощите оки 3 раза в день
Светлана, 24 сентября 2020
Клиент
Алена, интересно. У них тоже только насморк или еще какие то симптомы?
Светлана, 24 сентября 2020
Клиент
Алена, а этот вирус чем то осложняется или сам проходит?
Венеролог, Дерматолог, Косметолог
Только насморк и температура
Венеролог, Дерматолог, Косметолог
Если пролечится никаких осложнений, если нет насморк стечёт по задней глоточной стенке и начнётся кашель со временем
Венеролог, Дерматолог, Косметолог
Ксаьии то ,что пишет врач выше ,противовирусные существуют и с доказанной эффективностью, а именно ремантадин и инфлюцеин (тамифлю ) вы можете это проверить в интернете легко
Светлана, 24 сентября 2020
Клиент
Алена, а они сдавали тесты на ковид? Это не может быть какой то его разновидностью?
Венеролог, Дерматолог, Косметолог
Сдавали ,ковид у них не нашли
Светлана, 24 сентября 2020
Клиент
Алена, мы с мужем тоже от дочери заразились, но у нас температуры не было, только горло 2 недели першило. Врач в поликлинике у нас о таком вирусе не слышал, сказал, странно, что так долго температура
Венеролог, Дерматолог, Косметолог
Я могу сказать только одно после лечения у всех пациентов кого я знаю насморк и температура прекратились
Светлана, 24 сентября 2020
Клиент
Алена, спасибо, вы меня успокоили. А то я уже голову сломала, что это может быть
Венеролог, Дерматолог, Косметолог
Педиатр
Здравствуйте сдайте кровь на персистирующие инфекции
Кал на антигены к лямблиям описторхам токсокарам астрицам аскаридам
Светлана, 24 сентября 2020
Клиент
Елена, сдавали на эпштейн барр — отрицательно
Педиатр
Кроме вэб есть ещё цмв впг токсоплазму хламидии и микоплазмы
Педиатр, Психотерапевт
Здравствуйте!
1) Лечение принимаемое Вами ранее, арбидол, кларитин, это симптоматическое, повторно его принимать на данный момент нет необходимости;
2) По крови аллергического процесса нет, больше описанию на вирусный затяжной процесс (общий анализ крови говорит о вирусном процессе);
3) Причин повышенной температуры множество факторов (начиная от неполадок самого градусника.ю заканчивая психосоматическими явлениями);
4) на данный момент Вам стоит начать сосудосуживающие препараты, промывания носа (следуя рекомендациям коллег выше) так же желательно обратиться повторно к лору для объективного осмотра (сюда желательно прикрепить заключение первичного осмотра);
5) Для выявление повышенной температуры стоит сдать анализы на персистирующие инфекции, возможно что причина данного состояние именно в этом.
Будьте здоровы!
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Кожная аллергия
Наша кожа постоянно контактирует с большим количеством аллергенов, поэтому аллергия на коже является одним из наиболее распространённых её видов.
Группа заболеваний, при которых основными являются симптомы кожной аллергии, называется аллергодерматозами. К ним относятся такие заболевания как крапивница, аллергический контактный дерматит, атопический дерматит, экзема, токсидермия и т. д.
Кожная аллергия: основные причины
Причин развития аллергодерматоза очень много: различные пищевые аллергены, лекарственные средства, средства бытовой химии, косметика и т. д.
Возникновению кожной аллергии способствуют:
- Проживание в регионах с неблагоприятной экологией.
- Наличие профессиональных вредностей (продолжительный контакт человека с агрессивными объектами: щелочами, кислотами, дымом, медикаментами и т. д.).
- Питание с использованием большого количества аллергенных продуктов.
- Высокая лекарственная нагрузка.
- Широкое использование средств бытовой химии, содержащих высокоаллергенные химические соединения, красители и отдушки.
- У маленьких детей кожную аллергию может спровоцировать ранний отказ от грудного вскармливания, раннее введение прикормов.
К факторам риска относится также наследственная предрасположенность к аллергическим заболеваниям.
Кроме того, причинами обострения кожной аллергии могут быть заболевания желудочно-кишечного тракта, стрессы и т. д.
Кожная аллергия: симптомы
Симптомы аллергии на коже могут появиться сразу же после контакта с аллергеном или спустя некоторое время (от 10-20 минут до 1-2 дней).
Основными признаками кожной аллергии можно считать:
- сыпь (может значительно отличаться при разных видах кожной аллергии);
- покраснение и отёчность кожных покровов;
- зуд, расчёсы;
- сухость и шелушение кожи.
На фоне расчёсов может присоединиться бактериальная или грибковая инфекция, что ещё больше усугубляет течение заболевания. Все это создает сильный физический и психологический дискомфорт, нарушая сон, сказываясь на трудоспособности.
В зависимости от вида аллергодерматоза те или иные признаки кожной аллергии могут быть особенно выражены или, наоборот, отсутствовать.
Краткая характеристика наиболее распространенных видов кожной аллергии
1. Крапивница
Термин «крапивница» объединяет целую группу заболеваний различной природы, но со сходным клиническим симптомом — высыпания на коже по типу волдырей, напоминающие ожог от крапивы.
Причины крапивницы разнообразны. Кожная аллергия может развиваться в результате реакции на аллергены (например, пищевые продукты, укусы насекомых, лекарственные препараты) или от физических причин, таких как воздействие солнца, холода, жары и давления. Спровоцировать крапивницу могут сопутствующие заболевания желудочно-кишечного тракта, эндокринной системы, хроническая инфекция.
Типичным симптомом крапивницы считается появление на коже высыпаний, сопровождающихся зудом. Кожа вокруг них может быть красного цвета. Иногда все элементы на пораженном участке кожи могут сливаться воедино, образуя гигантские волдыри.
Основной характеристикой кожной аллергии можно назвать полную обратимость волдырей: спустя некоторое время они бесследно исчезают, не оставляя никаких следов, белых пятен или рубцов. Но в отличие от обычного ожога от крапивы данное заболевание появляется повторно, причем со сменой места локализации: сегодня крапивница была на ногах, а завтра может быть обнаружена на руках.
2. Аллергический контактный дерматит
Аллергический контактный дерматит — это кожная аллергия, вызванное непосредственным воздействием на нее раздражающего вещества, или аллергена.
Чаще всего контактный дерматит вызывают средства бытовой химии, косметика, различные химические вещества, никель, латекс, некоторые лекарства.
Аллергический контактный дерматит развивается на участках кожи, которые находились или находятся в контакте с аллергеном.
Первые симптомы и признаки контактного дерматита могут развиться не сразу, а спустя некоторое время после контакта с аллергеном — несколько часов, дней или даже недель.
Основные проявления аллергического контактного дерматита: покраснение и припухлость ограниченного участка кожи, контактировавшего с аллергеном, выраженный зуд в области покраснения, появление на коже пузырей различного размера с прозрачной жидкостью внутри. При повреждении пузырь лопается, и на его месте образуется эрозия. При стихании кожной аллергии некоторое время остаются корочки желтого цвета.
3. Атопический дерматит
Атопический дерматит — хроническое аллергическое заболевание кожи, сопровождающееся зудом и сыпью. Такая кожная аллергия распространена у младенцев и детей, начинается обычно в первые 6 месяцев жизни, нередко продолжаясь и во взрослом возрасте.
Атопический дерматит — многофакторное заболевание. Ведущим фактором является наследственная предрасположенность. Важную роль играют пищевые и ингаляционные аллергены. В детском возрасте основные пищевые аллергены — белки молока, куриного яйца, рыбы, пищевые злаки. С возрастом присоединяются ингаляционные аллергены: домашняя пыль, шерсть животных, пыльца растений.
Провоцирующими факторами при атопическом дерматите могут быть механические, физические или химические раздражители, усиленное потоотделение, табачный дым, стресс, гормональные факторы, инфекция.
Атопический дерматит имеет три последовательные формы (младенческий, детский и взрослый дерматит), отличающиеся особенностями проявления.
Для любой формы атопического дерматита характерны сухость кожи, зуд, утолщение кожи с усилением кожного рисунка, шелушение, покраснение и высыпания.
При атопическом дерматите формируется порочный круг: зуд — расчесы — сыпь — зуд. Кожа при атопическом дерматите изменена даже вне обострения. Нарушены ее структура и водный баланс.
4. Экзема
Экзема — хроническое рецидивирующее заболевание кожи аллергического генеза, характеризующееся полиморфной зудящей сыпью (везикулы, эритема, папулы). Причины экземы могут быть самыми различными, от внешних факторов (химические вещества, лекарственные, пищевые и бактериальные аллергены) до внутренних.
Обострения этого вида кожной аллергии случаются под воздействием психоэмоциональных стрессов, нарушений диеты, контактов с химическими веществами и другими аллергенами.
В зависимости от причины появления и места локализации сыпи выделяют несколько видов экзем: себорейная, истинная, профессиональная, микробная. Места локализации сыпи склонны зудеть, шелушиться, доставляя человеку массу неудобств. Экзема течет хронически с периодами обострений и ремиссий и лечение аллергии на коже часто осложняется присоединением пиодермии или герпеса. При кожной аллергии такого типа также могут наблюдаться изменения функциональной активности пищеварительного тракта, обменных процессов, нейроэндокринные нарушения, вегетососудистая дистония.
5. Токсидермия
Токсидермия — острое токсико-аллергическое воспалительное поражение кожи, представляющее собой аллергическую реакцию на введение в организм (вдыхание, прием внутрь, введение парентерально) веществ, обладающих аллергенными свойствами.
Причинами токсидермии чаще всего являются лекарственные средства и пищевые продукты.
Чаще наблюдается распространенная токсидермия, которая проявляется множественными высыпаниями и зудом. Нередко в такой тип кожной аллергии вовлекаются слизистые оболочки, на которых также могут быть различные высыпания.
Помимо распространенной, возможна фиксированная токсидермия, при которой возникает одно или несколько отечных красных пятен округлых или овальных очертаний, в центре каждого из них в ряде может случаев сформироваться пузырь. Обычно такая кожная аллергия связана с приёмом лекарственных средств. После прекращения действия аллергена воспалительные явления стихают, а пятно существует ещё длительное время. Наиболее тяжелыми формами токсидермии являются синдром Стивенса — Джонсона и синдром Лайелла. Они относятся к неотложным состояниям и требуют госпитализации.
При огромном многообразии самих аллергодерматозов существуют заболевания с похожей симптоматикой. Например, сыпь может сопровождать некоторые инфекции, заболевания внутренних органов и т. д. Поэтому не пытайтесь сами ставить себе диагноз «кожная аллергия» и не занимайтесь самолечением.
Только врач, собрав подробный анамнез и проведя необходимое обследование, сможет определить точную причину заболевания и назначить препараты, которые подойдут в каждом конкретном случае.
Лечение аллергии на коже: общие принципы
Лечение аллергии на коже начинается с комплексной диагностики. Обследование позволяет определить причины развития патологии и выявить предрасполагающие факторы. Если пусковым механизмом развития аллергической реакции служат профессиональные вредности, то лечение аллергии на коже предполагает смену профессии или уделение большего внимания средствам защиты (маски, резиновые перчатки). Если причиной послужили продукты или лекарственные средства — их исключают из употребления.
Любые контакты с аллергенами должны быть ограничены. Это золотое правило поможет предотвратить случаи обострения заболевания. Но на 100% вы не можете быть уверены в том, что аллерген случайно не попадет в продукты питания или не окажется в составе новой косметики. Поэтому в целях успешного лечения аллергии на коже желательно всегда держать под рукой антигистаминный препарат, например Цетрин®, чтобы вовремя снять симптомы аллергии и не допустить прогрессирования заболевания.
Лечение аллергии на коже при обострении может включать в себя местное назачение специальных мазей с кортикостероидами. Они обладают противовоспалительным эффектом, помогают снять отёк, зуд, высыпания на коже. Также могут быть рекомендованы специальные смягчающие средства для кожи, а при присоединении вторичной инфекции — противобактериальные или противогрибковые препараты.
Для успешного лечения аллергии на коже рекомендуется откорректировать рацион питания.
На период обострения заболевания обычно назначается неспецифическая гипоаллергенная диета.
Кроме того, для успешного лечения аллергии на коже необходимо придерживаться общих рекомендаций при аллергических заболеваниях кожи. Рекомендации.
Источник