Тесты на аллергию — когда стоит делать и какой выбрать?
Содержание статьи
Главная » Аллергены » Лекарства
Аллергия на антибиотики развивается при неправильном применении противомикробных препаратов. Превышение суточной дозировки или рекомендуемой частоты приема медикаментов приводит к увеличению токсичности активного вещества, входящего в состав продукта. В результате из-за повышения концентрации антибиотика в организме иммунная система распознает лекарство как угрозу и начинает вырабатывать антитела.

Какие антибиотики вызывают аллергию?
В большинстве случаев неадекватная иммунная реакция возникает на противомикробные препараты из следующих групп:
- пенициллинового ряда (в т.ч. ампициллин);
- тетрациклинового ряда;
- макролидного ряда;
- фторхинолонового ряда;
- ряда цефалоспоринов.
Пенициллин является основным активным соединением, входящим в состав наиболее распространенных препаратов. Вещество, полученное из грибков, считается высокоаллергенным. При длительном и частом использовании препаратов на его основе повышается риск развития аллергии. Макролиды, наоборот, редко вызывают негативную реакцию иммунитета. Вероятность развития патологии зависит от состава препарата и способа его введения в организм.
Причины возникновения реакции
Аллергическая реакция на антибактериальные средства развивается в таких случаях:
- у людей с индивидуальной непереносимостью структурных компонентов лекарства, с наследственной предрасположенностью к развитию патологии;
- отравление организма: аллергия возникает как проявление передозировки;
- ферментативные и метаболические нарушения в организме.
Клиническая картина при сборе анамнеза и внешнего осмотра во всех случаях одинакова. Интоксикация на фоне передозировки и расстройство обмена веществ являются псевдоаллергиями, которые прогрессируют не из-за выброса гистамина. Для определения точного диагноза требуется проведение лабораторных тестов.
Индивидуальная непереносимость средств может быть вызвана следующими факторами:
- генетической предрасположенностью;
- длительной лекарственной терапией;
- желудочно-кишечными патологиями или бронхиальной астмой;
- наличием дерматита или хронического ринита;
- поражением грибковыми заболеваниями;
- приемом высокой дозы противомикробных препаратов, одновременным применением нескольких видов антибиотиков.

При развитии аллергии вырабатывается специфический иммуноглобулин E. Его также можно определить в плазме крови в результате биохимического анализа крови. Если это вещество отсутствует, значит развивается псевдоаллергия.
Как проявляется аллергия на антибиотики?
Негативная реакция иммунитета проходит системно, поэтому может затронуть любые мягкие ткани и внутренние органы. В результате исследований было выведено 2 типа аллергии:
- Внезапная. Признаки патологического процесса наблюдаются в течение 15-120 минут после выпитого лекарства.
- Медленная. Симптомы проявляются в течение суток после антибиотиков. Редко клиническая картина возникает по прошествии 2-3 недель с момента начала лечения.
В последнем случае происходит накопительный эффект – потенциальные аллергены скапливаются в крови. По мере увеличения их концентрации в плазме повышается токсичность активных веществ и сила неадекватного иммунного ответа. В результате развивается крапивница, ангионевротический отек глотки и кишечника, который прогрессирует в анафилактический шок. Развивается дыхательная недостаточность, связанная с бронхоспазмом, нарушения работы сердечно-сосудистой системы.
Дерматологические проявления
Наиболее распространенным симптомом в ответ на прием антибиотиков являются кожные высыпания. При этом внешне они выглядят по-разному:
- плотные узелки;
- красные точки;
- волдыри;
- папулы.
Сыпь сопровождается сильным жжением и зудом. Пузырчатые образования окрашены в бледно-серый цвет, на границе – покраснения. При развитии высыпаний в редких случаях повышается температура тела до +38…+39°C. Возможно проявление слабовыраженного отека Квинке: наблюдается воспаление лица, губ, шеи.
Респираторные расстройства
Нарушение работы дыхательной системы обусловлено развитием бронхоспазма и отеком гортани.
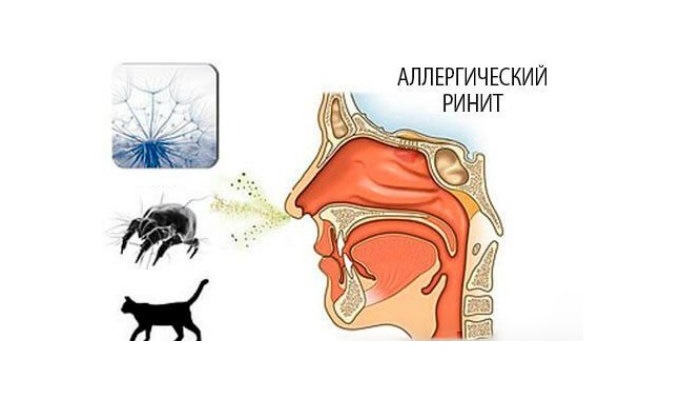
Помимо этих симптомов, наблюдается следующая клиническая картина:
- аллергический ринит, характеризующийся заложенностью или насморком с выделением прозрачной жидкости;
- частое чихание;
- чувство тревожности;
- повышение потоотделения;
- удушье;
- головокружения, головные боли;
- приступы кашля с хрипом и свистом, першение в горле;
- одышка.
При бронхоспазме и отеке глотки наблюдается осиплость голоса. Такой эффект обусловлен воспалением мягких тканей горла и сужением просвета дыхательных путей. На фоне респираторной недостаточности появляется цианоз кожи носогубного треугольника.
Синдром Стивенса-Джонсона
Характеризуется размытой клинической картиной, симптомы напоминают поражение инфекцией:
- появляется мышечная слабость;
- начинают болеть суставы;
- проявляется лихорадка;
- человек отказывается от приема пищи;
- после непродолжительной физической активности или сна возникает боль в мышцах;
- насморк.
По прошествии 2-4 часов появляется сыпь – преимущественно на слизистых оболочках. Ее форма может быть разной: от мелких гнойников до пятен и волдырей. На коже возникают геморрагии – сосудистые звездочки из-за небольших кровоизлияний в подкожно-жировой клетчатке. Через некоторое время на месте сыпи формируются пузыри до 1-2 см в диаметре, которые могут сливаться. Внутри них скапливается жидкость.
При разрыве сосудов или появлении гноя сыпь меняет свой цвет на розовый или желтый соответственно. Пузыри легко повредить, поэтому часто их содержимое вытекает наружу. На месте высыпаний возникают эрозии, покрытые бледной коркой. Помимо них, на коже появляются кольцевидные образования синего или красного цвета.
Синдром Стивенса-Джонсона сопровождается общей интоксикацией организма. Токсины присутствуют в крови около месяца. При отравлении наблюдается воспаление миокарда, развитие плеврита.
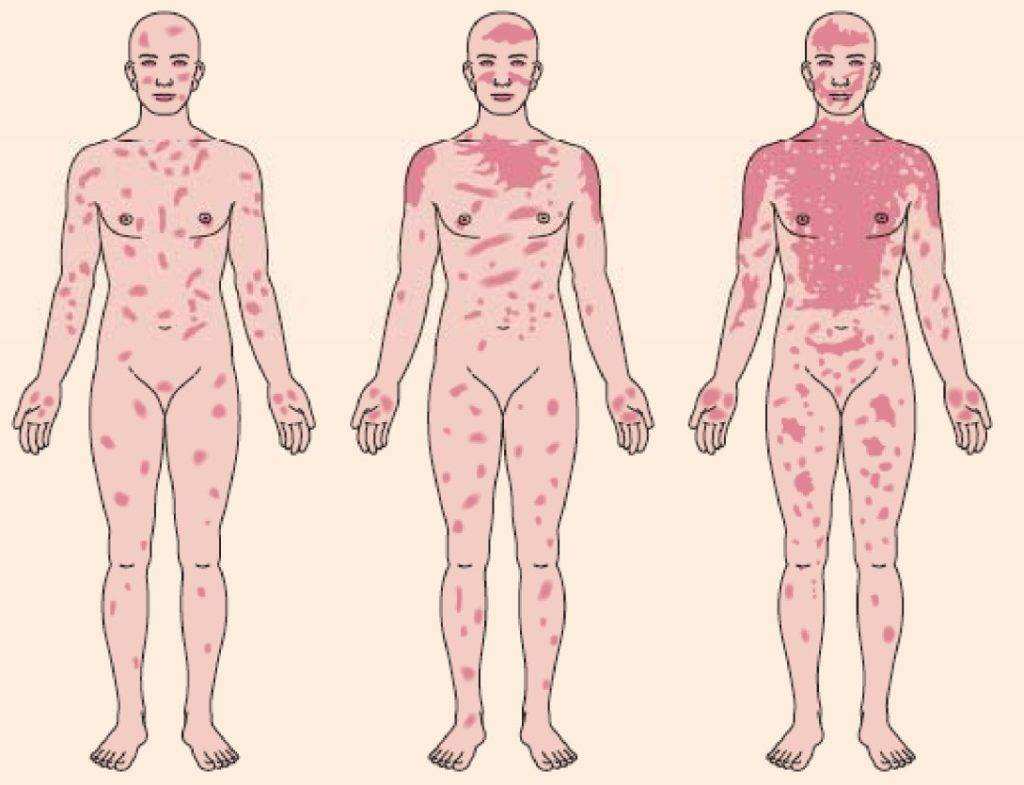
Синдром Лайелла
Альтернативное название – аллергический ожог, распространяющийся от поверхностных к глубоким слоям эпителиальной ткани. Из-за этого кожа отслаивается, наблюдаются следующие симптомы:
- сонливость;
- повышение температуры;
- резкое увеличение чувствительности кожного покрова, иногда сопровождающееся болезненностью и чувством жжения;
- в области очага поражения наблюдается покалывание, мурашки;
- обезвоживание;
- мышечная слабость.
На месте сыпи в виде пятен постепенно формируются пузыри. В первую очередь они появляются в ротовой полости, сливаются друг с другом, после чего на их месте возникают болезненные эрозии с отслаивающейся кожей насыщенного красного цвета. Пузыри легко лопаются, обнажая открытые раны. Они начинают кровоточить, поэтому в них легко попадает инфекция, начинается абсцесс, сепсис.
Другие симптомы
Возможны и другие клинические проявления:
| Внутренние органы и системы | Симптомы аллергии |
| Мочевыделительная система | Возникает нефрит, появляется мышечная слабость и боли в пояснице. Во время анализов наблюдается наличие белка, небольшого количества эритроцитов. |
| Клетки печени | Повышается билирубин, развивается желтуха, зуд кожи и слизистых. Увеличивается активность ферментов АЛТ и АСТ. |
| Желудочно-кишечный тракт | Пропадает аппетит из-за сильной рвоты и чувства тошноты. Возникает боль в эпигастральной области и расстройство стула. |
| Опорно-двигательный аппарат | Артралгия в симметрично расположенных суставах. |
| Сердечно-сосудистая система | Боль в грудной клетке, повышение температуры и дыхательная недостаточность. |
| Нервная система | Головные боли, головокружение, обмороки. |
Как подтвердить диагноз?
Чтобы определить наличие аллергии на антибиотик, используется комплексная диагностика. Провести ее в домашних условиях невозможно.
Оценка анамнестических данных
Методика представляет собой сбор анамнеза. Пациента опрашивают на предмет жалоб, когда и где появились первые симптомы. Больной должен сообщить врачу обо всех периодах возникновения аллергии на антибактериальные средства у себя или близких родственников. Можно составить список препаратов, которые применялись в течение 2-3 недель до обращения к аллергологу. Специалисту дополнительно сообщают о наличии аллергии на другие вещи:
- шерсть;
- пыль;
- продукты;
- средства бытовой химии.
Кожные и провокационные пробы
Пробы проводят 2 способами:
- Провокационный тест. 1-2 капли антибиотика наносят в виде раствора на язык, слизистые носа или глаз. После этого наблюдают за реакцией в течение 1 часа.
- Кожные аллергопробы. Врач осуществляет прокол или надрез на здоровом, предварительно дезинфицированном участке кожи. После наносит 2-3 капли антибиотика. Покраснения, высыпания и зуд свидетельствуют о наличии аллергии на препарат.
Тесты используются, чтобы определить, на какой препарат возникла аллергия. Пробы запрещено проводить людям с высоким риском развития анафилактического шока, синдрома Лайелла и в период лечения тяжелых инфекционных заболеваний.
Лабораторные тесты
Это безопасная методика, позволяющая установить вид аллергена без контакта больного с антибиотиком. Врач осуществляет забор крови, после чего отправляет ее на следующие анализы:
- уровень высвобождения интерлейкина-альфа;
- иммуноферментный;
- степень активации базофилов;
- РАСТ.

Тесты позволяют определить содержание эозинофилов в крови, которые являются первым признаком наличия аллергии.
Первая помощь при анафилактическом шоке
При дыхательной и сердечно-сосудистой недостаточности на фоне возможного развития анафилактического шока осуществляют следующие действия для помощи пострадавшему:
- Вызывают бригаду скорой помощи.
- Кладут человека так, чтобы ноги находились выше уровня туловища. Для предупреждения закупорки дыхательных путей рвотными массами голову поворачивают на бок.
- При возможности дают принять антигистаминный препарат.
- Каждые 3 минуты подсчитывают пульс, измеряют кровяное давление.
- Если рядом есть аптечка с адреналином, необходимо сделать внутримышечные инъекции. Дозировка определяется из расчета 0,01 мл активного вещества на 1 кг тела. Максимально допустимая норма составляет 0,5 мл.
- После прибытия медиков врачу сообщают о развившихся симптомах, препаратах, которые давались пострадавшему.
Как лечить аллергию на антибиотики?
При наличии аллергии на антибиотики необходимо прекратить прием любых противомикробных препаратов до обращения к врачу. После больному назначается лекарственная терапия и специфическая иммунотерапия.
Медикаментозные препараты
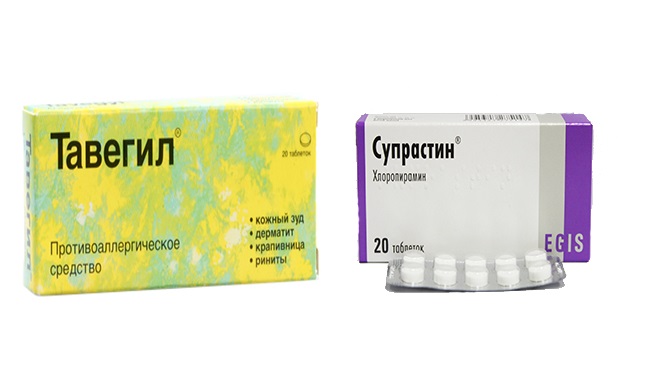
При аллергической реакции принимают следующие виды лекарств:
- Антигистамины: «Зодак», «Зиртек», «Супрастин» и «Тавегил». Они подавляют активность гистамина I, снимая воспаление, зуд, помогают избавиться от высыпаний.
- Глюкокортикостероиды: «Гидрокортизон», «Преднизолон». Назначаются при тяжелом отеке гортани, глотки, языка.
- Негормональные средства для наружного применения: «Фенистил гель». Устраняют сыпь, ускоряют заживление ран.
- Гормональные мази: «Тридерм», «Адвантан».
Если у ребенка возникает нарушение работы желудочно-кишечного тракта, необходим прием противорвотных и седативных средств.
Десенсибилизация организма
Специфическая иммунотерапия представляет собой ряд процедур, при которых больному вкалывают безопасное количество антибиотика. По мере привыкания организма к введению препарата дозировку постепенно увеличивают. В результате можно на длительное время обеспечить невосприимчивость иммунитета к потенциальным аллергенам. Иммунотерапия показана только взрослым.
Диета при аллергии
Диетотерапия позволяет восстановить естественную кишечную микрофлору, которая является частью иммунной системы. Во время приема антибиотиков часть микроорганизмов погибает, развивается дисбактериоз, который может спровоцировать развитие аллергии.
При неадекватной реакции иммунитета рекомендуется соблюдать следующие правила:
- Выпивать до 2 л жидкости в день. Это должна быть минеральная вода, которая позволит быстрее вывести аллергены из организма и поддержит водно-электролитный баланс.
- Введение в рацион кисломолочных продуктов.
- По прошествии недели следует включить в меню нежирные сорта рыбы и мяса. Яйца можно есть вареными 2 раза в неделю.
- Полностью исключить употребление жирной, копченой, соленой пищи. Запрещено использовать специи, пищевые добавки, соль, консервированные и маринованные продукты.
Профилактические меры
Чтобы предупредить развитие аллергии, необходимо придерживаться следующих принципов:
- соблюдать строгую дозировку препарата;
- не использовать альтернативные методы лечения и высокоаллергенные народные средства в период антибактериальной терапии;
- колоть и принимать противомикробные препараты строго по показаниям;
- комбинировать лекарства после врачебной консультации;
- применять новый препарат только после того, как врач скажет, каким антибиотиком заменить используемое средство.
При наличии аллергии на какой-либо вид антибиотиков потребуется тщательно изучать состав покупаемых препаратов, особенно из пенициллиновой группы.
Источник
Тесты на аллергию — когда стоит делать и какой выбрать?
На причины аллергии лучше всего указывают тесты на аллергию. Чтобы выявить заболевание, можно выбрать кожные пробы или сдать анализы крови. Точный диагноз позволит начать соответствующее лечение, которое уменьшит симптомы. Также можно пройти иммунотерапию, излечивающую аллергию.
Во многих случаях аллергологи могут определить максимум о характере заболевания и опроса пациента. В первую очередь определяется каковы пищевые привычки пациента — что он ест и пьет, есть ли в доме животные, ковры и цветы. Поговорив с пациентом, врачи также определяют, есть ли в его семье другие люди, страдающие аллергией, что чрезвычайно важно, так как это наследственное заболевание, хотя не каждый человек, обремененный такой «наследственностью», заболеет.
Но опроса в любом случае недостаточно. Точный ответ, позволяющий отличить симптомы аллергии от признаков других заболеваний, а также выявить точный аллерген, можно только с помощью специальных анализов.
Кожные аллергологические пробы
Аллергия может иметь симптомы, далекие от общеизвестных. Например, она может проявляться трещинками на слизистых или шелушением кожи. Лучший способ определить причину аллергии — пройти тесты на аллергию. Основное обследование, рекомендуемое всем пациентам с симптомами аллергии — кожные пробы.
Пробы выполняются на предплечье. Врач погружает специальный инструмент в препарат, содержащий аллергены, а затем аккуратно царапает им кожу. Сенсибилизирующие агенты остаются под кожей, и, если они действительно аллергенны, вскоре вокруг разреза появляются покраснение и припухлость. Чем они больше, тем выше сенсибилизация.
![]() Кожные аллергологические пробы
Кожные аллергологические пробы
Эти тесты особенно полезны для диагностики аллергии на аллергены, передающиеся по воздуху — пыльцу растений, клещей домашней пыли, перхоть животных или плесневые грибы. Кожные пробы также используются для диагностики аллергенов, вызывающих аллергические и хронические воспаления конъюнктивы и слизистой оболочки носа, а также астму.
Проводить такой анализ можно когда угодно, единственный период, когда не рекомендуется делать кожные пробы — сезон пыльцы.
В комплект для скрининга входят следующие аллергены:
- ранние цветущие деревья: лещина, ольха черная, тополь белый, вяз, ива;
- поздно-пыльцовые деревья: береза, бук, дуб английский, платан, ясень, липа;
- пыльца злаков: овсяница луговая, мятлик луговой, райграс обыкновенный, ежевика, колосок шерстяной, рожь, пшеница, овес;
- пыльца сорных растений: полынь, подорожник, золотарник, крапива обыкновенная;
- плесневые грибы;
- шерсть и кожа домашних животных: собак, кошек, хомяков, морских свинок, кроликов;
- клещи домашней пыли.
![]() Комплект для скрининга аллергии
Комплект для скрининга аллергии
Кроме того, кожные прик-тесты могут проводиться с пищевыми аллергенами, что делает их особенно полезными для самых маленьких пациентов с подозрением на пищевую аллергию.
Кожные уколы проводят в процедурном кабинете. Набор аллергенов, которые будут проверены, врач определяет в зависимости от данных, полученных в ходе собеседования.
Тесты — аллергические эпидермальные пластыри
Эпидермальные пластыри (NTP) используются при аллергологической диагностике различных типов экземы, особенно в случае подозрения на контактную экзему. Диагностика проводится на коже спины, где с помощью пластыря наклеиваются аллергены. Через 48 часов их снимают и анализируют первые показания. Следующий этап проводится через три дня после первого.
![]() Тесты на аллергические эпидермальные пластыри
Тесты на аллергические эпидермальные пластыри
Во время проведения кожных проб с помощью пластырей пациент должен оберегать эту область спины.
Стандартный набор аллергенов, используемых для НПТ, состоит в основном из металлов (хром, кобальт, никель), консервантов, ароматизаторов, лекарств, например, неомицина, и красителей. Также существует специально подобранный набор для тестирования детей.
Анализы крови на аллергию
Еще один метод выявления причин аллергии — иммунологические анализы крови. С помощью их проверяется, есть ли в организме антитела IgE, специфичные к определенному аллергену. Если да, то это означает, что после контакта с веществом организм начал вырабатывать антитела для защиты.
![]() Анализы крови на аллергию
Анализы крови на аллергию
Этот метод диагностики аллергии используется особенно часто для маленьких детей, так как обычно они проходят тестирование методом кожных проб только после 5 лет.
Как подготовиться к тестированию на аллергию
Если вам предстоят тесты на аллергию, внимательно прислушивайтесь к медицинским рекомендациям и сообщите врачу о приеме любых лекарств. Некоторые препараты могут искажать результаты тестов.
Кожные и эпидермальные тесты не проводятся у маленьких детей, как правило, в возрасте до 5 лет. При подозрении на аллергию у таких малышей проводят иммунологические пробы, выявляющие наличие специфических антител IgE в крови, которые указывают на склонность к аллергии.
Тесты не проводятся в сезон пыльцы, чтобы не стимулировать пациента аллергенами. Перед анализами больные не должны принимать какие-либо лекарства, которые могут повлиять на результат теста. За несколько дней до тестирования не следует принимать даже популярный витамин С, так как это может дать ложноотрицательный результат.
Анализы крови и, возможно, более специализированные процедуры, правильная интерпретация анализов, интервью с пациентом, дают возможность поставить диагноз, который, однако, является только началом правильного лечения.
Источник
Аллерген c204 — амоксициллин, IgE
[21-017]
Аллерген c204 — амоксициллин, IgE
600 руб.
Амоксициллин относится к группе полусинтетических пенициллинов – антибактериальное средство широкого спектра действия. Аллергические реакции на полусинтетические пенициллины развиваются вследствие выработки IgE на метаболиты в-лактамного кольца. Аллергия на амоксициллин встречается довольно часто и проявляется в виде таких заболеваний, как крапивница, атопический дерматит, отек Квинке, аллергический ринит, аллергический конъюнктивит. При системном введении данного препарата возможен и анафилактический шок. Очень часто при сенсибилизации к амоксициллину наблюдаются перекрестные аллергические реакции к пенициллинам, цефалоспоринам, монобактамам, карбапенемам. Определение специфического иммуноглобулина Е к данному аллергену в повышенном количестве указывает на наличие сенсибилизации организма к нему.
Синонимы русские
Флемоксин солютаб, Оспамокс, Амосин, Экобол, Амоксисар, Данемокс, Грюнамокс, Хиконцил.
Метод исследования
Иммунохемилюминесцентный анализ.
Единицы измерения
МЕ/мл (международная единица на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Амоксициллин – антибиотик широкого спектра действия из группы пенициллинов. Он относится к препаратам первой линии для лечения среднего отита и синусита, а также многих других бактериальных инфекций различных локализаций у детей и взрослых. Его принимают перорально или вводят парентерально. Более редким путем поступления вещества в организм человека является употребление продуктов от животных, которых лечили пенициллинами, или вдыхание пенициллинсодержащей пыли. Между различными пенициллинами, а также цефалоспоринами существует выраженная перекрестная реактивность. Частота возникновения гиперчувствительности к амоксициллину, по разным данным, — 1-10% в случае его применения. Нередко диагноз аллергии на амоксициллин и другие антибиотики ставится без адекватного диагностического подтверждения. Кроме того, ошибочное назначение антибиотиков при некоторых вирусных инфекциях (например, при вирусе Эпштейна — Барр) нередко вызывает вирус-индуцированная пятнисто-папулезная сыпь, которая не является аллергической реакцией на препарат. Однако достаточно распространены специфические реакции именно на амоксициллин. Также известно, что с течением времени пациенты могут утрачивать гиперчувствительность к антибиотикам и переносить их прием без последствий. Возможно применение схемы десенсибилизирующего лечения путем перорального или парентерального введения минимальной дозы препарата с постепенным ее увеличением.
Молекулы пенициллинов слишком малы и не могут самостоятельно вызывать иммунный ответ. Однако β-лактамное кольцо пенициллинов способно ковалентно связываться с белками сыворотки крови и клеточной стенки, формируя конъюгат гаптена с носителем, который уже может вызвать аллергическую реакцию. С клинической и патогенетической точек зрения аллергические реакции на пенициллины делятся на реакции немедленного (в пределах одного часа от приема препарата) и замедленного (от 1 до 48 часов) типов. Немедленный тип реакции связан обычно с наличием IgE-антител, а отстроченный обусловлен Т-клеточными механизмами. Немедленные реакции на антибиотики могут проявиться крапивницей, ангиоотеком, ринитом, конъюнктивитом, ларингоспазмом, бронхоспазмом или анафилактическим шоком. Для замедленных реакций характерны пятнисто-папулезная сыпь, отсроченная крапивница/ангиоотек, в редких случаях – эксфолиативный дерматит, синдром Стивенса — Джонсона, острый генерализованный экзентематозный пустулез, токсический эпидермальный некролиз.
Диагностика аллергии на антибиотики включает в себя кожные прик-тесты, внутрикожное введение препарата, провокационный прием препарата и определение IgE-специфических антител. При аллергических реакциях немедленного типа кожные и провокационные тесты, несмотря на свою высокую чувствительность, могут стать причиной выраженных аллергический проявлений вплоть до жизнеугрожающих реакций. Определение IgE-специфических антител к амоксициллину обладает несколько меньшей чувствительностью, но большей специфичностью и безопасностью для пациента.
Для чего используется исследование?
- Диагностика аллергических реакций немедленного типа на амоксициллин и другие антибиотики пенициллинового ряда;
- дифференциальная диагностика причин развития аллергических реакций у детей и взрослых на фоне приема антибиотиков.
Когда назначается исследование?
- При планировании назначения амоксициллина или других пенициллинов у пациентов с подозрением на аллергию на антибиотики;
- при обследовании детей и взрослых с крапивницей, ангиоотеками, риноконъюнктивитом, ларингоспазмом, бронхоспазмом, анафилактическим шоком после применения антибактериальных препаратов.
Что означают результаты?
Референсные значения: 0 — 0,10 МЕ/мл.
Причины положительного результата:
- гиперчувствительность немедленного типа к амоксициллину.
Причины отрицательного результата:
- отсутствие IgE-сенсибилизации к данному аллергену;
- длительное ограничение или исключение контакта с аллергеном.
Важные замечания
- Отсутствие IgE-антител не исключает возможности развития аллергических реакций замедленного типа на данный препарат. Отсроченный тип гиперчувствительности рекомендовано определять с помощью патч-тестов.
- Выполнение данного исследования безопасно для пациента по сравнению с кожными тестами (in vivo), так как исключает контакт пациента с аллергеном. Прием антигистаминных препаратов и возрастные особенности не влияют на качество и точность исследования.
Также рекомендуется
[08-017] Суммарные иммуноглобулины E (IgE) в сыворотке
[21-673] Аллергочип ImmunoCAP ISAC (112 аллергокомпонентов)
[21-018] Аллерген c203 — ампициллин, IgE
[21-062] Аллерген c1 — пенициллин G, IgE
+ определение специфических иммуноглобулинов класса E к прочим аллергенам
Кто назначает исследование?
Аллерголог, педиатр, терапевт, хирург, врач общей практики.
Литература
- Levine BB, Price VH. Studies on the immunological mechanisms of penicillin allergy: II. Antigenic specificities of allergic wheal-and-flare skin responses in patients with histories of penicillin allergy. Immunology 1964; 36: 542-56.
- Blanca M, Mayorga C, Torres MJ, Warrington R, Romano A, Demoly P et al. Side chain specific reactions to betalactams: Twelve years later. Clin Exp Allergy 2002; 32: 192-7.
- Bousquet PJ, Kvedariene V, Co-Minh H-B, Martins P, Rongier M, Arnoux B et al. Clinical presentation and time course in hypersensitivity reactions to β-lactams. Allergy 2007; 62: 872-6.
- Weisser C., Ben-Shoshan M. Immediate and non-immediate allergic reactions to amoxicillin present a diagnostic dilemma: a case series. J Med Case Rep. 2016; 10: 10. Published online 2016 Jan 18.
Источник