Токсико-аллергические поражения гортани: причины, симптомы, диагностика, лечение
Содержание статьи
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Токсико-аллергические поражения гортани охватывают огромный пласт патологических состояний гортани, многие из которых достаточно глубоко не изучены в отношении как этиологии, так и патогенеза.
Объединение в одну рубрику токсических и аллергических причин лишь на первый взгляд может показаться искусственным, однако и у тех, и у других много общего, поскольку оии имеют прямое отношение к ряду важнейших биологических функций организма — проницаемости и фильтрационной способности биологических мембран, электролитному и белковому обмену, механизмам регуляции КОС тканевой жидкости и плазмы крови, разнообразным биохимическим процессам, обеспечивающим состояние гомеостаза как отдельных органов и тканей, так и организма в целом, наконец,- к регуляторным нейроэндокринным системам.
Разнообразие перечисленного значительно усложняет проблему токсико-аллергических заболеваний организма и отдельных его органов и систем. В значительной степени это положение касается и верхних дыхательных путей, в частности гортани — органа, чрезвычайно чувствительного к различным токсико-аллергическим факторам как эндогенного, так и экзогенного происхождения. К этим факторам могут относиться как собственно аллергия, проявления которой в большинстве своем обусловлены реактивной предуготовленностью организма к неадекватному или гиперреактивному ответу организма на внедрение в него извне чужеродных веществ, так и продукты внутреннего происхождения, образующиеся в результате нарушения обменных и эндокринных процессов или возникновения воспалительных заболеваний и некоторых других патологических состояний (заболевания сердечно-сосудистой и выделительной систем, нарушения функций печени и тонкой кишки, «зашлакованность» организма недоокисленными продуктами метаболизма, токсикоз беременных и мн. др.). Все перечисленные выше факторы и состояния нарушают прежде всего функцию клеточных мембран, слизистой оболочки, соединительной ткани и сосудистого эндотелия гортани, что обусловливает одно из самых основных токсико-аллергических проявлений — отек и связанные с ним обструкционные процессы в дыхательных путях.
Что вызывает токсико-аллергические поражения гортани?
Отек гортани при токсико-аллергических ларингитах относится к мембраногенным отекам, которые могут возникать при местных и общих воздействиях самых разнообразных факторов (инфекция, тепло, холод, различные вещества, лучистая энергия и т. д.). Повышение проницаемости капилляров, лежащее в основе патогенеза отека воспалительного и токсического характера, осуществляется при участии ряда веществ (гистамин, активные глобулины н др.), освобождающихся или образующихся в ткани при действии на нее раздражителя (патогенного фактора). Таким образом, токсигенное действие агента провоцирует проявление гуморальных механизмов аллергии, которые потенцируют действие первых и начинают играть собственную роль в возникновении отека.
С мембраногенными отеками тесно связан аллергический и анафилактический отек гортани. При типичных аллергических проявлениях (сывороточная болезнь, крапивница, ангионевротический отек Квинке, бронхиальная астма и др.) отек кожи и слизистых оболочек развивается также из-за нарушения проницаемости стенок капилляров, возникающего в результате реакции антиген — антитело.
Укусы жалящих насекомых, в особенности пчел и ос, в области лица, а иногда и слизистой оболочки полости рта и глотки нередко вызывают выраженные отеки гортаноглотки и гортани.
Ряд заболеваний почек, сердца и таких, как токсикоз беременных, сопровождающийся анасаркой, могут приводить к отекам гортани.
Медикаментозные отеки гортани чаще всего наблюдаются при интоксикациях йодсодержащими препаратами, салицилатами, препаратами белладонны, а также продуктами растительного и животного происхождения (баклажаны, грибы, земляника, сыры, морепродукты и др.); эти отеки развиваются медленнее аллергических, однако продолжаются дольше. За последние годы отмечены отеки гортани, возникающие в процессе антибиотикотерапии, особенно при назначении этих препаратов в виде ингаляций и аэрозолей.
Нарушения проницаемости стенок капилляров при аллергических отеках объясняется освобождением из тучных клеток гистамина, а также активацией протеолитических ферментов, возникающей при реакции антиген — антитело, и воздействием макромолекулярных раздражителей.
Патологическая анатомия токсико-аллергического поражения гортани
Отек — общее или местное нарушение водного обмена, характеризующееся избыточным накоплением воды, белков и электролитов во внеклеточном тканевом пространстве или серозных полостях тела. Отечная жидкость происходит из крови.
Переходу жидкости из крови в ткани через капиллярную мембрану способствует гидродинамическое давление крови, определяемое величиной кровяного давления и скоростью кровотока в капиллярах, и онкотическое (коллоидно-осмотическое) давление белков жидкости.
Последнее противодействует выходу жидкости из капиллярного русла, поскольку стенка капилляра функционирует как полупроницаемая мембрана, через которую белки проходят с большим трудом, в то время как вода и кристаллоиды (растворенные в ней микроэлементы) — легко. При нарушении механизма проницаемости мембран копилляров из крови в ткани проникают как кристаллоиды, так и белки, что приводит к тканевому или полостному (асцит, гидроторакс, выпот в суставную сумку) отеку.
При отеке клетки и волокна раздвигаются из-за скопления отечной жидкости, разжижающей межуточную субстанцию. Соединительнотканные волокна расщепляются на фибриллы.
При длительных отеках фибриллы разбухают и исчезают (растворяются в «отечно-межуточной» субстанции).
При выраженных отеках клетки (соединительная ткань, эпителий, мышцы) отходят от межуточной ткани, набухают, вакуолизируются, что приводит к нарушению обмена веществ в ткани, ведущего к дегенеративным и некробиотическим процессам в ее клетках.
Макроскопически при отеке слизистой оболочки они становятся полупрозрачными и желатинообразными. В некоторых случаях длительные отеки приводят к развитию разрастания и склероза соединительной ткани, что имеет особое значение в патогенезе развития дыхательной недостаточности верхних дыхательных путей.
Возникновению токсико-аллергического отека гортани способствует наличие в ее подслизистом слое волокнистой гидрофильной ткани, которая особенно развита на язычной поверхности надгортанника, в черпалонадгортанных складках, в поскладочном пространстве и в меньшей степени в складках преддверия.
Симптомы токсико-аллергического поражения гортани
Отек гортани может возникать остро, подостро или развиваться хронически.
Аллергия обусловливает наиболее часто такие проявления либо во время генерализованной крапивницы, либо, что еще чаше, во время отека Квинке.
Описаны случаи семейного аллергического отека гортани с повторяющими кризами, которые могут приобретать угрожающий характер.
По наблюдениям румынских авторов, в некоторых случаях имеет место семейная предрасположенность к периодически возникающим отекам гортани; наблюдались случаи смертельных исходов у отдельных лиц в нескольких поколениях одной семьи. Во время криза, помимо отека гортани, возникают и соответствующие изменения на лице, в полости рта и глотки.
У лиц, страдающих аллергией, отек гортани может возникнуть внезапно в течение дня или ночи и привести к тяжелой дыхательной недостаточности, порой опасной для жизни. Отек гортани характеризуется ощущением инородного тела, дисфагией, дисфонией и афонией, диспноэ. При ларингоскопии выявляется массивный желати-нообразный отек, занимающий почти все преддверие гортани и закрывающий собой дыхательную (голосовую) щель.
Какие анализы необходимы?
Лечение токсико-аллергического поражения гортани
Лечение токсико-аллергического поражения гортани заключается в исключении контакта организма с агентами, вызывающими токсические и аллергические отеки гортани и назначении антигистаминных, противоотечных и седативных средств.
Как предотвращаются токсико-аллергические поражения гортани?
Для предотвращения медикаментозных отеков гортани целесообразно назначать интраларингеальное введение антибиотиков в смеси с гидрокортизоном на фоне антигистаминной профилактики. Непереносимость антибиотиков проявляется возникновением энантемы слизистой оболочки полости рта, глотки и гортани, а также значительным отеком указанных анатомических областей.
При длительном применении антибиотиков без соблюдения антимикотических мероприятий (например, одновременное назначение нистатина) у пациентов, помимо отека гортани может развиться кандидомикоз верхних дыхательных путей.
Источник
Аллергический отек гортани
Аллергический отек гортани — это патологическое состояние, характеризующееся воспалением слизистых тканей гортани и сужением ее просвета (стенозом). Оно возникает из-за контакта организма с враждебными ему факторами — аллергенами.

Автор:
врач-оториноларинголог, ведущий врач клиники
Содержание
- Причины отека
- Виды аллергического отека гортани
- Острый аллергический отек
- Хронический аллергический отек
- Диагностика и лечение
- Профилактика
Аллергический отек гортани — это патологическое состояние, характеризующееся воспалением слизистых тканей гортани и сужением ее просвета (стенозом). Оно возникает из-за контакта организма с враждебными ему факторами — аллергенами, которые вызывают негативную реакцию иммунитета. Главная опасность отека — угнетение дыхательной функции. По мере сужения просвета гортани начинает затрудняться дыхание, что провоцирует кислородную недостаточность, опасную для жизни.
Причины отека
Отек гортани возникает как ответ организма на аллерген-раздражитель. Такая реакция индивидуальна — при одинаковых условиях один и тот же раздражитель может вызвать у одного человека тяжелое состояние, а на другого не повлиять никаким образом. Это зависит от особенностей иммунитета.
Аллергены могут быть следующими:
- лекарственные препараты, особенно при внутривенном и внутримышечном введении;
- шерсть домашних животных;
- укусы насекомых;
- грибки, плесень;
- продукты питания (часто орехи, молоко, яйца, рыба, некоторые овощи, фрукты);
- химические вещества;
- пыль, пыльца.
Виды аллергического отека гортани
Различают острый и хронический аллергический отек.
Острый аллергический отек
В этом случае необходимо вызывать экстренную помощь. Затруднения дыхания явные и внезапные, состояние стремительно ухудшается. Человек дышит прерывисто и часто, в дыхание вовлекаются мышцы плеч, головы и спины, западают надключичные ямки, втягиваются межреберные промежутки. Кожа бледнеет, синеет, пульс растет, у больного может начаться паника. При отсутствии медицинской помощи просвет гортани закрывается полностью, что вызывает асфиксию и смерть.
До прибытия медицинских работников находящихся рядом с больным должны консультировать по телефону, что следует делать. Советы для оказания неотложной помощи при проблемах с дыханием:
- прервать контакт человека с веществом, которое вызвало такую реакцию (если это возможно определить);
- при отравлении продуктами — промыть желудок;
- освободить человека от сдавливания одеждой;
- обеспечить приток свежего воздуха;
- дать антигистаминное средство.
Хронический аллергический отек
В таком случае дискомфорт в горле и сбои дыхания происходят периодически, не усугубляясь, но доставляя человеку очень неприятные ощущения. Такое состояние является следствием некоторых болезней или систематического контакта с аллергеном (например, с плесенью или шерстью животных, находящимися в доме). Его симптомы следующие:
- опухание и покраснение миндалин, язычка и неба;
- сложности при вдохе сильнее, чем при выдохе;
- учащенное дыхание;
- одышка;
- ощущение инородного тела в горле;
- невозможность физических нагрузок из-за усугубления проблем с дыханием.
При этих симптомах обязательно обратитесь к врачу-отоларингологу, чтобы вылечить основное заболевание или убрать аллерген из своего окружения.
Хронический аллергический отек гортани опасен тем, что он может резко и внезапно развиться в отек Квинке — когда нарастание клинических проявлений происходит в течение нескольких минут. Отек Квинке характеризуется сильным опуханием шеи и лица, может перейти на слизистую оболочку гортани, вызывая сильный стеноз. При появлении признаков отека Квинке нужно срочно вызвать скорую медицинскую помощь.
В случаях хронических аллергий человек обычно в курсе своего состояния, поэтому должен всегда держать под рукой антигистаминные средства, которые остановят прогрессирование состояния. Такие препараты выписывает врач индивидуально — есть разные виды антигистаминных препаратов, и важно подобрать подходящие вам.
Диагностика и лечение
На приеме врач собирает анамнез, проводит осмотр и пальпацию гортани. При необходимости проводятся процедуры бронхоскопии и ларингоскопии, рентген, компьютерная томография.
Аллергический отек гортани лечится медикаментозно или хирургическим путем. Лекарственные препараты включают в себя антигистаминные средства, подавляющие действие гистамина, и глюкокортикостероиды, блокирующие воспалительную реакцию и отёк и подавляющие иммунологическую реакцию в ответ на попадание аллергена. Хирургическое вмешательство — это трахеостомия, экстренная мера при непосредственном риске человека задохнуться, — введение в трахею дыхательной трубки через небольшой надрез на горле.
Профилактика
В качестве мер профилактики, а также после перенесенного приступа рекомендуется:
- укреплять иммунитет;
- выполнять умеренные физические нагрузки;
- использовать галотерапию и климатотерапию (пребывание на море и в горах);
- использовать очистители воздуха;
- придерживаться диеты с исключением высокоаллергенных продуктов и продуктов, содержащих консерванты и химические добавки.
Если вас беспокоят проблемы с дыханием любого рода — мы всегда готовы оказать помощь, поставить правильный диагноз и незамедлительно начать лечение. Звоните и записывайтесь в «Клинику уха, горла и носа»!
Источник
Аллергия на алкоголь
Аллергия на алкоголь — это повышенная чувствительность организма к содержащимся в алкогольных напитках компонентам с развитием аллергических или псевдоаллергических реакций. Клинические проявления характеризуются поражением кожных покровов (крапивница, отек Квинке, дерматиты), верхних дыхательных путей (риноконъюнктивиты, бронхоспазм), пищеварительного тракта, системными анафилактоидными реакциями. Диагностика основана на изучении анамнестических сведений, данных объективного осмотра, используемых в аллергологии тестов. Лечение — отказ от употребления выявленного проблемного продукта, соблюдение специальной диеты, использование антигистаминных препаратов и симптоматических средств.
Общие сведения
Аллергия на алкоголь — непереносимость отдельных компонентов, входящих в состав алкогольных напитков, обусловленная иммунологическими или неиммунологическими механизмами. Клиническая картина непереносимости алкоголя сходна при истинной аллергии и псевдоаллергии, проявляясь в основном развитием крапивницы и дерматита, реже — симптомами аллергического ринита и бронхиальной астмы, еще реже — анафилактоидными реакциями. По данным статистики в подавляющем большинстве случаев непереносимости алкоголя развиваются псевдоаллергические реакции (в 80-95% случаев).
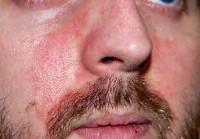
Аллергия на алкоголь
Причины
Истинная аллергия на алкоголь — достаточно редкое явление. Основное количество выявляемых случаев аллергии на алкоголь — это не истинные, а псевдоаллергические реакции. Основные продукты, которые могут приводить к развитию псевдоаллергических реакций на алкоголь — это всевозможные красители, ароматизаторы и стабилизаторы, добавляемые в алкогольные напитки для улучшения внешнего вида и вкуса. Многие истинные аллергены одновременно могут вызывать и псевдоаллергию на алкоголь.
Существуют продукты-гистаминолибераторы, провоцирующие и усиливающие выброс гистамина (сам этиловый спирт, красители и ароматизаторы, входящие в состав алкогольных напитков, а также яйца, пшеница, шоколад и др.). Кроме того гистамин сам по себе всегда присутствует в составе пива (пивные дрожжи) и ферментированного вина (особенно в красных сортах), что приводит к суммированию неблагоприятного воздействия на организм (гистаминолибератор+гистамин).
Обнаружена связь между развитием аллергии на алкоголь и присутствием в спиртных напитках (прежде всего в вине) диоксида серы — консерванта, используемого для уменьшения бактериальных процессов (скисания, брожения), природных и искусственных салицилатов, а также сульфитов — продуктов ферментации вин, применяемых и в качестве консервантов бутилированного спиртного напитка.
Ложная аллергия на алкоголь может возникать и у длительно злоупотребляющих спиртными напитками людей вследствие частого наличия у них хронических заболеваний кишечника и более легкого проникновения через раздраженную слизистую оболочку пищеварительного тракта в кровоток истинных и ложных аллергенов.
Патогенез
Истинная аллергия обусловлена развитием реакций немедленного или замедленного типа при проникновении растительных белковых включений (яичный белок, пшеница, солод, хмель, дрожжи, полынь, мята, имбирь, лесной орех др.), зачастую имеющихся в спиртных напитках в небольших количествах, в пищеварительный тракт. Чаще при этом встречается IgE-опосредованная гиперчувствительность, реже в развитии истинной аллергии на алкоголь принимают участие иммуноглобулины класса G.
При псевдоаллергии в механизме развития повышенной чувствительности отсутствует иммунологическая стадия (реакция антиген-антитело), а патологический процесс начинается сразу со второй стадии, то есть с выброса медиаторов воспаления — в частности, гистамина тучными клетками и базофилами в ответ на некоторые вспомогательные вещества, входящие в состав алкоголя.
Симптомы аллергии на алкоголь
Конкретные клинические проявления аллергии многообразны и зависят как от определенного вещества, вызвавшего непереносимость, и его количества, так и от реактивности организма, возраста, сопутствующих заболеваний и других факторов.
Чаще всего встречаются кожные проявления. При истинной аллергии на алкоголь обычно отмечаются симптомы по типу крапивницы и атопического дерматита на коже лица, верхней части грудной клетки, сопровождающиеся зудом различной степени выраженности. Еще одним кожным проявлением при истинной аллергии на алкоголь является ангионевротический отек Квинке. При псевдоаллергии поражение кожи может иметь распространенный характер (лицо, туловище, верхние и нижние конечности) и характеризуется полиморфными кожными высыпаниями (уртикарные, папулезные, эритематозные, макулезные, геморрагические, буллезные проявления).
Респираторные проявления аллергии на алкоголь включают симптомы аллергического ринита (обильные слизисто-водянистые выделения из носа, затруднение носового дыхания, зуд кожи в области носа и в носовых ходах), бронхоспастические реакции (одышка, приступы удушья).
Симптомы поражения пищеварительного тракта при истинной или ложной аллергии на алкоголь могут проявляться в виде орального синдрома (зуд в полости рта, онемение или чувство распирания языка, а также мягкого неба, отечность слизистой оболочки полости рта). Нередко отмечается тошнота и рвота после употребления алкоголя, боли в животе по типу кишечной колики, снижение аппетита, расстройство стула, нарушения общего самочувствия (головная боль, общая слабость, головокружение и др.).
Симптоматика ложной аллергии на алкоголь (псевдоаллергии) чаще всего обусловлена резким выбросом медиаторов воспаления (и прежде всего гистамина) клетками и проявляется в виде выраженных вегето-сосудистых реакций (резкая гиперемия кожи, чувство жара во всем теле, мигренозные головные боли, чувство нехватки воздуха, желудочная и кишечная диспепсия), которые могут сочетаться с кожными или респираторными проявлениями.
Системные аллергические реакции в виде анафилактического шока при употреблении алкогольных напитков встречаются достаточно редко, несколько чаще могут отмечаться анафилактоидные реакции, возникающие при псевдоаллергии и протекающие более благоприятно.
Диагностика
Выявление истинной или ложной аллергии на алкоголь — достаточно сложная задача, так как в этом случае клинические проявления многообразны, а возникающие сходные симптомы могут быть обусловлены совершенно различными причинными факторами. Зачастую выявить конкретное вещество, вызвавшее аллергическую или псевдоаллергическую реакцию очень трудно, учитывая сочетанное действие нескольких компонентов, нередкие перекрестные реакции между ними, а также сопутствующее токсическое поражение различных органов и тканей при злоупотреблении спиртными напитками и иногда встречающуюся врожденную непереносимость алкоголя.
Необходим тщательный сбор общего и аллергологического анамнеза, сведений об употреблении алкоголя, наличие признаков пищевой непереносимости отдельных продуктов, пищевых добавок. Для выявления истинной аллергии на алкоголь проводится комплекс лабораторных и специальных аллергологических исследований, в том числе кожные аллергопробы с потенциальными пищевыми аллергенами, которые могут входить в состав спиртных напитков (яичный белок, пшеница, дрожжи, травы, орехи, цитрусовые и др.). Такие пробы должны выполняться аллергологом-иммунологом в специализированном медицинском учреждении. Может осуществляться выявление аллерген-специфических иммуноглобулинов (классов E и G) к вышеперечисленным пищевым аллергенам.
Наличие отрицательных результатов аллергологических исследований свидетельствует о вероятном псевдоаллергическом характере непереносимости алкоголя. Иногда в таких случаях может проводиться тест с гистамином: введение этого вещества в 12-перстную кишку и фиксация развивающейся реакции организма с последующим сравнением с аналогичными реакциями на употребление вина, пива и других спиртных напитков.
Дифференциальная диагностика аллергии на алкоголь проводится с другими аллергическими заболеваниями, в том числе пищевой аллергией, заболеваниями желудочно-кишечного тракта, отравлениями, хроническими интоксикациями, вегето-сосудистой дистонией, нервно-психическими и эндокринными расстройствами, некоторыми кишечными инфекциями.
Лечение аллергии на алкоголь
После выявления конкретного аллергена или вещества, вызвавшего псевдоаллергическую реакцию, необходимо исключить употребление спиртных напитков, содержащих проблемный компонент и продуктов питания, в состав которых он входит.
Учитывая негативную роль гистамина в развитии ложной аллергии на алкоголь, необходимо использовать диету с исключением или минимизацией продуктов, содержащих гистамин и тирамин в повышенных количествах, а также либераторов (вино и пиво, твердые сыры, колбасы, сосиски, копчености и маринованные продукты), пищевых красителей и консервантов. Следует помнить, что даже чистый алкоголь без особых примесей и добавок способствует всасыванию других продуктов, содержащих гистамин, то есть в любом случае является либератором, увеличивающим риск развития псевдоаллергических реакций.
При выраженных клинических проявлениях аллергии на алкоголь назначаются антигистаминные средства (лучше — второго или третьего поколения), гистаглобулин, при системных аллергических и псевдоаллергических реакциях — глюкокортикоиды, средства, поддерживающие работу системы кровообращения и дыхания. Проводится лечение сопутствующих соматических заболеваний (гастродуоденита, энтероколита, гепатита и панкреатита), вегето-сосудистой дистонии и нервно-психических расстройств.
Прогноз и профилактика
При отказе от употребления этанолсодержащих продуктов аллергические симптомы регрессируют. Профилактика аллергии на алкоголь основана на употреблении качественных спиртных напитков в небольших дозах. В некоторых случаях необходим полный отказ от спиртных напитков, соблюдение элиминационной диеты с исключением потенциальных аллергенов, либераторов и продуктов, содержащих гистамин в повышенных количествах, а также своевременное лечение заболеваний пищеварительного тракта.
Источник