Затрудненное дыхание и одышка при аллергии
Содержание статьи
Аллергия является наиболее распространенной патологией в мире. Та или иная форма этого заболевания диагностируется у каждого третьего жителя планеты. Проявления аллергической реакции многообразны. Почему во многих случаях возникает одышка и бывает тяжело дышать при аллергии? Как справиться с данным нарушением? Поговорим об этом ниже.
Причины патологии
 Одышка развивается вследствие проникновения в организм раздражающего вещества. В большинстве случаев аллергеном являются частицы пыли, медикаменты, некоторые продукты питания. В легкой степени такое нарушение развивается при поллинозе. Возникновению данного симптома способствует отек слизистой оболочки — это существенно затрудняет дыхание, поскольку просвет дыхательных путей сужен. В некоторых случаях опасное удушье при аллергии развивается вследствие отека гортани.
Одышка развивается вследствие проникновения в организм раздражающего вещества. В большинстве случаев аллергеном являются частицы пыли, медикаменты, некоторые продукты питания. В легкой степени такое нарушение развивается при поллинозе. Возникновению данного симптома способствует отек слизистой оболочки — это существенно затрудняет дыхание, поскольку просвет дыхательных путей сужен. В некоторых случаях опасное удушье при аллергии развивается вследствие отека гортани.
Аллергическое удушье может возникнуть как в результате чрезмерной физической активности, так и в абсолютно спокойном состоянии. Развитие такого нарушения связано только с проникновением в организм раздражающего вещества. К усилению опасного симптома может привести воздействие табачного дыма, неблагоприятные условия внешней среды. Также приступ удушья может возникнуть на фоне стрессовой ситуации.
Если трудно дышать при аллергической реакции, это свидетельствует о развитии тяжелого состояния, исход которого, при отсутствии адекватной медицинской помощи, может быть смертельным. Необходимо принимать срочные меры при возникновении следующих симптомов:
- нарастающее беспокойство больного человека;
- холодный пот;
- свистящее дыхание;
- бледность кожных покровов и акроцианоз (посинение губ, ушей, кончика носа и пальцев).
Терапевтические мероприятия
При развитии приступа удушья пострадавшему необходимо оказать экстренную помощь. Но прежде следует убедиться, что подобный симптом является проявлением именно аллергической реакции.
Нарушение дыхания при аллергии часто сопровождается отечностью лица и слизистых, покраснением век и слезоточивостью, покраснением кожи и появлением сыпи.
Быстро и эффективно купировать приступ удушья смогут только квалифицированные специалисты. Самостоятельно можно осуществить следующее: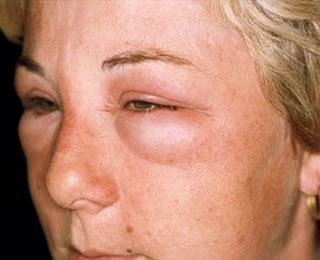
- исключить влияние аллергического вещества на организм пострадавшего — в случае воздействия респираторного раздражителя вывести больного человека на свежий воздух, при контакте с пыльцой растений, наоборот, завести его в закрытое помещение. Если реакция гиперчувствительности спровоцирована медикаментозным средством или пищевым продуктом, больной должен принять сорбент (например, активированный уголь).
- позаботиться о том, чтобы ничего не препятствовало нормальному дыханию — снять лишнюю одежду, расстегнуть пуговицы, ослабить ворот.
- постараться успокоить пострадавшего, так как волнение может усугубить ситуацию;
- дать больному антигистаминное средство, это поможет предотвратить дальнейшее усугубление симптомов;
- если пострадавший находится в паническом состоянии, можно дать ему валериану ли другое средство, обладающее успокоительным эффектом. Прибывшая на место бригада врачей проведет необходимые манипуляции для нормализации дыхания. После того, как приступ будет купирован и состояние пациента придет в норму, потребуется пройти тщательное медицинское обследование. Это поможет определить причину одышки (если она неизвестна) и предупредить рецидив в будущем. Прежде всего, необходимо посетить врача-аллерголога. Специалист соберет тщательный анамнез и назначит исследование крови, в ходе которого будет определена концентрация иммуноглобулина Е, это позволит понять, насколько серьезна аллергическая реакция.
- иммуноглобулин Е является специальным белком, который вырабатывается в организме в случае проникновения в него раздражающего вещества. Основная задача белка — ликвидировать аллерген. Однако в ходе борьбы с болезнетворными элементами повреждаются здоровые клетки собственного организма. Вследствие этого развивается процесс воспаления и появляются признаки аллергии.
Также необходимо выявить причину развития патологического состояния. С этой целью выполняются аллергические пробы. Суть данной процедуры состоит в следующем: под кожу пациента вводят минимальную дозу аллергического вещества и оценивают реакцию организма. После выявления раздражителя специалист назначит необходимые терапевтические мероприятия.
К лечению удушья при аллергии необходимо подходить комплексно. Прежде всего, следует, по возможности, избегать повторных контактов с раздражающим агентом. Далее проводится симптоматическая терапия.
С целью нормализации дыхания могут использоваться бронхолитики и антигистаминные средства. В особо сложных ситуациях могут применяться глюкокортикостероиды.
 Указанные медикаменты категорически запрещено использовать самостоятельно, без предварительной консультации со специалистом. Самолечение может оказаться не только бесполезным, но и спровоцировать тяжелые осложнения. Известно, что антигистаминные средства, особенно в случае продолжительного применения, способны оказывать негативное воздействие на организм. Больше всего побочных эффектов имеют препараты первого поколения, в частности такие средства оказывают седативный эффект и отрицательно сказываются на функции печени, почек, сердечно-сосудистой системы. Антигистаминные средства третьего поколения считаются наиболее безопасными.
Указанные медикаменты категорически запрещено использовать самостоятельно, без предварительной консультации со специалистом. Самолечение может оказаться не только бесполезным, но и спровоцировать тяжелые осложнения. Известно, что антигистаминные средства, особенно в случае продолжительного применения, способны оказывать негативное воздействие на организм. Больше всего побочных эффектов имеют препараты первого поколения, в частности такие средства оказывают седативный эффект и отрицательно сказываются на функции печени, почек, сердечно-сосудистой системы. Антигистаминные средства третьего поколения считаются наиболее безопасными.
Последним этапом устранения патологии является иммунотерапия — в организм пациента вводят малые дозы аллергического вещества. Постепенно количество вводимого раздражителя повышают, способствуя тем самым выработке иммунитета. Подобную процедуру осуществляют исключительно в условиях стационара, под контролем квалифицированного специалиста. Любая ошибка может спровоцировать сильнейшую аллергическую реакцию.
Профилактические меры
Для предотвращения возникновения удушья рекомендуется придерживаться следующих несложных рекомендаций:
- вести активный образ жизни — плавание, легкий бег, ходьба помогают нормализовать работу дыхательной и сердечно-сосудистой систем. Также для восстановления дыхания следует выполнять специальную гимнастику по методике Бутейко, Стрельниковой, Мюллера;
- исключить вредные привычки — отказаться от приема алкоголя, табакокурения, свести к минимуму употребление кофеинсодержащих напитков;
- по возможности, избегать стрессовых ситуаций, чрезмерного перенапряжения организма;
- придерживаться сбалансированного рациона питания — организм будет получать все необходимые витамины и минералы для нормального функционирования.
Приступ удушья при аллергии является грозным симптомом. В данной ситуации больному необходимо оказать незамедлительную медицинскую помощь. В противном случае велика вероятность развития тяжелых последствий, иногда не совместимых с жизнью.
Автор: Юлия Барабаш
Источники: medscape.com, mdlinx.com, health.harvard.edu.
От чего они возникают? Симптомы и лечение отеков.
Основные правила и первая помощь при болезни.
Источник
Аллергический отек гортани
Аллергический отек гортани — это патологическое состояние, характеризующееся воспалением слизистых тканей гортани и сужением ее просвета (стенозом). Оно возникает из-за контакта организма с враждебными ему факторами — аллергенами.

Автор:
врач-оториноларинголог, ведущий врач клиники
Содержание
- Причины отека
- Виды аллергического отека гортани
- Острый аллергический отек
- Хронический аллергический отек
- Диагностика и лечение
- Профилактика
Аллергический отек гортани — это патологическое состояние, характеризующееся воспалением слизистых тканей гортани и сужением ее просвета (стенозом). Оно возникает из-за контакта организма с враждебными ему факторами — аллергенами, которые вызывают негативную реакцию иммунитета. Главная опасность отека — угнетение дыхательной функции. По мере сужения просвета гортани начинает затрудняться дыхание, что провоцирует кислородную недостаточность, опасную для жизни.
Причины отека
Отек гортани возникает как ответ организма на аллерген-раздражитель. Такая реакция индивидуальна — при одинаковых условиях один и тот же раздражитель может вызвать у одного человека тяжелое состояние, а на другого не повлиять никаким образом. Это зависит от особенностей иммунитета.
Аллергены могут быть следующими:
- лекарственные препараты, особенно при внутривенном и внутримышечном введении;
- шерсть домашних животных;
- укусы насекомых;
- грибки, плесень;
- продукты питания (часто орехи, молоко, яйца, рыба, некоторые овощи, фрукты);
- химические вещества;
- пыль, пыльца.
Виды аллергического отека гортани
Различают острый и хронический аллергический отек.
Острый аллергический отек
В этом случае необходимо вызывать экстренную помощь. Затруднения дыхания явные и внезапные, состояние стремительно ухудшается. Человек дышит прерывисто и часто, в дыхание вовлекаются мышцы плеч, головы и спины, западают надключичные ямки, втягиваются межреберные промежутки. Кожа бледнеет, синеет, пульс растет, у больного может начаться паника. При отсутствии медицинской помощи просвет гортани закрывается полностью, что вызывает асфиксию и смерть.
До прибытия медицинских работников находящихся рядом с больным должны консультировать по телефону, что следует делать. Советы для оказания неотложной помощи при проблемах с дыханием:
- прервать контакт человека с веществом, которое вызвало такую реакцию (если это возможно определить);
- при отравлении продуктами — промыть желудок;
- освободить человека от сдавливания одеждой;
- обеспечить приток свежего воздуха;
- дать антигистаминное средство.
Хронический аллергический отек
В таком случае дискомфорт в горле и сбои дыхания происходят периодически, не усугубляясь, но доставляя человеку очень неприятные ощущения. Такое состояние является следствием некоторых болезней или систематического контакта с аллергеном (например, с плесенью или шерстью животных, находящимися в доме). Его симптомы следующие:
- опухание и покраснение миндалин, язычка и неба;
- сложности при вдохе сильнее, чем при выдохе;
- учащенное дыхание;
- одышка;
- ощущение инородного тела в горле;
- невозможность физических нагрузок из-за усугубления проблем с дыханием.
При этих симптомах обязательно обратитесь к врачу-отоларингологу, чтобы вылечить основное заболевание или убрать аллерген из своего окружения.
Хронический аллергический отек гортани опасен тем, что он может резко и внезапно развиться в отек Квинке — когда нарастание клинических проявлений происходит в течение нескольких минут. Отек Квинке характеризуется сильным опуханием шеи и лица, может перейти на слизистую оболочку гортани, вызывая сильный стеноз. При появлении признаков отека Квинке нужно срочно вызвать скорую медицинскую помощь.
В случаях хронических аллергий человек обычно в курсе своего состояния, поэтому должен всегда держать под рукой антигистаминные средства, которые остановят прогрессирование состояния. Такие препараты выписывает врач индивидуально — есть разные виды антигистаминных препаратов, и важно подобрать подходящие вам.
Диагностика и лечение
На приеме врач собирает анамнез, проводит осмотр и пальпацию гортани. При необходимости проводятся процедуры бронхоскопии и ларингоскопии, рентген, компьютерная томография.
Аллергический отек гортани лечится медикаментозно или хирургическим путем. Лекарственные препараты включают в себя антигистаминные средства, подавляющие действие гистамина, и глюкокортикостероиды, блокирующие воспалительную реакцию и отёк и подавляющие иммунологическую реакцию в ответ на попадание аллергена. Хирургическое вмешательство — это трахеостомия, экстренная мера при непосредственном риске человека задохнуться, — введение в трахею дыхательной трубки через небольшой надрез на горле.
Профилактика
В качестве мер профилактики, а также после перенесенного приступа рекомендуется:
- укреплять иммунитет;
- выполнять умеренные физические нагрузки;
- использовать галотерапию и климатотерапию (пребывание на море и в горах);
- использовать очистители воздуха;
- придерживаться диеты с исключением высокоаллергенных продуктов и продуктов, содержащих консерванты и химические добавки.
Если вас беспокоят проблемы с дыханием любого рода — мы всегда готовы оказать помощь, поставить правильный диагноз и незамедлительно начать лечение. Звоните и записывайтесь в «Клинику уха, горла и носа»!
Источник
Анафилаксия – когда нечем дышать
Анафилаксия — это тяжелая, опасная для жизни аллергическая реакция, результатом которой может стать анафилактический шок. У детей, имеющих аллергию, симптомы анафилаксии появляются очень быстро, в течение нескольких минут (обычно не более 30 минут) после контакта с аллергеном.
Первоначально симптомы могут быть слабыми, но они могут ухудшаться и угрожать жизни. Иногда анафилаксия возникает поздно, через 4-6 часов после контакта с аллергеном, а иногда даже без видимой причины — идиопатическая анафилаксия.
Во время анафилактической реакции клетки иммунной системы выделяют ряд химических веществ, действие которых на сердце, кровеносные сосуды, бронхи, желудочно-кишечный тракт вызывает внезапный коллапс, связанный с падением артериального давления, тошноту, рвоту, затрудненное дыхание и покраснение кожи.
Анафилаксию у детей чаще всего вызывают:
- Пищевые продукты: молоко, яйца, арахис и орехи, рыба, ракообразные, глютен, зерно, например, кунжут. На самом деле любая пища может вызвать анафилаксию;
- Яды насекомых: осы, пчелы, шершни, муравьи;
- Лекарства: антибиотики (особенно из группы пенициллина).
У взрослых анафилаксия чаще связана со следующими аллергенами:
- латекс;
- укусы насекомых;
- пищевые аллергены;
- антибиотики;
- местные и общие анестетики;
- контрастные вещества, используемые при рентгенологических исследованиях;
- физическая нагрузка.
Если причиной анафилаксии является пищевой аллерген, симптомы анафилаксии возникают только после употребления сенсибилизирующей пищи с последующими физическими нагрузками. Наиболее распространенные пищевые аллергены, вызывающие эту реакцию:
- глютен;
- ракообразные;
- сельдерей.
Бывает, что причиной анафилаксии являются физические упражнения, выполняемые в плохих погодных условиях — высокая температура или мороз.
![]() Адреналин
Адреналин
Насколько распространена анафилаксия?
В зависимости от страны и континента частота анафилаксии по разным причинам составляет 0,2-10 / 100000 человек в год. В последние годы наблюдается увеличение частоты анафилаксии у детей.
Специфических факторов риска развития анафилаксии не существует. Однако наиболее тяжелая форма анафилаксии или анафилактического шока наиболее часто отмечается у пациентов:
- уже переносили анафилаксию в прошлом;
- страдают от неконтролируемого (неустойчивой) астмы;
- имеющих аллергию на еду.
Если ребенок страдает от заболевания, называемого мастоцитозом, он особенно уязвим для анафилактического шока, вызванного укусами насекомых.
Как проявляется анафилаксия?
Симптомы анафилаксии могут появляться очень быстро, в течение нескольких минут после контакта с аллергеном, хотя иногда они появляются поздно, например, через час или даже через несколько часов.
Изначально это могут быть только кожные симптомы, такие как:
- внезапное покраснение кожи;
- зуд кожи;
- крапивница, распространяющаяся по всему телу;
- отек лица, особенно веки, губы, уши.
Затем симптомы анафилактические реакции могут быть более серьезными и включать желудочно-кишечный тракт:
- боли в животе и тошнота;
- затруднение глотания — кажется, что в горле есть «комок»;
- затрудненное дыхание;
- чувство жара и внезапная слабость;
- высокое кровяное давление.
Также важные симптомы анафилаксии — вялость мышц, быстрое падение давления, резкий кашель, обмороки или полная потеря сознания.
Что делать при симптомах анафилаксии?
При первых симптомах анафилаксии очень важна скорость действия и немедленное прекращение контакта с аллергеном (прекращение приема пищи, лекарств, выведение ее изо рта, нейтрализация укуса насекомого и т. д.). Основное средство спасения жизни — адреналин.
Чтобы помочь больному:
- Нужно остаться с ним и немедленно вызвать скорую помощь;
- если известна причина появления аллергии, то попытаетесь ее устранить, например, удалите жало;
- Дайте антигистаминный (противоаллергический) препарат.
Симптомы анафилактического шока: трудности с дыханием, разговором, глотанием, кашель. Дыхание с хрипами, давление в горле, головокружение, усиленная частота сердечных сокращений, но слабая. Возможна потеря сознания.
Действия при анафилактическом шоке:
- Слегка поднять больного вверх;
- Вызвать службу скорой помощи;
- Нельзя давать пить.
- При наличии рвоты, нужно повернуть больного на бок.
При отсутствии дыхания или потере сознания немедленно начните реанимацию: сжимайте грудь с частотой приблизительно 100-120 сжатий в минуту, делайте приблизительно 2 вдоха на каждые 30 сжатий. Продолжайте реанимацию пока не прибудет скорая помощь.
Каждый человек по крайней мере один раз в жизни испытывает анафилактическую реакцию. Поэтому необходимо иметь в аптечке адреналин, лучше в предварительно заполненном шприце или автоматической ручке. Адреналин при симптомах анафилаксии вводят глубоко внутримышечно в бедро.
Обратитесь за помощью, даже если после применения адреналина симптомы исчезли.
Пациент после эпизода анафилаксии должен оставаться под наблюдением экспертной медицинской помощи в течение как минимум 8 часов, в зависимости от тяжести реакции.
Как врач ставит диагноз анафилаксии?
После эпизода приступа анафилаксии лечением должен заниматься врач-аллерголог Врач назначит диагностические тесты.
Наиболее важный диагностический критерий анафилактического шока — падение артериального давления и увеличение частоты сердечных сокращений (тахикардия).
В лабораторных испытаниях наиболее чувствительным индикатором анафилаксии является концентрация триптазы в сыворотке крови. Это вещество, содержащееся в тучных клетках и выделяющееся в кровь во время анафилаксии. Определение уровня триптазов из крови должно проводиться в течение 3 часов после начала симптомов.
![]() Пробы на аллергию
Пробы на аллергию
Трудности диагностики анафилаксии
Симптомы анафилаксии можно спутать с симптомами других заболеваний. Тогда врач порекомендует дополнительные анализы, чтобы исключить:
- эпилепсию;
- эмоциональные расстройства (приступ паники, эмоциональный обморок);
- астму;
- порок сердца.
Методы лечения анафилаксии
При приступе специалист скорой помощи вводит следующие лекарства:
- внутримышечно адреналин для снижения аллергической реакции;
- кислород для предотвращения гипоксии;
- антигистаминный внутривенный или внутримышечный глюкокортикостероид для уменьшения симптомов аллергической реакции;
- жидкость внутривенно в виде быстрой инфузии для заполнения кровеносных сосудов и контроля шока;
- ингаляция бронходилататором, если есть проблемы с дыханием.
Также может быть необходима полная дыхательная реанимация.
Можно ли вылечить анафилаксию?
Все зависит от причины аллергии.
Например, аллергия на арахис, рыбу и морепродукты, как правило, остается на всю жизнь. Вероятность того, что она когда-то ослабнет ничтожно мала.
Что касается аллергии на яд насекомых, эффективным причинным лечением будет специфическая иммунотерапия. Если пройти такое лечение и десенсибилизироваться, риск генерализованной анафилактической реакции будет очень мал.
Важно!
Прошедший эпизод анафилаксии — важный фактор риска повторения анафилаксии.
Что нужно делать после завершения лечения анафилаксии?
Если пациент испытал хоть раз анафилаксию, нужно понимать, что приступ может повториться. Если речь идет о ребенке, нужно информировать семью, соседей, учителей, что он страдает аллергией до степени анафилаксии. Проинструктируйте воспитателей и учителей в детском саду или школе, как им поступать в случае приступа.
Что делать, чтобы избежать приступов анафилаксии?
- Избегайте всех известных факторов, которые могут вызвать анафилаксию.
- При пищевой аллергии внимательно изучайте пищевые этикетки.
- При аллергии на яд насекомых примите все меры предосторожности, чтобы исключить укусы.
- Всегда сообщайте об аллергии врачам.
- Лекарства всегда должны быть в домашней аптечке.
Лучше всего иметь два или даже три отдельных набора лекарств для использования:
- дома;
- в школе / детском саду или в другом месте, где пациент часто находится;
- у детей старшего возраста в рюкзаке / школьной сумке.
Всегда проверяйте срок годности лекарств.
Источник